Паховая грыжа у детей
Содержание:
- Аномалии развития плода: классификация
- Виды
- Период восстановления и прогноз жизни
- С нами комфортно и надежно
- Методы лечения
- Растут ли кисты головного мозга?
- Почему у детей возникает дефект пупочного кольца
- Клинический случай в отделении гортани ФГБУ НМИЦО ФМБА России
- Киста головного мозга – причины и симптомы
- Способы клинической диагностики
- Как образуются кисты?
Аномалии развития плода: классификация
К данной категории принадлежат следующие заболевания:
Аномалии развития нервной трубки. Самой распространенной патологией ЦНС плода является анэнцефалия – врожденное отсутствие свода черепа и больших полушарий головного мозга. На УЗИ диагностируется на сроке 11-12 недель. Гидроцефалия обнаруживается на 18-й неделе беременности – по расширению передних и задних рогов боковых желудочков. Патологическое уменьшение головки плода (микроцефалия) возникает, как правило, на фоне других смежных заболеваний, и очень редко – в чистом виде. В таких случаях врач проводит УЗИ с разницей в несколько недель (для получения максимально достоверной картины). Округлое выпячивание в области костей свода черепа (энцефаломенингоцеле) диагностируют чаще всего на затылке, и подобная патология также требует повторного УЗИ.
Отклонения в развитии позвоночника наблюдаются в основном в поясничном и шейном отделе. Увидеть позвоночник на УЗИ можно с 15-й недели беременности, примерно с 18-й недели диагностируются (при наличии) пороки его строения. Самым страшным является кистозная гигрома, поражающая лимфатическую систему. На УЗИ при таком диагнозе видно кисту в шейном отделе позвоночника. Если данное заболевание сопряжено с другими патологиями лимфатической системы, плод гибнет. Сложно выявить миеломенингоцеле (образование состоит из жидкости и элементов спинного мозга) и расщепление позвоночника – эти патологии требуют применения аппаратуры экспертного класса.
Среди патологий развития органов ЖКТ чаще всего выявляют атрезию двенадцатиперстной кишки. Нередко данному заболеванию сопутствуют многоводие, поражение почек, сердца, нервной системы. Выявить атрезию тонкой кишки с помощью УЗИ очень сложно, чаще всего она обнаруживается в середине беременности или на поздних сроках. Атрезия толстой кишки УЗ-диагностике не поддается. Из нарушений строения передней брюшной стенки в большинстве случаев выявляют омфалоцеле.
Некоторые из аномалий мочевыделительной системы приводят к очень страшным последствиям, поэтому если патология выявлена на ранних сроках, врач может посоветовать прерывание беременности. Если заболевание обнаружено поздно, меняют тактику ведения беременности. С помощью УЗИ можно обнаружить патологическую двустороннюю обструкцию, мультикистозную почку; диагностирование агенезии (отсутствия) органа бывает затруднено. Определение гидронефроза потребует повторного проведения УЗИ.
Асцит – свободная жидкость – на УЗИ видится как анэхогенная зона, которая окружает органы плода. Только после тщательного изучения результатов обследования ставится окончательный диагноз. На водянку указывают утолщение кожи либо наличие жидкости минимум в двух естественных полостях. К этому заболеванию приводят:
- врожденные сердечные пороки;
- резус-конфликт;
- обструкции лимфатических и кровеносных сосудов;
- аритмии.
Для точного диагностирования водянки пациентке назначают дополнительное экспертное УЗИ.
Многоводие также можно обнаружить с помощью УЗИ. Развитию данной аномалии способствуют:
- водянка плода;
- сахарный диабет (у матери);
- нарушения в формировании органов ЖКТ;
- патологии нервной трубки;
- многоплодная беременность;
- скелетные дисплазии грудной клетки;
- пороки строения передней стенки живота.
Маловодие провоцируют:
- двусторонняя аномалия почек;
- задержка внутриутробного развития;
- перенашивание беременности;
- повреждение амниотических оболочек;
- внутриутробная гибель плода.
Процедура УЗИ абсолютно безопасна для жизни и здоровья матери и ребенка, не имеет ограничений по количеству сеансов, поэтому не пренебрегайте рекомендациями доктора и своевременно проходите назначенное обследование.
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.

Виды
Врачи выделяют врожденную и приобретенную энцефалопатию. Первая возникает на фоне неправильного течения беременности или родов и, зачастую, развивается еще во время пребывания плода в утробе матери. Ее признаки обнаруживаются сразу после родов или появляются в первые недели жизни. Диагностикой и лечением этого состояния занимаются неонатологи и педиатры.
Приобретенная энцефалопатия встречается уже во взрослом возрасте. Она подразделяется на несколько видов в зависимости от причины гибели нейронов:
- посттравматическая: возникает на фоне перенесенной черепно-мозговой травмы; зачастую, развивается уже через несколько лет после нее и нередко приводит к тяжелым расстройствам психики;
- токсическая: связана с острым или хроническим отравлением организма алкоголем, ядами, наркотическими препаратами, лекарственными средствами, солями тяжелых металлов и т.п.; нередко в рамках этого вида отдельно выделяют алкогольную энцефалопатию;
- метаболическая: связана с нарушением обмена веществ в организме; выделяют следующие подвиды патологии:
- печеночная: возникает при поражении печени или желчевыносящих путей;
- уремическая: связана с нарушением работы почек;
- диабетическая: является одним из частых осложнений сахарного диабета, возникает на фоне стойкого нарушения микроциркуляции и повышения вязкости крови;
- аноксическая: развивается после перенесенной клинической смерти и связана с кислородным голоданием головного мозга с последующим развитием «метаболической бури»;
- синдром Гайе-Вернике: энцефалопатия, вызванная дефицитом витамина В1;
- панкреатическая: является осложнением воспаления поджелудочной железы;
- гипогликемическая: возникает на фоне резкого снижения глюкозы крови;
- дисциркуляторная: связана с нарушением циркуляции крови в сосудах головного мозга; различают несколько форм патологии:
- атеросклеротическая: развивается из-за атеросклероза и утолщения стенок сосудов;
- гипертоническая: связана со стойким повышением артериального давления;
- венозная: возникает из-за нарушения венозного оттока крови.
В зависимости от скорости развития процесса выделяют энцефалопатию острую и хроническую. Первая может развиться в течение нескольких дней или часов, чаще возникает на фоне сильной интоксикации, травмы, инфекционного процесса. Хронический процесс может протекать годами и десятилетиями.
Период восстановления и прогноз жизни
Прогноз жизни при доброкачественной глиоме зависит от своевременности начатого лечения и степени злокачественности новообразования. Получить нужную информацию о опухоли можно только в ходе комплексной и тщательной диагностики.
Глиомы низкой степени злокачественности стараются полностью удалять хирургическим путем. Обычно это не вызывает никаких затруднений из-за локализованного характера патологического очага. Оперативное лечение является золотым стандартом нейрохирургии.
Точную продолжительность жизни после операции на глиому головного мозга указать невозможно. Если пациент обращается за помощью вовремя, при этом нейрохирургу удается полностью удалить опухоль, прогноз при глиоме будет благоприятным. Увеличить продолжительность жизни можно с помощью последующей лучевой терапии. Она позволяет довести пятилетнюю выживаемость после хирургического вмешательства до 60%.
Также важно соблюдать все рекомендации врача в период реабилитации. Во время восстановления после удаления глиомы головного мозга пациент находится под присмотром специалистов узкого и широкого профиля
Они контролируют важные показатели работы организма, способствуют нормализации общего самочувствия и восстановления нарушенных функций нервной системы.
С нами комфортно и надежно
Наша компания обладает огромным опытом взаимодействия с ведущими клиниками мира. После обращения к нам за помощью вы можете быть уверены в комплексном и компетентном решении всех вопросов, гибком ценообразовании и соответствии всех услуг высоким медицинским стандартам! Наши сотрудники:
- проведут заочную консультацию с ведущими специалистами по профилю вашего заболевания;
- найдут лучшую клинику для эффективного лечения;
- организуют срочную госпитализацию.
Мы знаем, что только сочетание новейших методов лечения, нейрохирургического оборудования и профессионализма врачей позволяет достичь высоких результатов. Доверившись профессионалам, вы попадете в атмосферу доброжелательности, душевного тепла и получите шанс вернуться к привычному образу жизни.
Методы лечения
Увеличенные лимфоузлы – это не самостоятельное заболевание, а симптом какого-либо другого. Поэтому терапия в этом случае сводится к устранению первопричины такой реакции. Скорость возвращения узлов к нормальному размеру различается, в зависимости от тяжести и вида основного заболевания.
Если ребенок болеет очень часто, то ему рекомендуются иммуномодуляторы для усиления защитных сил организма. Выбор препарата должен осуществлять только врач.
Важно! Увеличенные лимфоузлы нельзя прогревать – это может привести к развитию нагноения и заражению крови! Любое самолечение запрещено – причину и тип терапии определяет специалист
Растут ли кисты головного мозга?
Киста головного мозга – это не онкологическое заболевание. Размеры кисты легко контролировать с помощью МР-томографии или КТ. Если размеры кисты со временем стали больше – значит, на мозг продолжает действовать какой-либо повреждающий фактор. В этом случае мы ищем и лечим причины появления кист.
Основные причины роста арахноидальной кисты головного мозга:
- В кисте растет давление жидкости;
- Продолжается воспаление мозговых оболочек (арахноидит, действие инфекции);
- Сотрясение мозга у пациента с ранее образовавшейся кистой.
Основные причины роста внутримозговой кисты (и/или появления новых кист):
- Продолжается нарушение мозгового кровообращения, появляются новые очаги микроинсультов;
- Продолжается инфекционный или аутоиммунный процесс разрушения вещества мозга (рассеянный склероз, рассеянный энцефаломиелит, нейроинфекция).
Причины появления или роста кист головного мозга обычно удается установить по результатам МР-томографии, анализов крови и исследования кровотока по сосудам мозга. Лечение строится на результатах исследований.
Почему у детей возникает дефект пупочного кольца
Медицинская систематизация по типу происхождения пупочные грыжи определяются, как врожденные или приобретенные.
- Врожденная грыжа у ребенка зрительно идентифицируется врачом сразу после рождения — в области пупка наблюдается шаровидное (или конусовидное) выпячивание с широким основанием, переходящее в пупочный канатик.
- Приобретенная грыжа может возникнуть вплоть до трёхлетнего возраста. Её визуальная идентификация аналогична врождённой грыже.
В чём причина врожденной пупочной грыжи
Через несколько суток после рождения ребенка отпадает пуповина. Пупочное кольцо состоит из двух частей. Нижняя часть, где проходят пупочные артерии и мочевой проток, хорошо сокращаются и образуют плотную рубцовую ткань. В верхней части проходит пупочная вена. Ее стенки тонкие, не имеют мышечной оболочки, и в дальнейшем плохо сокращаются, что при слабой брюшинной фасции и не заращённой пупочной вене способствует образованию пупочной грыжи.
Содержимым пупочной грыжи обычно являются кишечные петли. Грыжевое выпячивание при легком надавливании свободно убирается вовнутрь. При очень широком пупочном кольце и большой грыже внешне иногда бывает видна перистальтика кишечника, то есть сокращение мышц кишечника и продвижение пищи по нему, что очень пугает многих родителей, однако малышу это не доставляет неудобства.
Важной причиной, способствующей возникновению этой патологии, является частое повышение внутрибрюшного давления. Оно может быть вызвано, например, частым плачем ребенка, газами, запорами
Отверстие в верхней части пупочного кольца может быть широким, и не причинять беспокойство ребенку. Но в случае небольшого дефекта с твердыми краями беспокойство ребенка возможно. При крике, плаче младенца появляется грыжевое выпячивание, что обычно настораживает родителей.
Часто родители связывают повышенное беспокойство ребенка с ущемлением пупочной грыжи, однако подобное развитие патологий пупочной грыжи у младенцев крайне редки (в этих случаях грыжевое содержимое фиксируется спайками к внутренней стенки кожи передней брюшной стенки). Как правило, пупочная грыжа у детей всегда вправимая. Ущемленную пупочную грыжу чаще можно встретить во взрослой практике.
Основная причина возникновения пупочных грыж — наследственная предрасположенность слабости мышц передней брюшной стенки вследствие дисплазии соединительной ткани. Это значит, что если отец или мать ребенка сами в детстве имели данную патологию, то вероятность того, что их ребенок будет иметь грыжу, составляет около 70%.
Заблуждение о пупочной грыже у новорожденных
Известно устойчивое заблуждение родителей, что пупочная грыжа у ребёнка часто возникает из-за ошибки врача акушера, который неправильно отрезал пуповину. Сегодня это суеверие не имеет объективных условий потому, что в акушерской практике применяется методика наложения пупочной скобки, что не оставляет шансов на ошибку даже молодому врачу акушеру.
Прямая причина возникновения пупочной грыжи у новорождённых — это анатомическая особенность, определяемая физиологической слабостью соединительной ткани в области пупка.
Как «заработать» приобретенную пупочнау грыжу
Предварительный диагноз «пупочная грыжа» может при осмотре предположить врач-педиатр, наблюдающий ребенка. В дальнейшем доктор должен направить малыша на консультацию к хирургу для получения дополнительных рекомендаций по наблюдению и лечению данного состояния.
Основные причины приобретенной грыжи у ребёнка:
- Вследствие частого и длительного плача ребенка, когда станки брюшной полости постоянно напряжены, внутренние органы находятся под давлением.
- Запоры и метеоризм провоцируют периодическое кратковременное, но интенсивное повышение внутрибрюшного давления и как следствие пупочное кольцо сокращается не так эффективно, как должно, а, следовательно, петли кишечника или сальник могут пролабировать за пределы брюшной стенки, образуя грыжу.
- Ранее начало хождения также может стать причиной развития грыжи. В этот период мышцы живота получают новую непривычную нагрузку и могут оказаться недостаточно сильными.
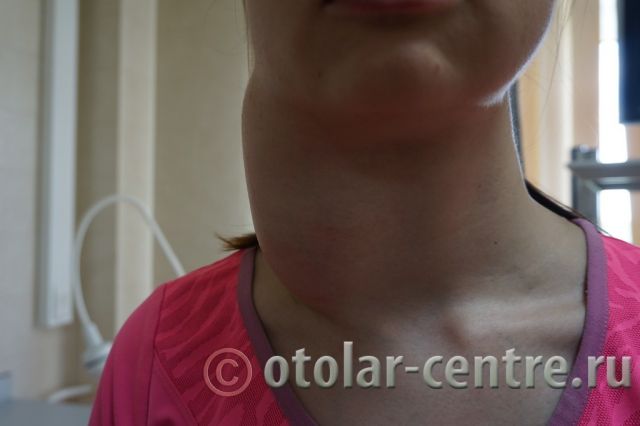
Клинический случай в отделении гортани ФГБУ НМИЦО ФМБА России
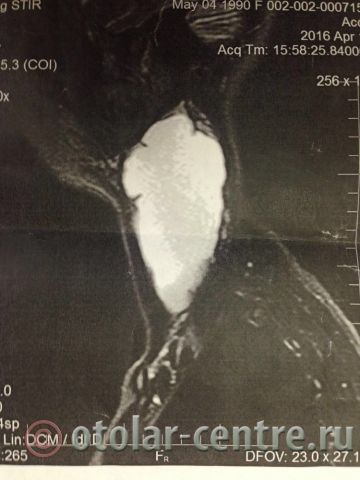
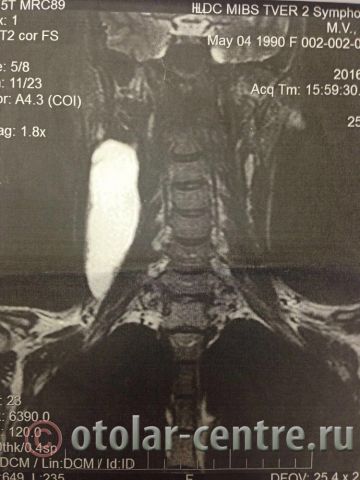
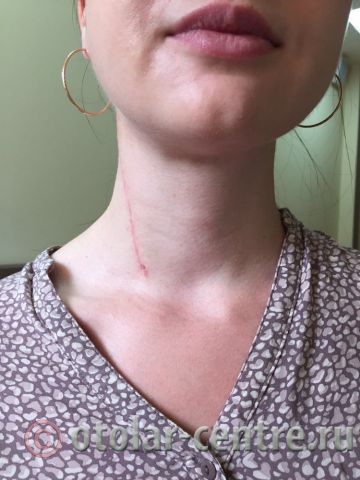
Пациентка М., 26 лет, 20.06.2016 года обратилась за медицинской помощью к специалистам отделения заболеваний гортани ФГБУ НМИЦО ФМБА России с жалобой на наличие образования на шеи справа. Со слов пациентки образование появилось в сентябре 2015 года, был отмечен постепенный рост. После проведения МРТ исследования и УЗИ шеи выставлен диагноз «боковая киста шеи». Справа на боковой поверхности шеи визуализируется контуры кисты от сосцевидного отростка височной кости до ключицы, при пальпации плотная, поверхность гладкая.
 |
 |
 |
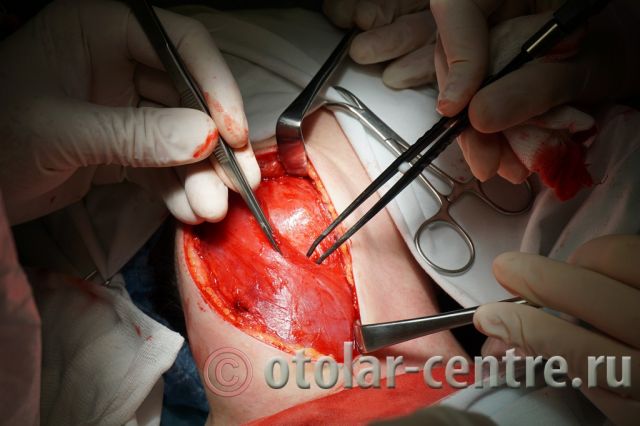
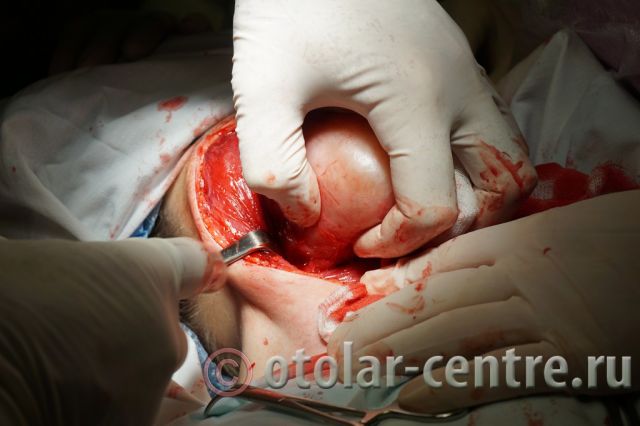
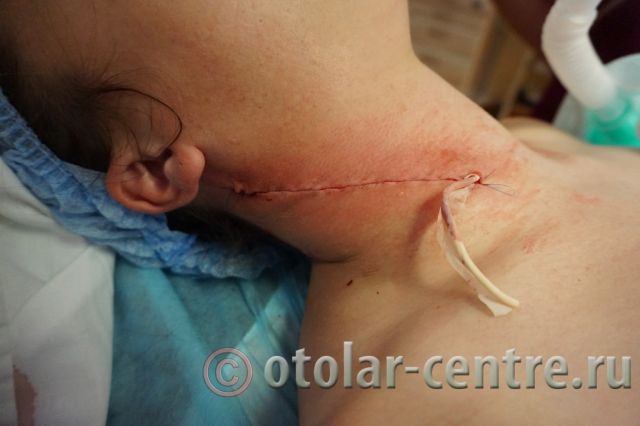
21.06.2016 года пациентке было выполнено удаление доброкачественного образования шеи.
 |
 |
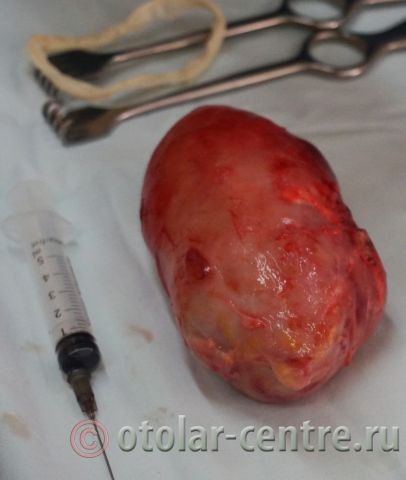 |
Размер удаленной опухоли: 20 см на 6 см
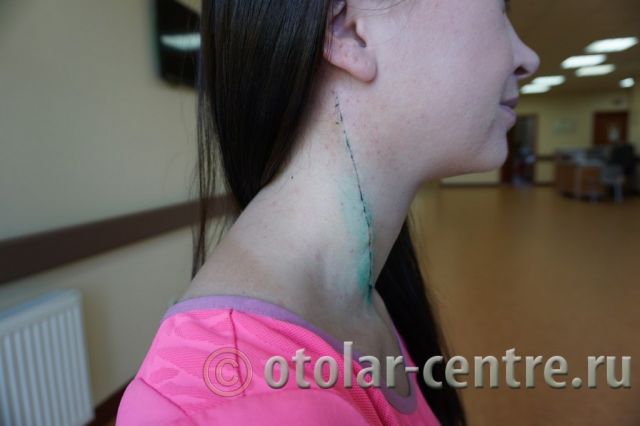
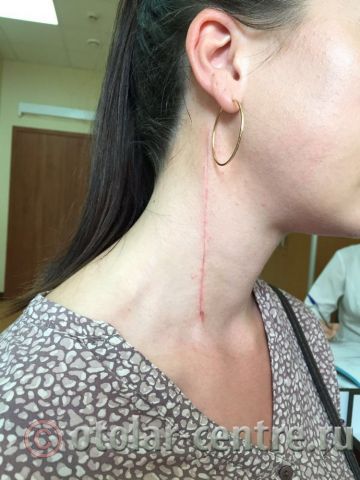
В послеоперационном периоде пациентка М. получала антибактериальную терапию, шов удален на 7-е сутки.
Выписана 29.06.2016 года с улучшением.
 |
 |
 |
 |
Киста головного мозга – причины и симптомы
Причинами кисты головного мозга у ребенка и взрослых людей могут быть перенесенные инфекционные заболевания, травмы головы, воспалительные процессы, аномалии внутриутробного развития, нарушение мозгового кровообращения с образованием некроза и ишемии. По тем же причинам могут возникать кисты перегородки головного мозга и гипофиза.
Чаще всего новообразования не мешают обычному течению жизни человека и обнаруживаются во время обследований. Исключения составляют новорожденные, у которых киста ГМ обнаруживается во внутриутробном периоде и не несет опасности для дальнейшего развития плода. В большинстве случаев сосудистые кисты головного мозга являются причиной неврологических расстройств и могут проявляться следующими симптомами:
- нарушением зрения, обусловленным сдавливанием зрительных нервов;
- пульсирующей головной болью;
- при кисте гипофиза может нарушаться гормональный статус, что приводит к снижению потенции у мужчин и нарушению процесса овуляции у женщин;
- онемением конечностей и нарушением работы вестибулярного аппарата.
При возникновении подобных симптомов необходимо обратиться за помощью к специалисту и, чем раньше это будет сделано, тем благоприятней прогноз на полное выздоровление.
Способы клинической диагностики
Чтобы точно установить диагноз и исключить другие заболевания, проводятся:
Очень важно отличить инфекцию кишечника от других болезней с похожими симптомами. Например, от небактериального отравления пищей или лекарствами, воспаления аппендикса, пневмонии
Если появились симптомы, нужно обратиться к детскому инфекционисту или гастроэнтерологу. Врач назначит бактериологические исследования и/или дополнительные серологические способы диагностики, чтобы выявить антитела к возбудителям инфекции. При вирусных инфекциях ухудшается общее состояние, поднимается высокая температура, а при бактериальных возникают четкие локальные симптомы.
Как образуются кисты?
После того, как произошла кровоизлияние или образовался ишемический участок, нейрон погибает.

Специальные клетки чистильщики, перерабатывают, погибшие нейроны.

На месте гибели нейронов образуется полость с порванными связями, заполненная жидкостью, это и есть киста.

Живые нейроны головного мозга, получив сообщение о гибели части нейронов, начинают восстанавливать утраченные нейронные связи.
От куда берется информация для восстановление связей?
У человека два полушария.
Поэтому, нейроны, которые находятся в другом полушарии, передают информацию и связи восстановились.
Нейроны не восстанавливаются, а связи восстанавливаются, так как нейрон может увеличивать количество отростков.
Доктор Никонов
Так почему ребенок не двигается свободно, как нормальный обычный ребенок, если нейроны восстановили свои связи и головной мозг заработал без сбоев?
Вернемся к моменту кровоизлияния.
Вы видите, что сосуд порвался. Если срочно не «заштопать» отверстие, то кровь будет вытекать постоянно и умрет очень большое количество нейронов.
Сообщение о трагедии, приходит мгновенно из головного мозга, и гормональная система дает команду выкинуть в кровь огромное количества гормонов из всех органов гормональной системы. Гормон – это белок. Через 30 секунд порванный сосуд становится целый. Кровоснабжение восстановлено.
А куда деть те гормоны, которые были выброшены гормональной системой в огромном количестве, ведь гормоны продолжают находится в крови и они могут повредить работе печени, почек, селезенки, поджелудочной железе?

Мышечные клетки забирают на себя оставшийся белок. Белок попадает внутрь мышечной клетки. Цитоплазма мышечной клетки, которая в норме жидкая, получая лишний белок, становиться плотной и плоходвижимой.
Так получается ДЦП.
Поэтому мышцы детей не двигались до обращения ко мне.
Чтобы восстановит мышцы детей я применил свой метод воздействия на мышцы, метод Никонова.
В Результате все дети стали двигаться свободно, начали ползать, а затем и ходить нормальной здоровой походкой.
Классификация кисты в головном мозге
Что такое киста? Киста (другое ее название «ликворная киста») — полость, заполненная жидкостью, имеющая капсулу изолирующую ее от других ликворосодержащих пространств.
Чаще всего за консультацией к нейрохирургу обращаются родители детей, у которых была обнаружена ретроцеребеллярная киста. И хотя это словосочетание пугает и даже доводит до паники родителей, надо сказать, что этими словами рентгенологи описывают вариант нормы. Чаще всего это вообще не киста (то есть не изолированная полость, заполненная жидкостью), и хирургического лечения она не требует.
Другой вариант нормы – киста шишковидной железы. Едва ли не самая частая случайная находка на МРТ. Хирургического лечения не требует.
Эпидермоидная или дермоидная киста – это не настоящая киста. Она заполнена не жидкостью, а придатками кожи – фолликулами, сальными железами, волосами, хрящевой тканью и пр. По своей структуре она больше похожа на опухоль и требует такого же лечения, как при опухоли, — удаления.
Порэнцефалическая киста возникает обычно в том месте, где в результате гипоксии или кровоизлияния погибла часть мозга, это место заполняется жидкостью. Сама по себе такая киста не мешает развитию и не требует обязательного хирургического лечения.
Псевдокиста – выглядит как киста, но не киста, полость, которая ничем не ограничена, у нее есть сообщение с другими отделами в черепе. Не требует хирургического лечения.
Киста прозрачной перегородки в подавляющем большинстве случаев является вариантом нормы, но, при больших размерах, может привести к нарушению ликвороциркуляции, что требует хирургического лечения.
Как обратится к Николаю Борисовичу
