Плацентарная недостаточность
Содержание:
- Прогноз и профилактика преждевременной отслойки плаценты
- Другие заболевания из группы Беременность, роды и послеродовой период:
- Общие сведения
- Анализы и диагностика
- Какую функцию выполняет плацента
- Этиология и патогенез
- Исследования при выкидыше
- Отказ от курения при беременности
- Что делать
- Симптомы
- Причины отслоения плаценты
- Лечение отслойки плаценты на ранних и поздних сроках беременности
- Чем опасна?
- Функции плаценты
Прогноз и профилактика преждевременной отслойки плаценты
Профилактика возникновения преждевременной отслойки плаценты требует, в первую очередь, внимательного отношения беременной женщины к самой себе:
- лечения гинекологических заболеваний в рамках планирования беременности;
- своевременного обращения по беременности в женскую консультацию;
- посещения акушера-гинеколога по графику во время беременности;
- недопущения физических и психических перегрузок.
Врач, ведущий беременность, должен своевременно выявлять такие патологии, как:
- плацентарная недостаточность;
- гестоз;
- артериальная гипертензия.
Что касается прогноза при преждевременной отслойке плаценты, то здесь все зависит от своевременного оказания квалифицированной помощи пациентке.
Другие заболевания из группы Беременность, роды и послеродовой период:
| Акушерский перитонит в послеродовой период |
| Анемия беременных |
| Аутоиммунный тиреоидит при беременности |
| Быстрые и стремительные роды |
| Ведение беременности и родов при наличии рубца на матке |
| Ветряная оспа и опоясывающий герпес у беременных |
| ВИЧ-инфекция у беременных |
| Внематочная беременность |
| Вторичная слабость родовой деятельности |
| Вторичный гиперкортицизм (болезнь Иценко-Кушинга) у беременных |
| Генитальный герпес у беременных |
| Гепатит D у беременных |
| Гепатит G у беременных |
| Гепатит А у беременных |
| Гепатит В у беременных |
| Гепатит Е у беременных |
| Гепатит С у беременных |
| Гипокортицизм у беременных |
| Гипотиреоз при беременности |
| Глубокий флеботромбоз при беременности |
| Дискоординация родовой деятельности (гипертоническая дисфункция, некоординированные схватки) |
| Дисфункция коры надпочечников (адреногенитальный синдром) и беременность |
| Злокачественные опухоли молочной железы при беременности |
| Инфекции, вызванные стрептококками группы А у беременных |
| Инфекции, вызванные стрептококками группы В у беременных |
| Йоддефицитные заболевания при беременности |
| Кандидоз у беременных |
| Кесарево сечение |
| Кефалогематома при родовой травме |
| Краснуха у беременных |
| Криминальный аборт |
| Кровоизлияние в мозг при родовой травме |
| Кровотечения в последовом и раннем послеродовом периодах |
| Лактационный мастит в послеродовый период |
| Лейкозы при беременности |
| Лимфогранулематоз при беременности |
| Меланома кожи при беременности |
| Микоплазменная инфекция у беременных |
| Миома матки при беременности |
| Невынашивание беременности |
| Неразвивающаяся беременность |
| Несостоявшийся выкидыш |
| Отек Квинке (fcedema Quincke) |
| Парвовирусная инфекция у беременных |
| Парез диафрагмы (синдром Кофферата) |
| Парез лицевого нерва при родах |
| Патологический прелиминарный период |
| Первичная слабость родовой деятельности |
| Первичный альдостеронизм при беременности |
| Первичный гиперкортицизм у беременных |
| Перелом костей при родовой травме |
| Перенашивание беременности. Запоздалые роды |
| Повреждение грудиноключично-сосцевидной мышцы при родовой травме |
| Послеродовой аднексит |
| Послеродовой параметрит |
| Послеродовой тиреоидит |
| Послеродовой эндометрит |
| Предлежание плаценты |
| Предлежание плаценты |
| Пузырный занос |
| Разрывы матки при беременности |
| Рак тела матки при беременности |
| Рак шейки матки при беременности |
| Рак щитовидной железы при беременности |
| Раневая инфекция в послеродовой период |
| Родовая травма внутренних органов |
| Родовая травма центральной нервной системы |
| Родовые травмы головы |
| Самопроизвольный аборт |
| Сахарный диабет при беременности |
| Сепсис в послеродовой период |
| Септический шок в послеродовой период |
| Синдром диссеминированного внутрисосудистого свертывания крови при беременности |
| Тазовые предлежания плода |
| Тиреотоксикоз беременных |
| Токсоплазмоз у беременных |
| Травма периферической нервной системы при родах |
| Травма спинного мозга в родах |
| Трихомоноз у беременных |
| Тромбофлебит поверхностных вен при беременности |
| Тромбофлебит вен матки, таза и яичников при беременности |
| Тромбофлебит правой яичниковой вены при беременности |
| Трофобластическая болезнь |
| Узкий таз |
| Узловой зоб при беременности |
| Урогенитальный хламидиоз у беременных |
| Феохромоцитома при беременность |
| Функционально (клинически) узкий таз |
| Цитомегаловирусная инфекция у беременных |
Общие сведения
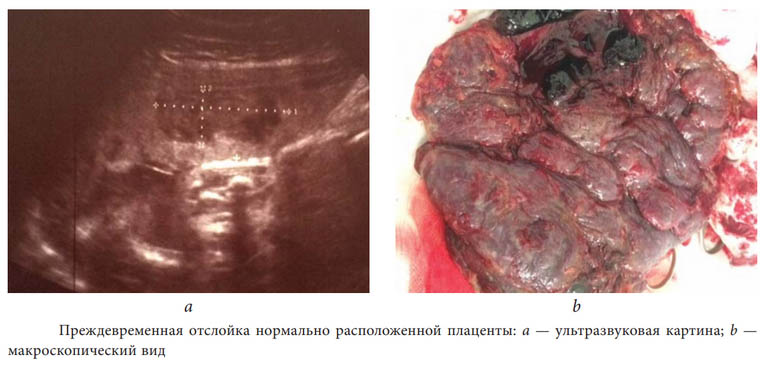
Преждевременная отслойка нормально расположенной плаценты относится к наиболее актуальным проблемам акушерства и представляет собой раннее (до рождения плода, в процессе беременности) отделение плаценты от стенок матки. В норме плацента отделяется лишь после рождения плода. Несмотря на относительную редкость развития этой патологии (от 0,4 до 1,4%), она в любом случае рассматривается как экстренная ситуация, сопровождающаяся высоким риском угрозы для жизни матери и ребенка. Почти в 56% случаев отслойка плаценты встречается до 36 недели гестации, вызывая последствия, которые характерным для преждевременных родов (ДВС-синдром/геморрагический шок).
Преждевременная отслойка плаценты — это наиболее частая причина обильных кровотечений, приводящих к смерти матери. А последствия для ребенка, родившегося на фоне преждевременно отслойки плаценты заключаются в высокой вероятности развития неврологической патологии, поскольку плод страдает от тяжелой гипоксии. Кроме того, присутствует высокий риск гибели плода: по различным данным показатели неонатальной летальности варьирует в пределах 20-40%.
Однако, следует понимать, что, диагноз «отслойка плаценты» — это не приговор и во многих случаях женщинам при соблюдении всех рекомендаций врача удается «доносить беременность» до конца и родить здорового ребенка, о чем свидетельствуют форум-отзывы.
Преждевременное отслоение плаценты при ее нормальном расположении возникает наиболее часто при развитии в матке/плаценте воспалительных и дегенеративных процессов (эндометриты, подслизистые миомы матки, гиповитаминозы и др.). Установлено, что отслойка плаценты чаще встречается у женщин с экстрагенитальной патологией (эндокринной патологией, заболеваниями почек/сердечно-сосудистой системы), а также у лиц с осложненным гинекологически-акушерским анамнезом (выкидыши, аборты).
Анализы и диагностика
Диагностика отслойки плаценты при ее нормальном расположении базируется на данных анамнеза, жалобах пациентки, результатах объективного обследования: наличие влагалищных кровяных выделений на фоне повышенного тонуса матки и изменения ее формы, сочетании болей в животе с нарастающей кислородной недостаточность плода. Также используются данные лабораторного/инструментального исследования.
Лабораторные исследования включают:
- общий анализ мочи/крови (тромбоциты, гемоглобин, гематокрит);
- определение группы крови/резус-фактора;
- при сильном кровотечении — печеночные пробы, анализ свертывающей системы.
Из инструментальных методов проводится УЗИ, в процессе которого устанавливается величина участка отслойки/локализация плаценты. Для определения степени гипоксии плода проводится кардиотокография/фонокардиография плода.
Какую функцию выполняет плацента
Итак, плацента – это важный орган, который образуется только во время беременности. Образуется плацента из хориона — зародышевых оболочек плода. В самом начале беременности ворсины хориона – выросты оболочки — равномерно покрывают всю поверхность плодного яйца, начиная со второго месяца беременности с одной стороны плодного яйца ворсины начинают удлиняться, увеличиваться в размерах и формируют плаценту.
Внутри ворсин течет кровь малыша, а снаружи они омываются кровью матери. Между кровотоком мамы и малыша расположен всего один слой клеток, который и играет роль барьера между организмом матери и ребенка. Благодаря этой мембране кровь матери и плода не смешивается.
Однако в последние годы стало известно, что клетки крови плода все-таки проникают через плацентарный барьер в кровоток матери и благодаря этому стало возможным проведение генетических анализов и определение хромосомных аномалий, резуса фактора и пола плода по крови беременной женщины (неинвазивный пренатальный тест).
Плацентарный барьер выполняет иммунологическую функцию, поскольку пропускает некоторые защитные антитела – клетки крови, обеспечивающие борьбу с инфекционными агентами, кроме того он является непроницаемым для некоторых вредных веществ, вирусов и бактерий. К сожалению, плацентарный барьер легко преодолевают наркотические вещества, алкоголь, никотин, компоненты многих лекарств и некоторые вирусы.
Важной функцией плаценты является выработка гормонов и биологически активных веществ. В первую очередь это гормоны, важные для успешного вынашивания беременности, например хорионический гонадотропин, плацентарный лактоген, эстрогены и др
К сожалению, не всегда все складывается вполне благополучно. В силу самых различных причин на разных сроках беременности могут происходить отклонения в развитии и функционировании плаценты. Изменения эти никогда не проходят бесследно для мамы и малыша, а зачастую имеют грозные последствия.
Если плацента перестает выполнять свои функции в полной мере, развивается так называемая плацентарная недостаточность. По сути, она заключается в ухудшении кровообращения в системе мать-плацента-плод.
Этиология и патогенез
Ведущим патогенетическим фактором развития Преждевременной отслойки плаценты является образование базальных гематом в децидуальной оболочке в результате повышенной ломкости ее сосудов и прилежащей мышечной оболочки матки. Основное значение в патологическом изменении стенок спиральных артерий децидуальной оболочки (см.) и их повышенной ломкости наиболее часто имеют поздние токсикозы беременных, а также нефрит, грипп, острые респираторные вирусные инфекции, васкулиты
Существует мнение о важной роли диссеминированного внутрисосудистого свертывания крови в этой патологии. Некоторые исследователи придают значение аутоиммунным процессам как патогенетическому фактору П
о. п. Повышение АД, механическая травма (падение, удар в живот), короткая пуповина, быстрое излитое околоплодных вод при многоводии имеют несравненно меньшее значение и выступают гл. обр. в роли разрешающего фактора возникновения П. о. п. при наличии поздних токсикозов беременных. Указанные факторы при повышенной ломкости сосудов способствуют увеличению количества и размеров базальных гематом, которые разрушают базальную пластинку — глубокие слои базальной децидуальной оболочки (базальная отпадающая оболочка, Т.) и распространяются в межворсинчатое пространство. Изливающаяся кровь образует ретроплацентарную гематому (см. Последовый период) и отслаивает плаценту (см.) от стенки матки. Наряду с этим происходит диффузное пропитывание кровью мышечной оболочки матки, к-рое может распространяться на все ее слои вплоть до брюшины, придатков матки и в околоматочную клетчатку.
В результате Преждевременной отслойки плаценты и пропитывания кровью стенки матки в ней резко нарушаются обменные процессы. Образующиеся продукты патологического метаболизма оказывают токсическое влияние на весь организм женщины, и в первую очередь на функцию почек, печени, ц. н. с. и на систему гемостаза. Выраженность метаболических нарушений и общего токсического влияния на весь организм зависит от объема пропитывания кровью мышцы матки, степени тяжести токсикоза или сопутствующих заболеваний.
Преждевременная отслойка плаценты вызывает изменения в системе гемостаза женщины за счет поступления тромбопластических субстанций и активаторов фибринолиза из поврежденной матки. Эти изменения ведут к усугублению синдрома диссеминированного внутрисосудис-того свертывания крови и более глубоким нарушениям системы гемостаза с развитием тяжелого геморрагического диатеза (см. Геморрагические диатезы); кроме того, установлено, что при этом снижается концентрация фибриногена и активность I, II, V, VII, VIII, XIII факторов, уменьшается число тромбоцитов на фоне нормальной или несколько повышенной фибринолитической активности. По современным данным, П. о. п. предшествует уже имеющееся диссеминированное внутрисосудистое свертывание в системе маточно-плацентарного кровообращения при тяжелом позднем токсикозе беременных (см.). Начавшаяся П. о. п. способствует переходу хронической формы синдрома диссеминированного внутрисо-судистого свертывания в подострую и острую с развитием генерализованного кровотечения и тяжелого геморрагического шока (см.).
Исследования при выкидыше
При посещении доктора вам будут заданы такие вопросы:
- Каков ваш срок беременности?
- Когда у вас была последняя нормальная менструация?
- Сколько раз вы были беременны?
- Сколько беременностей с рождением живого ребенка было у вас в жизни?
- Были ли у вас выкидыши ранее?
- Имелись ли у вас внематочные беременности?
- Делали ли вы ранее аборты?
- Какими средствами для предохранения от беременности вы пользовались?
- Планировали ли вы эту беременность?
- Желаете ли вы сохранять беременность?
- Получали ли вы какое–либо лечение во время беременности?
- Есть ли у вас проблемы с мочеиспусканием?
- Делали ли вам узи для уточнения, что беременность протекает нормально?
- Знаете ли вы свою группу крови и резус-фактор?
- Имеете ли вы какие-либо хронические или острые заболевания?
- Какие лекарственные средства вы употребляете?
Отказ от курения при беременности
Распространено заблуждение, что во время беременности бросать курить нельзя. Дескать, при отказе от табака организм начинает активно чиститься и все токсины проходят через плод. Врачи заявляют, что это не более чем миф. Продолжение курения во стократ опаснее и для матери, и для ребёнка.
Конечно, лучше всего исключить курение за три месяца до зачатия. И некоторые курильщицы стремятся так поступить.
Читательница бесплатной онлайн-книги «Курить, чтобы бросить!» делится:
Замечательно, что такая цель — победить курение — поставлена. Теперь надо подобрать эффективный способ бросить курить. Главное в этом деле — не обманывать себя, делая вид, что бросаешь.
Так, некоторые курильщицы, узнавая об успешном зачатии и понимая весь вред курения при беременности, полностью не могут отказаться от вредной привычки и переходят либо на более лёгкие (тонкие) сигареты, либо на электронные. Они надеются, что благодаря этому их организм будет меньше страдать от никотина, ядов и смол.
Медики констатируют: это самообман. Лёгкие и электронные сигареты не безопаснее обычных.
Во-первых, лёгкие и электронные сигареты содержат те же токсины и канцерогены, что и обычные сигареты.
Во-вторых, курильщик начинает курить чаще и больше, делая более глубокие затяжки в стремлении накуриться. Причина в том, что уровень никотина в лёгких и электронных сигаретах ниже.
Такой способ отказа от курения при беременности лучше полностью исключить. Переход на лёгкие и электронные сигареты крайне неэффективен. Точно так же, как и уменьшение числа выкуриваемых сигарет (постепенный отказ от курения).
Лучше всего бросить курить сразу, одномоментно, осознав, что беременность — лучший повод победить никотиновую зависимость и ощутить на себе благоприятные изменения, которые ждут будущую мать после отказа от курения.
Тем, кто решает перестать курить при беременности, рекомендуем запомнить:
- Отказ от курения на ранних сроках беременности повышает шансы малыша родиться здоровым, без патологий.
- Прекращение курения в первые месяцы беременности снижает вероятность того, что ребёнок родится недошенным, со сниженной массой тела.
- Расставание с сигаретами в первые недели беременности благотворно скажется на психическом здоровье и будущих интеллектуальных способностях ребёнка.
- Победа над курением в первом триместре беременности снижает риск преждевременных родов.
- Отказ от курения при беременности снижает у будущей матери вероятность депрессивных расстройств и послеродового психоза.
Решая перестать курить, многие курящие женщины ищут в интернете отзывы курильщиков о разных способах бросания, удачах и неудачах.
Изучать чужой опыт, конечно, дело полезное, но предостережём будущих мам от недобросовестных рекламных сообщений, авторы которых явно стремятся заработать на стремлении людей бросить курить, а также от чужих провалов и разочарований. Пусть они не собьют с намеченного пути.
Только будущая жизнь, зарождённая под сердцем, может подсказать верную дорогу — к радостной жизни, свободной от курения.
Что делать
Беременную всегда должны настораживать болезненные ощущения, ощутимое напряжение маточной стенки, кровянистые выделения, изменение двигательной активности ребенка, ухудшение общего самочувствия
Заметив у себя любой из перечисленных симптомов, важно сразу же обратиться за помощью к медикам. Любое замедление может стоить жизни крохи или даже самой мамы
Если патология выявляется на последних неделях беременности, врач немедленно проводит кесарево сечение. Только так возможен благоприятный исход.
Если врач решит, что отслойка минимальная и со временем она не прогрессирует, то он сделает все возможное, чтобы женщина доносила малыша до положенного срока
При этом ей важно соблюдать строжайший постельный режим и круглосуточно находиться под контролем медиков. Для оценки состояние плода, используются кардиотокография и допплерометрия. В случае если будут выявлены даже незначительные негативные изменения у плода или беременной, это становится прямым показанием к проведению экстренной операции
Если в анамнезе беременной уже был подобный диагноз, то начиная с 35 недели беременности, ей следует постоянно посещать своего гинеколога, который будет контролировать ее состояние, даже если никаких симптомов отслойки нет.
На сегодняшний день действенных методов профилактики патологии не существует. Поэтому медики рекомендуют беременным внимательно следить за своим состоянием, своевременно посещать женскую консультацию и выполнять все предписания врача, своевременно лечить любые заболевания, отказаться от вредных привычек и обеспечить себе полноценный рацион питания. Как это сделать – смотрите в курсе Секреты правильного питания для будущей мамы>>>
- Изжога во время беременности
- Запор при беременности
- Отеки при беременности
Симптомы
Типичные симптомы дают врачам возможность узнать отслойку плаценты, даже без проведения других исследований, помимо осмотра. В первом триместре, как уже отмечалось, больше шансов на благополучный исход вынашивания. Отслойка плаценты в первом триместре говорит о том, что есть угроза прерывания. При этом признаки такие:
- потягивание или боли ноющего характера в нижней части живота, отдающие в поясницу
- умеренные или незначительные выделения крови
- низкий уровень базальной температуры
Если мамочка пойдет к врачу сразу же, когда появились тревожащие симптомы, то удастся остановить осложнение, и беременность может быть выношена нормальный срок. Плацента будет постепенно расти, и участок, который отстал от матки, уже не будет играть большой роли в развитии плода и самочувствии будущей мамы.
При ультразвуковом исследовании отслойка последа в первом триместре определяется в виде ретрохориальной гематомы. Она не растет. Но УЗИ не всегда выявляет эту гематому. О диагнозе врачи и мама могут узнать уже после родов, когда увидят на детском месте сгусток крови или ямку, которая имеет серо-бордовый оттенок.
Во 2-м и 3-м триместре последствия рассматриваемого осложнения могут быть более серьезными. Вероятно кровотечение из матки. Вызвано оно нарушением целостности сосудиков, которые растут от матки до плаценты. В итоге начинается скопление крови в матке и плаценте, потому отслаивание продолжается. Формируется синяк внутри, то есть гематома. Она давит на плаценту, потому ее функция (детально описанная выше) нарушается.
Если в середине и к концу гестации происходит отслойка плаценты у беременной, то у женщины могут быть выделения более или менее интенсивные. Насколько много из будет, зависит от локализации отслойки, масштабов патологии и того, насколько в порядке свертывающая система крови пациентки. При отслойке плаценты есть 3 вида кровотечения:
- видимое
- наружное
- внутреннее смешанное
В 4 из 5 случаев отслойки кровь выделяется наружу. Но это не значит, что часть ее не собирается внутри и не формирует гематому, угрожающую плоду. В основном наружное излияние крови бывает, если плацента отслоилась с краю. Тогда кровь попадает во влагалище и наружу. Если гематома находится на дне матки, то кровь не будет выходить через половые органы. Выделения будут темными.
Если кровь собирается внутри, то доктор диагностирует внутреннее кровотечение. Это бывает при центральной отслойке последа. По краям сцепление матки и последа нормальное. Гематома же может расти за часы и даже за минуты, что провоцирует всё большие масштабы отслоения. Стенка матки собирает в себя кровь, потому сокращается хуже, чем должна. Это называется «матка Кувелера». Если вовремя не остановить кровотечение, состояние женщины будет всё хуже, ведь она теряет кровь. В части случаев развивается геморрагический шок и нарушение свертывания крови (ДВС-синдром).
Отслойка плаценты проявляется также болью. Ее характеризуют как постоянную, распирающую или тупую. Боль может ощущаться в разных участках, в зависимости от того, где находится послед. Если плацента крепится в основном к задней стенке матки, то боль будет ощущаться в области поясницы. Если послед крепится к передней стенки, то будет болеть впереди — живот. В части случаев врач прощупывает напряженную и резкоболезненную припухлость.
Есть не только боль, но и гипертонус матки, потому что гематома внутри вызывает маточное раздражение. И возникают сокращения матки. Болевой синдром вызван давлением гематомы на стенки матки, их излишним растяжением, а также тем, что они впитывают кровь, а также раздражением брюшины.
Внутриутробная гипоксия плода — еще одно проявление такого осложнения при беременности как отслойка плаценты. У ребенка нарушается деятельность сердечка. В организм эмбриона не поступает нужное количество кислорода, результатом чего становится брадикардия или тахикардия. Если плацента отслоилась очень сильно, то для ребенка это еще хуже, чем отслойка небольшого участка.
Причины отслоения плаценты
Часто бывает, что выявить какую-то одну причину развития данной патологии бывает сложно. В некоторых случаях к отслойке плаценты могут приводить сразу несколько факторов, воздействующих на женский организм одновременно или последовательно. Врачи выделяют несколько клинических состояний, которые приводят к развитию отслоения плацентарной ткани от маточных стенок. К ним относятся:
- различные сосудистые заболевания (васкулопатии);
- патологии, сопровождающиеся нарушением свертываемости крови;
- последствия механического воздействия (травмы, падения на живот, удары).

Во время развития отслойки плаценты происходит, как правило, изменение внутриматочного давления. Это способствует тому, что плацентарная ткань начинает отслаиваться от маточных стенок более интенсивно. В некоторых случаях плацента отслаивается от стенки матки участок за участком. Врачи выделяют несколько клинических вариантов данной патологии. Отслойка может быть двух типов.
- Полной. В этом случае происходит отслоение практически всей плацентарной ткани.
- Частичной. При этом от маточной стенки отслаивается только какой-то определенный участок плаценты.

При полной отслойке плаценты общее состояние будущей мамы и плода обычно резко ухудшается. Происходит это на фоне полного благополучия. Такое состояние является крайне опасным. Дальнейший прогноз во многом зависит от того, насколько своевременно будет оказана медицинская помощь. Частичная отслойка плаценты имеет более благоприятный прогноз. В этом случае, как правило, неблагоприятные симптомы развиваются постепенно.
Однако это совсем не исключает необходимость обращения за медицинской помощью. Плацента выполняет особо важную функцию. Она поддерживает внутриутробное развитие плода на должном уровне. Если плацента в силу своего повреждения не способна обеспечивать детский организм питательными веществами и кислородом, в такой ситуации его функционирование нарушается.

Лечение отслойки плаценты на ранних и поздних сроках беременности
Выбирая схему лечения преждевременной отслойки плаценты, врачи акушеры и гинекологи учитывают следующие факторы:
- момент, когда начался процесс отслойки;
- состояние матери и ребенка;
- выраженность кровотечения;
- объем кровопотери.
От экстренного родоразрешения врачи могут отказаться при совокупности показателей:
- срок беременности менее 36 недель;
- отслоение произошло на небольшом участке и не прогрессирует дальше;
- объем кровопотери незначительный и выделения из наружных половых путей прекратились;
- беременная женщина хорошо себя чувствует и находится в стационаре под постоянным врачебным наблюдением;
- симптомы гипоксии плода не выявлены.
Лечение непрогрессирующей частичной отслойки плаценты
При непрогрессирующей частичной отслойке плаценты на сроке до 36 недель женщине назначаются:
- постельный режим;
- спазмолитики;
- кровоостанавливающие препараты;
- антианемические лекарственные средства;
- токолитики (лекарства, снижающие сократительную способность матки).
Лечение в обязательном порядке проводится под контролем допплерографии, УЗИ, коагулограммы.
Если возникают симптомы прогрессирования отслойки плаценты, встает вопрос о досрочном родоразрешении. Если родовые пути готовы (шейка матки размягчена, диагностируется достаточная проходимость цервикального канала), осуществляется амниотомия (искусственный разрыв плодного пузыря). Роды могут быть естественными с постоянным кардиомониторингом.
Лечение отслойки плаценты средней и тяжелой степени тяжести
Если диагностирована преждевременная отслойка плаценты средней или тяжелой степени тяжести, проводится кесарево сечение. При этом не учитывается гестационный возраст ребенка и его жизнеспособность. После извлечения плода из матки хирурги отделяют плаценту до конца и удаляют образовавшиеся сгустки. Затем осматривают стенки матки и определяют состояние миометрия. Если изменения в органе значительные, проводится гистероэктомия – удаление матки хирургическим путем.
Независимо от того, какой способ родоразрешения был выбран врачами, проводится восстановление кровопотери, коррекция развившейся анемии и нарушений свертываемости крови с помощь трансфузионной или инфузионной терапии. Чтобы исключить возникновение маточного кровотечения в послеродовом периоде, роженице назначаются утеротонические препараты, например, простагландины, окситоцин, метилэргометрин.
Операция по удалению всей матки выполняется, чтобы спасти жизнь женщины при пропитывании маточной стенки кровью (матка Кувелера). Иногда вместо удаления органа выполняется перевязка питающих его сосудов, однако, это очень сложная операция, которую не всегда возможно провести.
Чем опасна?
Отслойка плаценты — крайне опасная акушерская патология. Выжидательная тактика при этом состоянии применяться не должна. Будущей маме, которая заподозрила у себя развитие неблагоприятных симптомов, следует немедленно обратиться за медицинской помощью. Промедление в этой ситуации (особенно при полной отслойке плаценты) может быть смертельно опасным.
Тотальная отслойка плаценты может привести к развитию сильной, а некоторых случаях даже массивной кровопотере. Данное состояние опасно для будущей мамы и ее малыша. У женщины при этом сильно снижается артериальное давление крови, что способствует снижению кровенаполнения жизненно важных органов. При этом беременная может отметить появление «тумана» перед глазами, «мелькание мушек», а также даже потерять сознание.

В этой ситуации резко снижается кровоток у плода. Ребенок внезапно ощущает резкий дискомфорт. Сначала это проявляется тем, что его частота сердечных сокращений и двигательная активность резко возрастают. По мере прогрессирования опасного состояния состояние плода существенно ухудшается.
В этой ситуации у плода возникает внутриутробная гипоксия (выраженный кислородный дефицит). Насыщение крови кислородом падает, а уровень углекислого газа стремительно нарастает.

Отслойка плаценты, развивающаяся на поздних сроках беременности, может быть опасна еще и развитием преждевременных родов. Отслаивание плацентарной ткани от маточной стенки сопровождается изменением внутриматочного давления. Это состояние способствует тому, что плацента начинает смещаться вниз, оказывая сильное давление на плодный пузырь, в котором находится плод. В такой ситуации возможность преждевременного появления ребенка на свет существенно увеличивается.

Функции плаценты
Плацента считается временным органом. Формирование ее начинается только тогда, когда оплодотворенная спермием яйцеклетка имплантировалась в матку (на 10-13-е сутки после момента зачатия). Окончание формирования органа приходится на 16-18-ю неделю, когда зародыш начинает питаться гематотрофно (на ранних сроках это гистотрофное питание). На этом сроке формируется гематоплацентарный барьер, и плацента уже может полностью реализовать свою функцию.
Плацента также известна под народным названием «детское место» или послед. В процессе родов начинаются схватки, после чего плацента отделяется. Этот орган все 9 месяцев связывает организм матери и эмбриона. Функции детского места:
газообмен
Плод не может дышать сам, у него на ранних сроках даже легкие до конца не развиты. Потому кислород поступает в тельце малыша из организма его мамы. В маленьком тельце происходит газообмен, и выделяется углекислый газ. И этот газ поступает в кровь будущей мамы. Так плод дышит.
питание
Между ворсинками плаценты и стенкой матки пролегает межворсинчатое пространство. Туда поступает материнская кровь со всеми питательными веществами, которые есть в организме женщины. И плод таким образом «кушает» через плаценту.
выделительная
Когда малыш развивается, формируются метаболиты. Это креатин, креатинин, мочевина. Плацента их выводит.
гормональная
Поскольку эндокринная железа в теле малыша не развита, плацента «рулит процессом» вместо нее
Она вырабатывает гормоны, что важно для формирования плода. Наверняка вы слышали о том, что есть такой гормон беременных как хорионический гонадотропин
Он стимулирует функционирование последа и делает так, что желтое тело вырабатывает прогестерон.
В гестационном периоде молочные железы развиваются, в том числе, под влиянием лактогена, продуцируемого плацентой. Он нужен для того, чтобы в периоде лактации своевременно и в достаточном количестве выделялось молоко. Лактация зависит и от пролактина. Эстрогены и прогестерон стимулируют рост слизистого слоя матки и мешают новым созреваниям яйцеклетки состояться, пока в животе еще развивается ребеночек. Также плацента производит релаксин и серотонин и пр.
защитная
Плацента дает возможность антителам из организма матери попасть в организм плода. Потому у малыша ко многим болезням (которыми болела его мама ранее) формируется иммунитет. Также плацента предупреждает конфликт между организмом эмбриона и женщины, которая его вынашивает. Но помните, что те лекарства, что вы принимаете во время беременности, попадут к плоду. То же самое касается никотина, этилового спирта и наркотических веществ. Попадают через плаценту к плоду и вирусы.
