Расшифровка узи малого таза у женщин
Содержание:
- Немного об анатомии
- Цель измерения размера таза у беременных
- Диагностика узкого таза
- Течение беременности при узком тазе
- Мужской таз
- Дополнительные обследования
- Размеры таза в акушерстве и гинекологии.
- ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ОБСЛЕДОВАНИЯ В АКУШЕРСТВЕ И ПЕРИНАТОЛОГИИ
- Профилактика
- Размеры таза
- Как проводится расшифровка полученных значений?
- ОСНОВНЫЕ КЛИНИЧЕСКИЕ МЕТОДЫ ОБСЛЕДОВАНИЯ
- Течение родов
Немного об анатомии
Таз — это костное образование. В его образовании участвует довольно много различных косточек и суставов. Тазовый костный аппарат — сложный архитектурный элемент. У каждой женщины есть свои особенности его анатомии.
Тазовый костный аппарат образуют сразу несколько косточек: пара тазовых, крестцовая и копчиковая. Каждая тазовая косточка в свою очередь состоит еще из трех: подвздошной, седалищной и лобковой. Между собой они соединены с помощью хрящевой ткани.
Во время беременности такое строение является функционально выгодным. Оно помогает малышу спокойно двигаться по родовым путям.
Таз — это своеобразное вместилище для репродуктивных органов. Во время вынашивания и рождения ребенка он имеет очень важную функцию. Именно в нем и проходят родовые пути, по которым впоследствии движется малыш во время своего рождения на свет.
Определение размеров данного костного аппарата является очень важным
Особенно важно это выполнять в том случае, если малыш в материнской утробе расположен не физиологично. Ягодичное предлежание ребенка при узком или асимметричном тазе матери требует более внимательного отношения за женщиной во время течения ее беременности
Цель измерения размера таза у беременных
Полость малого таза – это анатомическое пространство, ограниченное тазовыми костями. Врач измеряет его вход и выход, а также расстояние между костями, чтобы прогнозировать течение родов.
Костный таз является прочной и почти нерастяжимой основной родового канала, а сами роды подчиняются сложным законам биомеханики. Плод в определённой позиции входит в родовые пути, медленно поворачивается и покидает утробу матери. Но иногда размеры таза и ребёнка не соответствуют, тогда процесс затягивается, а в некоторых случаях не заканчивается самостоятельно. А поэтому необходимо знать параметры таза для естественных родов, ведь часто родовой травматизм и смерть детей или матерей связан с узким тазом.
Основная задача врача, во время проведения замеров таза у будущей мамы – выявить, младенца каких размеров она в состоянии родить, чтобы ни плод, ни роженица не пострадали. После процедуры доктор предсказывает ход предстоящего родового процесса, определяет потенциальные проблемы и пути их решения. К примеру, женщинам с узким тазом, которые не могут самостоятельно родить предлагают кесарево сечение.
Все замеры проводят в 4 плоскостях
Во время измерения входа в таз важно определить прямой, косой и поперечный размер. В других плоскостях выявляют только 2 основных параметра
Таким образом, процедура позволяет определить нормальные размеры таза для естественных родов, а также вовремя выявить отклонения, и разработать дальнейшую тактику действий.
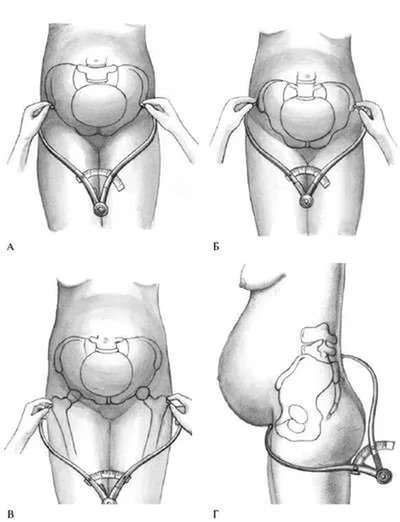
Диагностика узкого таза
Диагностика узкого таза основывается на данных анамнеза, осмотра, измерения таза (пельвиметрии), влагалищного, а при необходимости ультразвукового (см. Ультразвуковая диагностика, в акушерстве и гинекологии) и рентгенол. исследований (см. Пельвиметрия). Однако, по мнению нек-рых акушеров, рентгенол. исследование является нежелательным даже в поздние сроки беременности из-за неблагоприятного воздействия рентгеновских лучей на плод. В большинстве случаев врач может составить достаточное представление об анатомических особенностях таза, не применяя рентгенологическое исследование
При сборе анамнеза следует обратить внимание на перенесенные в детстве инфекционные заболевания с тяжелой интоксикацией, рахит, заболевания или травмы костной системы, а также на особенности течения предыдущих родов — длительность, оперативные вмешательства, асфиксию, родовую травму, вес (массу) тела родившегося ребенка. При осмотре женщины обращают внимание на телосложение, рост (при росте ниже 145 см, как правило, наблюдается сужение таза), признаки инфантилизма, состояние позвоночника и нижних конечностей (при искривлении позвоночника, нижних конечностей, одностороннем укорочении ноги, анкилозах, вывихах, утиной походке, косолапости и др
часто отмечаются изменения таза). Остроконечный живот у первородящих или отвислый — у повторнородящих в положении стоя, а также высокое стояние дна матки в положении лежа, выпячивание головки над лобковым симфизом или высокое ее стояние, подвижность головки над входом в таз у первородящих, неправильное положение плода позволяют предположить наличие суженного таза. Некоторые акушеры не придают значения наружным размерам таза, полагая, что существенные корреляции между размерами большого и малого таза отсутствуют. Однако большинство исследователей ориентируются на наружные размеры таза, причем не столько на их абсолютные величины, сколько на их соотношения. Напр., пропорциональное уменьшение всех размеров указывает на общеравномерносуженный таз, уменьшение разницы между distantia cristarum и distantia spinarum более чем на 3 см — встречается при плоскорахитическом тазе. При подозрении на анатомически узкий таз измеряют размеры выхода таза; при подозрении на асимметрию определяют косые и боковые размеры таза (см. Акушерское исследование). Толщину костей таза, а следовательно, и его размер и емкость можно приблизительно определить по окружности руки в области лучезапястного сустава (см. Соловьева индекс).
При измерении таза особое внимание обращают на пояснично-крестцовый ромб (см. Акушерское исследование)
При правильном телосложении продольный и поперечный размеры его приблизительно равны; при плоском тазе уменьшается его продольный размер, а ромб по форме приближается к треугольнику; поперечносуженный таз характеризуется уменьшением поперечного размера ромба, при инфантильном тазе ромб также узкий с острым верхним и нижним углом. Об особенностях таза можно судить также по углу наклона таза, высоте лобка и углу наклона лобка.
Влагалищное исследование позволяет судить о величине истинной конъюгаты, особенностях крестца, величине лонного угла и угла между крестцом и копчиком, наличии ложного мыса, о поперечном сужении таза (по сближению боковых стенок, седалищных остей и бугров).
Течение беременности при узком тазе
На протекание беременности узкий таз, как правило, не влияет. Единственное — на больших сроках такая патология способна спровоцировать неправильное положение плода (а именно тазовое, поперечное и косое предлежание).

Анатомически узкий таз может способствует тому, что на поздних сроках плод принимает неправильное положение
Вследствие того, что детская головка не прижимается к входу в малый таз, беременную нередко беспокоит одышка. Выявление аномалии «анатомически узкий таз» означает тщательное наблюдение будущей мамы. Врач особенно внимательно отслеживает положение плода, принимает меры по предупреждению невынашивания, направляет пациентку в родильный дом заблаговременно — на 37–38-й неделе.
Мужской таз
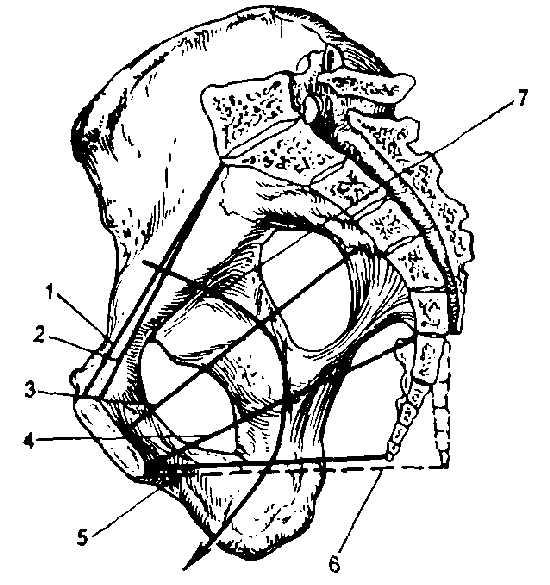
В анатомическом отношении женский таз ниже, шире и больше в объеме. Лобковый симфиз в женском тазу короче мужского. Крестец у женского таза шире, крестцовая впадина умеренно выгнута. Полость малого таза у женщин напоминает цилиндр, а у мужчин воронкообразно сужается книзу. Лобковый угол шире (90-100°), у мужчин — 70-75°. Копчик выдается кпереди меньше, чем в мужском тазу. Седалищные кости в женском тазу параллельны друг другу, а в мужском сходятся. Все эти особенности имеют очень большое значение в процессе родового акта.Таз взрослой женщины состоит из 4 костей: двух тазовых, одной крестцовой и одной копчиковой, прочно соединенных друг с другом. Тазовая кость, или безымянная, состоит до 16-18 лет из 3 костей, соединенных хрящами в области вертлужной впадины: подвздошной, седалищной и лобковой. После наступления полового созревания хрящи срастаются между собой, и образуется сплошная костная масса — тазовая кость.
Женский таз:
Верхние и нижние ветви лобковых костей спереди соединяются друг с другом посредством хряща, образуя малоподвижное соединение, что позволяет несколько растянуться ему при беременности, увеличивая таким образом объем таза.
Крестец и копчик, состоящие из отдельных позвонков, образуют заднюю стенку таза.
Различают большой и малый таз. Наибольшее значение при беременности имеет малый таз, так как он представляет собой часть родового канала. Его форма и размеры имеют очень большое значение в течение родов. В малом тазу различают вход, полость и выход. В полости малого таза выделяют широкую и узкую части. В соответствии с этим различают четыре плоскости: плоскость входа в малый таз, плоскость широкой части малого таза, плоскость узкой части малого таза и плоскость выхода из малого таза. Если соединить середины всех прямых размеров малого таза, то получится линия, изогнутая в виде крючка, которая называется проводной осью таза. Движение плода по родовому каналу происходит по направлению проводной оси таза.
Исследование таза
Проводится у беременной при первом посещении женской консультации путем осмотра, ощупывания и измерения. Особое значение придается осмотру пояснично-кре-стцового ромба, представляющего собой площадку на задней поверхности крестца. Верхним углом ромба является углубление между остистым отростком V поясничного позвонка и началом среднего крестцового гребня. Нижний угол соответствует верхушке крестца, боковые углы — задне-верхним остям подвздошных костей.
Методика измерения размеров таза
При нормальных размерах и форме таза ромб приближается к квадрату, при неправильном тазе форма и размеры его меняются.
Тазомер — специальный инструмент для измерения размеров таза.
Размеры таза
Distantia spinarum — 25-26 см, это расстояние между самыми отдаленными точками передних, верхних остей подвздошных костей.
Distantia cristarim — 28-29 см, это расстояние между самыми отдаленными точками гребешков подвздошных костей.
Distantia trochanterica — 30-31 см, это расстояние между самыми отдаленными точками вертелов бедренных костей.
Conjugate diagonalis extarna — 20-21 см, это расстояние от верхнего края лона до верхушки ромба Михаэлиса.
Мягкие ткани таза покрывают костный таз с наружной и внутренней поверхности. Мышцы тазового дна располагаются в три слоя. Такое расположение мышц имеет большое практическое значение во время родов при изгнании плода, так как они все растягиваются и образуют широкое мышечное кольцо, являющееся продолжением костного кольца. Часть тазового дна, располагающаяся между задней спайкой половых губ и заднепроходным отверстием, называется акушерской промежностью.
Мышцы тазового дна:
1 — луковично-пещеристая мышца; 2 — седалищно-пещерис-тая мышца; 3 — поверхностная поперечная мышца промежности; 4 — сухожильный центр промежности; 5 — сфинктер прямой кишки; 6 — мочеполовая диафрагма; 7 — бартолинова железа; 8-10 — диафрагма таза
Тазовое дно, образованное тремя слоями мышц и фасциями является опорой для внутренних половых органов и других органов брюшной полости. Несостоятельность мышц тазового дна может привести к выпадению половых органов, мочевого пузыря, прямой кишки.
| < Предыдущая | Следующая > |
|---|
Дополнительные обследования

Если внешняя оценка таза не дает сделать точный вывод о том, большой или маленький объем таза у девушки, назначаются дополнительные обследования:
- Изучение костей с помощью рентгеновской пельвиометрии. Лучше всего проходить обследование в конце 3 триместра, в этот период органы плода уже достаточно сформированы, и облучение не принесет вреда. Женщина должна лежать на спине или на боку – в зависимости от того, какую часть обследуют. С помощью рентгена легко определить, какая у девушки форма крестца и других костей. С помощью линейки проводят оценку прямых и поперечных разрезов области. Также можно измерить головку плода, чтобы сопоставить данные. Если она соответствует самому узкому размеру таза, то разрешаются естественные роды по окончанию беременности.
- Ультразвуковое исследование. Назначают для уточнения размеров головки ребенка. С помощью УЗИ легко понять, как именно лежит малыш, нет ли тазового предлежания. Также можно установить, какой частью лица повернут плод. Если предлежание затылком – это благоприятный прогноз для естественных родов.
- Определение индекса Соловьева. С помощью индекса можно узнать толщину костей. Для этого измеряют мягким сантиметром лучезапястный сустав. В среднем, его величина равна 14 см. Если индекс больше, то скорее всего кости таза – массивные, а внутренние полости меньше, чем ожидается. Если кости тонкие, то тазовая область может быть больше.
Размеры таза в акушерстве и гинекологии.
- Подробности
Размеры таза имеют ключевое значение в акушерстве: они определяют возможность и предполагаемый механизм родов, необходимы для выбора тактики ведения родов, показний к проведению операции Кесарева сечения.
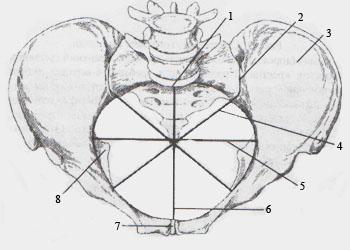
Проводная ось = середины прямых размеров
Анатомическая конъюгата – от середины верхнего края лонной дуги до самой выступающей точки мыса = истинная конъюгата + 0,2-0,3 см
|
Угол наклона таза пересечения плоскости входа с горизонтом (44-45о) Кости: тазовая (подвздошная, лобковая, седалищная), крестец, копчик |
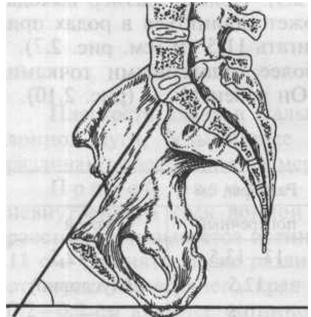 |
(Таблица с полосой прокрутки. На мобильных устройствах передвигайте таблицу нажатием на экран)
|
Плоскость таза |
Ориентиры |
Размеры (см) |
|||||
|
Прямой (см) |
Поперечный (см) |
Косой (см) |
|||||
|
Входа |
Верхневнутренний край лонной дуги, безымянные линии, вершина крестцового мыса |
11 |
середина верхневнутреннего края лонной дуги — самая выступающая точка мыса = истинная конъюгата |
13,5 |
между наиболее удаленными точками безымянных линий |
12 |
правый – от правого крестцово-подвздошного сочленения до левого подвздошно-лонного бугорка, левый –наоборот) |
|
Широкой части |
Середина внутренней поверхности лонной дуги, середина гладких пластинок, сочленение между II и III крестцовыми позвонками |
12,5 |
середина внутренней поверхности лонной дуги – сочленение между II и III крестцовыми позвонками |
12,5 |
между наиболее отдаленными точками вертлужных впадин |
— |
|
|
Узкой части |
Нижний край лонного сочленения, седалищные кости, крестцово-копчиковое сочленение |
11,5 |
нижний край лонной дуги – крестцово-копчиковое сочленение |
10,5 |
между внутренними поверхностями седалищных остей |
— |
|
|
Выхода |
Нижний край лонной дуги, внутренние поверхности седалищных бугров, верхушка копчика (две плоскости, сходящиеся под углом по линии, соединяющей седалищные бугры) |
9,5 (11,5) |
середина нижнего края лонного сочленения – верхушка копчика |
11 |
между наиболее отдаленными точками внутренних поверхностей седалищных бугров |
— |
Истинная конъюгата.
Истинной, или акушерской, конъюгатой (conjugata vera, s. obstetrica) называют кратчайшее расстояние между мысом и наиболее выдающейся в полость малого таза точкой на внутренней поверхности симфиза. В норме это расстояние равно 11 см.
Существует четыре основных способа определения величины conjugata vera.
• По величине наружной конъюгаты. Например, при наружной коньюгате 20 см и индексе Соловьева 1,2 надо из 20 см вычесть 8 см, получим истинную конъюгату, равную 12 см; при индексе Соловьева 1,4 надо из 20 см вычесть 9 см; при индексе Соловьева 1,6 надо вычесть 10 см, истинная конъюгата будет равна 10 см и т.д.
• По величине диагональной конъюгаты. Для этого из длины диагональной конъюгаты вычитают индекс Соловьева. Например, вычитая из величины диагональной конъюгаты (10,5 см) индекс Соловьева 1,4, получаем истинную конъюгату 9,1 см (I степень сужения таза), а вычитая 1,6 — 8,9 см (II степень сужения таза).
• По величине вертикального размера ромба Михаэлиса (distantia Tridondani). Вертикальный размер ромба соответствует величине истинной конъюгаты.
• По величине индекса Франка (расстояние от incisura jugularis до остистого отростка VII шейного позвонка). Этот размер соответствует величине истинной конъюгаты.
Наружная конъюгата. Для определения истинной конъюгаты из длины наружной конъюгаты вычитают 9 см. Например, если наружная конъюгата равна 20 см, то истинная конъюгата равна 11 см; если наружная конъюгата имеет длину 18 см, то истинная равна 9 см и т.д.
Разница между наружной и истинной конъюгатой зависит от толщины крестца, симфиза и мягких тканей. Толщина костей и мягких тканей у женщин различна, поэтому разница между размером наружной и истинной конъюгат не всегда точно соответствует 9 см. Истинную конъюгату можно более точно определить по диагональной конъюгате.
Диагональной конъюгатой (conjugata diagonalis) называется расстояние от нижнего края симфиза до наиболее выдающейся точки мыса крестца. Диагональную конъюгату определяют при влагалищном исследовании женщины, которое производят с соблюдением всех правил асептики и антисептики. II и III пальцы вводят во влагалище, IV и V сгибают, тыл их упирается в промежность. Введенные во влагалище пальцы фиксируют на верхушке мыса, а ребром ладони упираются в нижний край симфиза. После этого II пальцем другой руки отмечают место соприкосновения исследующей руки с нижним краем симфиза. Не отнимая II пальца от намеченной точки, руку, находящуюся во влагалище, извлекают, и ассистент измеряет тазомером или сантиметровой лентой расстояние от верхушки III пальца до точки, соприкасающейся с нижним краем симфиза.
ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ОБСЛЕДОВАНИЯ В АКУШЕРСТВЕ И ПЕРИНАТОЛОГИИ
Оценка сердечной деятельности плода. Сердечная
деятельность является наиболее точным и объективным показателем
состояния плода в анте- и интранатальном периодах. Для ее оценки
используют аускультацию с помощью акушерского стетоскопа,
электрокардиографию (прямую и непрямую), фонокардиографию и
кардиотокографию.
Непрямую электрокардиографию
проводят, наложив электроды на переднюю брюшную стенку беременной
(нейтральный электрод расположен на бедре). В норме на
электрокардиограмме (ЭКГ) отчетливо виден желудочковый комплекс QRS, иногда зубец Р.
Материнские комплексы легко дифференцировать при одновременной
регистрации ЭКГ матери. ЭКГ плода можно регистрировать с 11-12-й недели
беременности, но ее удается записать в 100% случаев лишь к концу III
триместра. Как правило, непрямую электрокардиографию используют после 32
нед беременности.
Прямую электрокардиографию
производят при наложении электродов на головку плода во время родов при
открытии шейки матки на 3 см и более. На прямой ЭКГ отмечаются
предсердный зубец Р, желудочковый комплекс QRS и зубца Т.
При
анализе антенатальной ЭКГ определяют частоту сердечных сокращений,
ритм, величину и продолжительность желудочкового комплекса, а также его
форму. В норме ритм сердцебиения правильный, частота сердечных
сокращений колеблется от 120 до 160 минуту, зубец Р заострен,
продолжительность желудочкового комплекса 0,03-0,07 с, вольтаж 9-65 мкВ.
С увеличением срока беременности вольтаж постепенно повышается.
Фонокардиограмма
(ФКГ) плода регистрируется при наложении микрофона в точке наилучшего
прослушивания стетоскопом его сердечных тонов. Она обычно представлена
двумя группами осцилляций, которые отражают I и II тоны сердца. Иногда
регистрируются III и IV тоны. Продолжительность и амплитуда тонов сердца
заметно колеблются в III триместре беременности, в среднем длительность
I тона составляет 0,09 с (0,06-0,13 с), II тона — 0,07 с (0,05-0,09 с).
Профилактика

Профилактика формирования анатомически узкого таза должна начинаться в раннем детстве и включать в себя:
- рациональное и полноценное питание, предполагающее присутствие в ежедневном рационе продуктов, богатых белком, содержащих все нутриенты, минералы и витамины, необходимые для здорового роста и развития;
- регулярную посильную физическую активность, прогулки на свежем воздухе, закаливание;
- соблюдение режима тренировок и отдыха между ними, недопущение чрезмерных нагрузок на опорно-двигательный аппарат;
- коррекция врожденных и приобретенных деформаций позвоночника;
- ношение удобной ортропедически правильной обуви на низком каблуке;
- своевременное выявление и лечение эндокринных, аутоиммунных, инфекционных заболеваний;
- недопущение травм таза;
- корригирующая гормональная терапия при выявленном дисбалансе половых гормонов в пубертатный период.
Размеры таза
Правильное использование тазомера позволит получить для родов максимально правдивые результаты о параметрах тазовой области. Прибор следует располагать на уровне костных выступов. Процедура отнимает немного времени и не доставляет неудобств.
Нормальные размеры
Нормальные размеры таза, необходимые для естественных родов, представлены в таблице:
| Плоскости | Прямой размер таза, см | Поперечный размер, см | Косой размер, см |
| Вход | 11 | 13 | 12 |
| Широкая область | 12,5 | 12,5 | — |
| Узкий отдел | 11 | 10,5 | |
| Выход из таза | 9,5-11,5 | 11 |
Произведя необходимые замеры, врач должен внести их в обменную карту беременной.
Анатомически узкий таз
Отличительная черта – отклонение одного или нескольких параметров в меньшую сторону на 1,5-2 см от нормы. Величина истинной конъюгаты (минимальное расстояние между самой выдающейся точкой на внутренней поверхности симфиза и мысом) не превышает 11 см.
Диагональная конъюгата представляет собой расстояние от крестцового мыса (самая выдающаяся область) до нижнего края симфиза.
Если плод небольшого размера, подобное строение костей не представляет опасности. Для более крупных младенцев рекомендовано кесарево сечение, т.к. велика вероятность травматизма.
Обычно анатомически узкий таз диагностируют еще в период беременности, выявляя уровень отклонения.
Степени узости представлены в таблице:
| Степень | Уровень узости, см |
| 1 | 9-11 |
| 2 | 7-9 |
| 3 | 5-7 |
| 4 | До 5 |
Чаще встречается именно первая степень. Наличие у женщины 3 или 4 степени – прямое показание для проведения ПКС.
Клинически узкий
Данный диагноз гинеколог обычно ставит в двух случаях:
незадолго до родов
Во внимание принимаются результаты УЗИ. Непосредственно в процессе родовой деятельности
Уже после начала родов специалист может обнаружить несоответствие размера родового канала объему головы младенца
Обратите внимание: от получения такого диагноза не застрахована ни одна из беременных
Основные причины возникновения подобной ситуации таковы:
- при беременности были неверно определены размеры таза.
- В матке находится достаточно крупный плод.
Зачастую таз называют клинически узким у женщин, которые вынашивали малыша несколько дольше обычного. Перехаживание отрицательно сказывается на процессе родов, что связано с затвердеванием костей головы ребенка. Из-за этого младенцу становится сложнее преодолеть родовые пути.
Как проводится расшифровка полученных значений?
Если таз имеет нормальное строение, то ромб Михаелиса выглядит как квадрат, который перевернут. Его диагональ составляет около 11 см.
При измерении этого показателя бывает так, что стороны квадрата начинают смещаться. Это приводит и к изменению его формы: он становится более вытянутым. Если при измерении доктор определяет пару острых и пару тупых углов, то в таком случае это означает наличие узкого тазового костного аппарата.
Широкий таз чаще всего встречается у довольно высоких и крупных женщин. На это влияет особенность строения опорно-двигательного аппарата будущей мамы. Также широкий таз может встретиться и у женщин, имеющих среднее телосложение. У миниатюрных дам и будущих мам, имеющих маленький рост, такое строение практически не встречается.
Широкий таз характеризуется увеличением всех определяемых размеров
Очень важно при измерении размеров исключить влияние большого количества подкожно-жировой клетчатки. Для этого исключения проводится гинекологическое исследование на кресле
С помощью определения истинной конъюгаты врач может определить, насколько истинно широкий таз у конкретной пациентки.
Многие будущие мамы думают, что чем больше и шире тазовые кости, тем легче им будет родить самостоятельно. Это не совсем так.
Действительно, на возможность естественных родов размеры тазового костного аппарата имеют большое значение. Однако и в случае широкого таза у будущей мамы могут возникнуть различные патологии.
Также это не исключение для назначения проведения кесарева сечения. Хирургическое родоразрешение может быть показано при емком и глубоком строении тазового аппарата. Выбор способа проведения родов определяет акушер-гинеколог, который наблюдает за течением беременности.
Симметрия — это очень важный параметр, который обязательно фиксирует врач. Для этого существует определенный медицинский алгоритм. Врач должен измерить размеры на обеих половинах туловища. Если полученные значения размеров на левой стороне больше правосторонних на 1 см и более, то в этом случае доктор фиксирует наличие асимметрии.
Важно оценивать также и измеренные боковые размеры. Для этого доктор будет измерять расстояние между краем передневерхней и задневерхней костей
Данные клинические параметры определяются как с левой, так и с правой стороны. Нормальные значения данного показателя составляют 14 см.
В случае, если полученные значения оказывают существенно меньше 12,5 см или выражено отличаются друг от друга, то это также свидетельствует о наличии асимметрии таза беременной женщины. В такой ситуации косточки смещены в вертикальной плоскости.
Такой вариант строения тазового аппарата врачи также называют асимметричным. В этой ситуации, как правило, потребуется проведение кесарева сечения. Роды естественным путем могут быть опасными как для женщины, так и для ее малыша. Риск различных травм в таком случае возрастает многократно.
ОСНОВНЫЕ КЛИНИЧЕСКИЕ МЕТОДЫ ОБСЛЕДОВАНИЯ
Опрос. Первая
встреча с беременной, как правило, происходит в поликлинических
условиях (женская консультация, перинатальные центры), но бывает и в
стационаре. При первом же обращении пациентки врач должен провести опрос
с тщательным сбором анамнеза (общего и акушерско-гинекологического),
произвести оценку общего состояния, половых органов и при необходимости
использовать дополнительные методы обследования. Все полученные сведения
заносят в амбулаторную карту беременной или в историю родов в
стационаре.
Паспортные данные
Обращают
внимание на возраст беременной, особенно первородящей. Осложненное
течение беременности и родов чаще наблюдается у «пожилых» (старше 30
лет) и «юных» (до 18 лет) первородящих
Возраст беременной 35 лет и
старше требует проведения пренатальной диагностики в связи более высоким
риском рождения ребенка с врожденной и наследственной патологией.
Жалобы.
Прежде всего выясняют причины, побудившие женщину обратиться за
медицинской помощью. Посещение врача в I триместре беременности связано,
как правило, с прекращением менструаций и предположением о
беременности. Нередко в этот срок беременности пациентки предъявляют
жалобы на тошноту, рвоту и другие расстройства самочувствия. При
осложненном течении беременности (начавшийся выкидыш, внематочная
беременность, сопутствующие гинекологические заболевания) могут быть
кровяные выделения из половых путей. Жалобы на нарушения функций
внутренних органов могут быть обусловлены экстрагенитальными
заболеваниями (сердечно-сосудистые, заболевания органов дыхания, почек,
пищеварительной системы и др.).
К жалобам беременных следует относиться очень внимательно и фиксировать их в медицинском документе.
Течение родов
Роды — это сокращения матки, которые приводят к сглаживанию и раскрытию шейки матки. Предвестники родов («фальшивые роды») часто нуждаются дифференциальной диагностики с настоящими родами. При «фальшивых родах» пациентки обычно жалуются на нерегулярные сокращения матки, которые очень варьируют по продолжительности, интенсивности и периодичностью и не вызывают структурных изменений шейки матки (сглаживание и раскрытие шейки матки).
Диагноз родов следует определять только в том случае, когда происходят регулярные сокращения матки (схватки), которые сопровождаются структурными изменениями шейки матки. Клиницисты для определения начала родов часто используют такие признаки, как боль внизу живота, выделения слизистой пробки из канала шейки матки, тошнота и рвота, пальпаторная идентификация сокращений матки. Но все эти симптомы следует применять только в комплексе с объективным признаком начала родов — прогрессирующим сглаживанием и раскрытием шейки матки.
Индукция и стимуляция родов
Индукция родов — это вызывание начала родов у пациенток, у которых еще не развилась спонтанная родовая деятельность.
Стимуляция родов — усиление уже присутствующей родовой деятельности, возникшей спонтанно.
Для индукции родов используют простагландины, окситоцин, механическое расширение шейки матки и / или искусственный разрыв плодных оболочек (амниотомию). Показания к индукции родов включают материнские, плодовые и фетоплацентарные причины. Желание матери завершить беременность не является показанием к индукции родов.
Частые показания к индукции родов:
- переношенная беременность
- преэклампсия
- преждевременный разрыв плодных оболочек
- неправдивые результаты тестов оценки состояния плода
- задержка внутриутробного развития плода
Подготовка к индукции родов
При наличии показаний к индукции родов, ситуацию следует обсудить с пациенткой и составить план действий. Если показания к индукции являются существенными, ее начинают незамедлительно. Успех индукции родов (путем влагалищного родоразрешения) часто коррелирует с благоприятным состоянием шейки матки (8 и более баллов по шкале Бишопа). Если оценка состояния шейки матки по шкале Бишопа не превышает 5 баллов, в 50% случаев индукция родов будет неэффективной. Таким пациенткам рекомендуют назначение геля или пессариев с простагландином Е2 (ПГЕ2) или мизопростолом (ПГЕ4) для ускорения «созревания» шейки матки.
Применение простагландинов противопоказано беременным, страдающим бронхиальной астмой и глаукомой; при предыдущем кесаревом сечении (более чем одному), неопределенном состоянии плода. Передозировка простагландинов может привести к гиперстимуляции матки и развития титанических маточных сокращений. Механическое расширение шейки матки может осуществляться с помощью ламинарии или катетера Фолея.
Тампон с ламинарией вводят в цервикальный канал на 6-12 ч; вследствие абсорбции воды ламинарией она расширяется, что приводит к раскрытию шеечного канала. Катетер Фолея вводится в шейку матки близко к плодному пузырю, наполняется и оказывает легкую тракцию, что обычно приводит к раскрытию шейки матки в течение 4-6 часов.
Окситоцин (питоцин) также применяется для фармакологической индукции родов путем внутривенного введения (5-10 ЕД окситоцина на 400 мл 5% раствора глюкозы или физиологического раствора хлорида натрия).
Амниотомия — вскрытие плодного пузыря — хирургический метод индукции родов, выполняется осторожно, браншами пулевых щипцов. Удаление некоторого количества амниотической жидкости уменьшает объем матки, способствует увеличению внутриматочного давления и усиливает родовую деятельность
При выполнении амниотомии следует избегать поднятия головки плода и резкого излитие околоплодных вод во избежание выпадения пупочного канатика.
