8 неделя беременности: что происходит с плодом и что чувствует женщина
Содержание:
- Контроль за выделениями
- Советы будущей маме на 8 неделе беременности
- Особенности развития плода на 8-й неделе беременности
- 8-я неделя: каким будет состояние мамы
- Образ жизни: что стоит изменить
- Диагностика развития ребенка, как проводится?
- На УЗИ плохо видно эмбрион: стоит ли волноваться?
- Симптомы угрозы выкидыша, признаки преждевременных родов:
- Информация с монитора аппарата УЗИ
- Анализ ХГЧ – правила сдачи
- Дорогие мужчины, любящие мужья!
- 1 неделя после переноса эмбрионов – ощущения
- Фото УЗИ ребенка на 8 неделе беременности
- Что происходит с плодом: развитие малыша по дням
- Какие показатели оценивают при УЗИ на 8 акушерской неделе?
- Норма РАРР-А
- Что делать при повышенной температуре
Контроль за выделениями
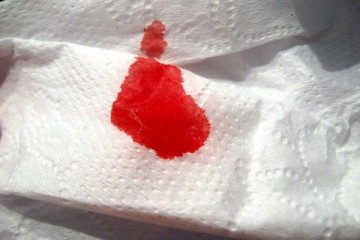
Беременность не является причиной прекращения выделений. В норме, к 8-ми недельному сроку выделения остаются умеренными. Они должны иметь светлую окраску и слабый кисловатый запах.
Желтый или зеленый цвет выделений, наличие гнилостного или неприятного рыбного запаха, белые комкообразные, створоженного вида выделения являются признаком инфекционного процесса, поразившего половые органы — от банального кандидоза до гонококковой инфекции. Если же выделения становятся болезненными, появляются зуд или жжение — обращайтесь к гинекологу для диагностики и лечения заболевания.
Наиболее опасными являются коричнево-красные выделения, особенно если они сочетаются с вестибулопатиями, слабостью и болевыми ощущениями носящими тянущий характер и локализующимися внизу живота. Эти явления свидетельствуют о начале процесса самопроизвольного прерывания беременности. Только срочное обращение за помощью в медицинское учреждение может изменить ситуацию в борьбе за выживание плода.
Советы будущей маме на 8 неделе беременности
В период беременности будущей маме следует уделять особое внимание своему самочувствию, а также соблюдать некоторые предосторожности в своем поведении и взаимоотношениях с окружающими. Избегать простуд и ОРВИ
Избегать простуд и ОРВИ
Очень важно в первые 12 недель избегать контакта с людьми, страдающими простудными заболеваниями. Органы и системы малыша закладываются именно в первом триместре, и любая материнская болезнь может не только ослабить её организм, но и повлиять на внутриутробное развитие ребенка
По той же причине следует временно отказаться от мест значительного скопления публики, общественного транспорта в час пик и т.д.
Не принимать самовольно витамины и лекарства
Без назначения врача женщина не должна принимать никаких лекарственных препаратов. Даже безобидные витаминные добавки, принимаемые бесконтрольно (по совету подруг, родственниц), потенциально могут причинить вред еще не родившемуся малышу.
Не делать внеплановый рентген без причин
Рентгенологические исследования не должны проводиться без основания на таком маленьком сроке вынашивания ребенка. Вред рентгеновского излучения очень велик, и без надобности рентгенологическое исследование (например, флюорография органов грудной клетки) откладывается как минимум до момента родов
Выделять больше времени на сон
Ночной сон имеет немаловажное значение для хорошего самочувствия женщины в положении, поэтому его продолжительность должна составлять как минимум 8-9 часов. Дневной сон также очень полезен, и при возможности будущей маме полезно выделять 1-1,5 часа для возможности отдохнуть лёжа в дневное время суток

Избегать чрезмерные физические нагрузки
Большие физические нагрузки, тяжелая работа (поднятие тяжестей, бег, быстрые перемещения по лестнице) должны прекратиться на время беременности. Беременной также нельзя долго стоять на ногах – перенапряжение может спровоцировать сильный тонус мышц матки, что чревато болями в животе и возникновением угрозы вынашивания младенца.
Нет – тяжелым условиям труда
Будущей маме на сроке в 8 недель недопустимо работать в условиях вредного производства, также запрещается любая ночная работа. Согласно трудовому законодательству РФ, женщина, предоставив справку из женской консультации о наличии беременности, имеет право перейти на легкий труд, и, при необходимости, просить о сокращении продолжительности рабочего дня.
Дольше быть на свежем воздухе
Прогулки полезны для будущих мам тем, что во время движения кровь циркулирует активнее, клетки насыщаются кислородом, происходит активная профилактика возникновения всех самых неприятных «спутников» беременности – отеков, варикоза, геморроя, запоров. Кроме того, хорошим результатом ежедневного времяпровождения на воздухе станет крепкий здоровый сон.
Регулярно посещать гинеколога
Своевременный контроль врача необходим каждой беременной женщине. При регулярном посещении гинеколога на протяжении всего срока каждая неделя отмечается в карте будущей мамы, позволяя отследить состояние её здоровья. Только так можно своевременно выявить факторы риска и направить лечебные усилия для их устранения.
https://youtube.com/watch?v=Ze6AcSwf4u8
Особенности развития плода на 8-й неделе беременности
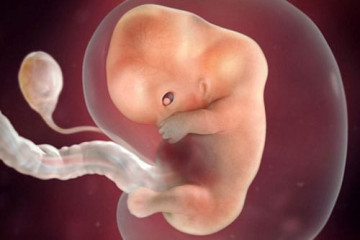
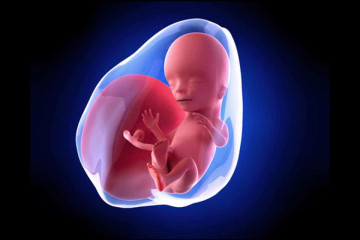
На 8-й неделе беременности у младенца, развивающегося внутри материнской утробы, появляется новый статус. Отныне его официально называют не эмбрионом или зародышем, а плодом. Происходит активное развитие плаценты, значительно улучшается кровообращение между плацентой и маткой. Начиная с 8-й недели беременности плод начинает питаться посредством получения необходимых компонентов через пуповину. Размеры плода в этот период времени ещё совсем крошечные, всего лишь 1.5-2 см. Однако малыш уже совсем похож на человека, пусть и очень крохотного и хрупкого. При УЗИ обследовании у плода уже просматриваются ручки, ножки, черты лица, голова.
В этот период развития происходит и совершенствование внутренних органов плода. Сердечко малыша делится на 4 камеры, формируются почки и разветвления бронхов в уже сформированных лёгких. На 8-й неделе акушерской беременности начинают появляться и половые органы малыша (у девочек – это яичники, а мальчиков – яички). Однако по внешним половым признакам, показанным УЗИ, пока ещё невозможно понять, кто же живёт в мамином животике – девочка или мальчик. Активному совершенствованию в данный период времени подвержена нервная система плода. С этой недели малыш начинает активно двигаться в материнской утробе. Он уже способен сжимать и разжимать кулачки, кувыркаться и двигать ножками. Все эти телодвижения прекрасно заметны на УЗИ. Однако размеры плода на 8-й неделе ещё настолько малы, что будущая мамочка пока ещё не сможет ощутить все эти шевеления. Для того, чтобы женщина почувствовала толчки младенца внутри утробы, должно пройти несколько месяцев беременности. К 8-й неделе беременности все органы и системы малыша уже полностью сформированы, и на последующих неделях ничего нового добавляться не будет. Теперь плод будет только расти и развиваться, а все системы и органы будут всячески совершенствоваться.
8-я неделя: каким будет состояние мамы
Регистрируйтесь на Nestle Baby&Me
Регистрируйтесь на сайте и получайте: • Персональную электронную рассылку • Бесплатное тестирование продукции • Информацию о скидках и специальных предложениях
Восьмая неделя, как и все предыдущие, будет для мамочки сопровождаться утомляемостью, раздражительностью, изысканиями в составлении своего меню, резкой сменой настроений, частым посещением туалетов и кроме того, сонливость и токсикоз. У кого-то эти признаки только появляются, а у кого-то уже усиливаются.
В этот период беременности может увеличиться количество выделений. Если они бесцветны, не сопровождаются запахом и болевыми ощущениями, то тревогу бить не стоит, это вполне нормально. Если же хотя бы один из перечисленных симптомов в наличии — поговорите об этом с врачом.
Важно обратить внимание на сигналы, которые подает живот. Если присутствуют кратковременные небольшие боли, это не критично (в случае если не диагностировали угрозу выкидыша), но если боли острые или длительные, об этом тоже нужно обязательно общаться со специалистом
Что касается частого мочеиспускания — если на восьмой неделе в туалет хочется часто, но количества мочи при этом небольшие, это нормально. В случае же если посещение туалета сопровождается жжением, непривычным резким запахом, болевыми ощущениями, то следует пройти обследование у уролога.
Образ жизни: что стоит изменить
Уже на ранних сроках беременности стоит следить за темпами набора веса. Допустимо еженедельно прибавлять 600-800 граммов. Избыточный вес мешает организму в целом и уж точно не пригодится вам во время родов. Регулировать прибавку вы можете с помощью контроля собственного рациона и двигательной активности.
Если вы не занимаетесь специальным фитнесом на 8 неделе беременности, то каждое утро начинайте с простой зарядки и дыхательной гимнастики. При сидячей работе каждые 20 минут делайте небольшой перерыв, чтобы пройтись, сменить положение тела. Это улучшит кровообращение и общее самочувствие. Заведите привычку ежедневных прогулок.
Откажитесь от жирной, копченой и соленой пищи. Она создает дополнительную нагрузку на печень, косвенно провоцирует отечность. Основа вашего рациона во время беременности – мясо птицы, рыба, разнообразные крупы, овощи и фрукты, кисломолочные продукты, бобовые, орехи, зелень и ягоды. О полуфабрикатах на время стоит забыть. Ваш малыш теперь питается через плаценту, а значит, фактически ест то же, что и вы.
Диагностика развития ребенка, как проводится?
Для определения основных параметров плода врачи пользуются ультразвуковыми методами обследования. Они назначаются всем будущим мамам для подтверждения факта беременности, а также исключения внематочной формы.
На данном сроке довольно опасной патологией является трубная беременность. В таком случае развитие малыша происходит не в полости матки, а в ее придатках. В таком случае полноценное развитие ребенка невозможно. Трубная беременность заканчивается всегда трагически. С помощью современных ультразвуковых исследований можно очень точно определить расположение плода. При многоплодной беременности оценивается положение каждого малыша по отдельности.
Несмотря на крохотный размер ребенка, врачи УЗИ могут определить длину его туловища. Так, копчико-теменной размер на этом сроке беременности составляет приблизительно пару сантиметров.
Для активного и полноценного развития эмбриона обязательно нужна водная среда. Диаметр гестационного яйца, в котором находится околоплодная жидкость, на этом этапе составляет около 3 сантиметров. При проведении ультразвукового исследования обязательно оценивается также и состояние репродуктивных органов матери. Оценивается структура матки, определяется ее тонус.
При помощи проведения доплер-исследования специалисты могут определить основные показатели кровотока по основным маточным кровеносным сосудам. С помощью этого метода диагностики можно оценить, насколько хорошо происходит кровоснабжение матки. Адекватный кровоток необходим для того, что малыш, находящийся в материнской утробе, полноценно рос и развивался.
Для оценки роста плода ультразвуковое обследование проводится в динамике. Таким способом врач может оценить, насколько хорошо развивается малыш.
Если женщина вынашивает несколько деток одновременно, то проведение ей ультразвуковых исследований может требоваться больше. Кратность их назначения определяет акушер-гинеколог.
УЗИ на этом сроке беременности может проводиться разными способами. Самым часто используемым является трансвагинальный метод. В этом случае исследование проводится при помощи датчика, который вводится во влагалище. Трансвагинальный метод исследования на этом сроке беременности позволяет получить более точные и достоверные результаты. Данная методика имеет ряд противопоказаний. Если они были выявлены, то в таком случае проводится трансабдоминальное УЗИ.
Многие будущие мамы волнуются перед проведением исследования о том, нужна ли им будет какая-либо подготовка. На таком сроке беременности, как правило, выполнения особых подготовительных процедур не требуется. Часто будущие мамы начинают сильно волноваться перед проведением исследования. Понять их волнение можно: они сильно переживают за результат и наличие у ребенка каких-либо патологий.
Волноваться не следует: с ранних недель беременности малыш чувствует все переживания матери. Спокойное и уравновешенное настроение во время проведения диагностического исследования просто необходимо.
Проведение УЗИ на ранних сроках беременности позволяет своевременно выявить различные патологии как у будущей матери, так у ее малыша
Очень важно проводить такое обследование женщинам, имеющим трудности с вынашиванием малышей и различные гинекологические заболевания. Если у женщины есть отягощенный анамнез по генетическим и хромосомным заболеваниям, то проведение ультразвукового исследования позволяет своевременно выявлять их признаки у плода
Источник.
На УЗИ плохо видно эмбрион: стоит ли волноваться?
Само по себе отсутствие эмбриона на визуализации УЗИ еще не означает анэмбрионии, даже если исследование было проведено на 6 неделе или позже. Аппаратура может не зафиксировать зародыш по следующим причинам:
- Несовершенство УЗИ. Ультразвуковая диагностика давно и прочно вошла в медицинскую практику, но у этого метода есть свои ограничения. Разрешающая способность некоторых аппаратов (даже современных) слишком низкая, чтобы выявить зародыш, размер которого на ранних стадиях беременности составляет всего несколько миллиметров. Поэтому для уточнения диагноза через 6-8 дней проводится повторное обследование, которое подтвердит или опровергнет первоначальный результат.
- Лишний вес. При УЗИ изображение обследуемых органов формируется с помощью отраженных высокочастотных сигналов, проходящих через ткани. Часть звуковых волн при этом поглощается, что искажает данные. Так как при абдоминальном УЗИ сенсор располагается на поверхности живота пациентки, при наличии у нее толстой звуковой прослойки ослабевший сигнал может просто не зафиксировать эмбрион. Чтобы повысить точность этого метода, применяется трансвагианльное исследование, при котором датчик вводится во влагалище пациентки – это позволяет снизить искажения, вызываемые окружающими эмбрион тканями.
- Слишком ранние сроки. Часто при естественном зачатии женщина не может точно установить, когда оно произошло. В таких случаях плановое УЗИ может проводиться раньше того срока, когда эмбрион достигнет размеров, достаточных для его визуализации. Чтобы точно установить наличие или отсутствие зародыша в плодном яйце, нужно пройти обследование повторно на более чувствительной аппаратуре.
Если при диагностировании беременности УЗИ «не видит» эмбрион, врачи комбинируют его с другими методами обследований – в частности:
- С допплерографией – это разновидность ультразвукового исследования, фиксирующая динамические процессы в организме матери и плода (например, кровоток, сердцебиение зародыша);
- С кардиотокографией – суть этого метода заключается в регистрации электрических импульсов, сопровождающих сердечные сокращения эмбриона.
Помимо этих способов также применяются гинекологический осмотр, анализы крови на прогестерон или ХГЧ. В целом, на 6-8 неделе беременности врачи уже с уверенностью могут констатировать нормальное или аномальное развитие эмбриона.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Симптомы угрозы выкидыша, признаки преждевременных родов:
Беременная женщина и ее муж ДОЛЖНЫ ЗНАТЬ симптомы угрозы выкидыша и признаки преждевременных родов!
Симптомом угрозы выкидыша и признаком преждевременных родов является тупая, НОЮЩАЯ БОЛЬ в поясничном отделе позвоночника (ПОЯСНИЦЕ). Боль не купируется (не исчезает) спонтанно (самопроизвольно) в течение 10 МИНУТ или усиливается.
Симптомом угрозы выкидыша и признаком преждевременных родов является ноющая боль внизу живота, КАК при МЕНСТРУАЦИИ.
Симптомом угрозы выкидыша и признаком преждевременных родов являются спазмы (СХВАТКИ) внизу живота. Спазмы (схватки) внизу живота могут быть различной силы и продолжительности у первородящих и повторнородящих женщин. Ощущение болезненности также весьма субъективно и зависит от моральной готовности к родам, сократительной способности матки, содержания в организме женщины микроэлементов (в частности, кальция, калия, магния и фосфора) и т.д
ВАЖНО, что при угрозе преждевременных родов СИЛА схваток НЕ ОСЛАБЕВАЕТ (не изменяется) или нарастает; ДЛИТЕЛЬНОСТЬ (время) схватки НЕ УКОРАЧИВАЕТСЯ (не изменяется) или увеличивается; и частота схваток не изменяется или увеличивается.
Признаком преждевременных родов является ДАВЛЕНИЕ во ВЛАГАЛИЩЕ, ощущение инородного тела, чего-то мешающего ходить.
Признаком преждевременных родов является ощущение ПОЗЫВа к ДЕФЕКАЦИИ, давления на прямую кишку с желанием опорожнить кишечник.
Признаком преждевременных родов является появление жидких прозрачных выделений из влагалища.
Признаком преждевременных родов является ОТХОЖДЕНИЕ слизистой ПРОБКИ, околоплодных ВОД или появление розовых (алых) выделений из половых путей ранее 38 недель беременности.
У каждой здоровой беременной женщины, начиная с 32 недель беременности, периодически МОГУТ ВОЗНИКАТЬ кратковременные схваткообразные легкие БОЛИ (матка «приходит в тонус»).
Кратковременные боли (предвестники родов) связаны с подготовкой матки к родам — «отработкой взаимодействия» мышц и нервных рецепторов (нервных окончаний).
Но если боли ноющего или схваткообразного характера сильные или возникают чаще, чем 4-5 раз в течение часа, у Вас, вероятно, начались роды. В ряде случаев предродовые схватки могут не сопровождаться болью.
Если Вы думаете, что у Вас начались роды, не паникуйте, ложитесь на левый бок и СЧИТАЙТЕ КОЛИЧЕСТВО СХВАТОК. Если Вы насчитали 5 и более схваток в течение часа, ПОЗВОНИТЕ Вашему врачу.
Если у Вас начали отходить прозрачные воды или иная жидкость из половых путей, СООБЩИТЕ об этом врачу. Врач скажет Вам, как поступить дальше.
Возможно, у Вас повышенный тонус матки.
Возможно, имеются индивидуальные особенности протекания Вашей беременности.
В этом случае врач Вам посоветует ОГРАНИЧИТЬ физическую АКТИВНОСТЬ, временно воздержаться от половой близости, больше ОТДЫХАТЬ, ограничить производственную активность или перестать работать, чаще посещать врача и, возможно, — назначит принимать лекарственные средства, снижающие тонус матки и нормализующие состояние нервной системы.
Важно СВОЕВРЕМЕННО позвонить или посетить Вашего врача, если Вы наблюдаете подобные симптомы. Консультация врача акушера-гинеколога позволит СНИЗИТЬ РИСК преждевременных родов
Консультация врача акушера-гинеколога позволит СНИЗИТЬ РИСК преждевременных родов.
Нет двух одинаково родивших женщин, как нет двух одинаково прошедших родов у одной и той же женщины.
Всё, что Вам будут рассказывать другие женщины о своём личном опыте, не воспринимайте как абсолютную истину и инструкцию к выполнению.
ЗАДАЙТЕ врачу акушеру-гинекологу интересующие Вас ВОПРОСЫ. Вы получите объективный, компетентный ответ, основанный на наблюдениях и опыте поколений врачей акушеров-гинекологов.
Мы В ПОЛНОМ вашем РАСПОРЯЖЕНИИ при возникновении любых сомнений или пожеланий.
Информация с монитора аппарата УЗИ
При возрасте в 8 недель плод имеет очень маленькие размеры (примерно с черешню). Несмотря на это, визуально он с каждым днем все больше приобретает человеческие черты. Он может совершать пока еще неактивные движения конечностями. При процедуре УЗИ это хорошо заметно. Зарегистрировав сердцебиение плода, его можно еще и услышать — ЧСС плода около 150 уд/мин.
У деток мужского пола к этому сроку почти полностью сформированы яички из гонад эмбриона, а для будущих девочек — соответственно, яичники. Глаза плода еще закрыты, но процесс формирования продолжается под защитой кожных складок, которые в будущем преобразуются в веки. Удлиняются руки и ноги, становясь сильнее, это можно увидеть на мониторе аппарата УЗИ. Идет закладка материала для будущих молочных зубов. Такие тонкости еще не видны при УЗИ, однако конечности и головной отдел достаточно ясно визуализируются. На 8 неделе, скорость роста плода составляет 1 миллиметр в сутки. Если бы УЗИ обследования проводились при беременности каждый день, этот рост был бы заметен.
Секреция почек плода и стенок амниона прибавляют количество околоплодной жидкости до 30 миллилитров в неделю, обеспечивая комфортные условия обитания. На УЗИ при 8-недельной беременности диаметр гестационного яйца с жидкостью составляет около 30 мм.
Процедура УЗИ маточных артерий по методу Допплера в этот период показывает улучшение снабжения матки кровью. Также фиксируется увлечение ее размеров под потребности увеличивающегося организма, снижается IR (резистентность) артерий кровоснабжающих матку.
Анализ ХГЧ – правила сдачи
Концентрация гормонов в организме будущей матери определяется при заборе венозной крови. Репродуктологи рекомендуют сдавать анализы в утренние часы натощак – между последним приемом пищи и сдачей крови должно пройти не менее 8-9 часов. Если женщина принимает безрецептурные препараты, следует сообщить об этом врачу за несколько дней до проведения тестов.
Иммуноферментный анализ необходимо проводить не только для определения гестации. Тест на содержание ХГЧ следует сдавать также во 2 триместре беременности с целью выявления пороков в развитии ребенка. Коррекция поддерживающей терапии позволяет предотвратить до 25% врожденных патологий и аномалий.
Дорогие мужчины, любящие мужья!
Помните, что ваша беременная жена все то время, пока она вынашивает вашего ребенка, является «необычным» человеком. Именно поэтому любящий муж не должен допускать переутомления жены «по хозяйству». Беременной женщине необходимо создавать благоприятные условия, чтобы она могла благополучно выносить и родить ребенка, т.е. чтобы ее организм мог по мере развития беременности качественно адаптироваться к изменяющимся условиям (ребеночек растет, развивается, кушает, «дышит» и т.п. — условия постоянно изменяются).
Если организм беременной не сможет нормально адаптироваться, тогда у нее возникают различные неблагоприятные, в первую очередь, для ребенка состояния. Для женщины это тоже неблагоприятные состояния. В особо тяжелых случаях жертвуют беременностью для спасения женщины, т.к. прерывание беременности при таком состоянии сразу же приводит к восстановлению (условно к выздоровлению), но ваш ребенок уже не появится на свет.
1 неделя после переноса эмбрионов – ощущения
Выраженность признаков беременности определяется стадиями развития эмбриона после переноса в полость матки:
- 1 день – оболочка вокруг бластоцисты лопается и она выходит наружу для дальнейшей имплантации в разрыхленный эндометрий;
- 2 день – оплодотворенная яйцеклетка касается стенки матки и готовится к проникновению внутрь слизистой;
- 3 день – бластоциста имплантируется и углубляется в мягкие ткани репродуктивного органа;
- 4 день – происходит формирование зародышевых листков, после чего бластоциста превращается в гаструлу;
- 5 день – гаструла врастает в эндометрий и начинает получать из него питательные вещества;
- 6 день – происходит первичное формирование плаценты и трубки, соединяющей плод с организмом матери;
- 7 день – эмбрион начинает выделять ХГЧ, стимулирующий дальнейшее внутриутробное развитие.
В пятый день после трансфера диплоидной клетки возможно усилению дискомфортных ощущений в области живота. Процесс внедрения гаструлы в эндометрий может быть болезненным и сопровождаться незначительными кровянистыми выделениями.
Фото УЗИ ребенка на 8 неделе беременности
У плода формируются изгибы коленей, локтей, пальчики. Длина эмбриона достигает 20 мм, он распрямляется, у него образуется шея. У девочек в это время происходит закладка тканей яичников, а у мальчиков – яичек. Однако определить пол малыша на УЗИ невозможно, поскольку наружные половые органы еще не сформированы.
По снимку ультразвукового аппарата можно определить такие параметры:
- сердцебиение малыша (достигает 150 ударов в минуту);
- эмбрион имеет четкие очертания человека;
- видны пальчики рук, которые малыш может сжимать и распрямлять;
- увеличиваются размеры матки и плодного мешка;
- увеличивается объем околоплодных вод.
Что происходит с плодом: развитие малыша по дням
Матка на 8-й неделе беременности уже настолько выросла, что вы можете почувствовать ее увеличенный объем самостоятельно. У малыша характерный вид зародыша: большая голова и изогнутый торс, от которого четко отделяются конечности. Интересно, что черты его лица становятся более четкими.
В течение 8-й недели беременности конечности малыша станут значительно длиннее, а кости затвердеют. Фетальные суставы, такие как запястья, руки и локти, уже имеют форму.
Ребенок начинает двигаться самостоятельно. На этом сроке уже можно рассмотреть крошечные пальцы, хотя они все еще связаны мембраной, но они есть.
На этом этапе кожа ребенка прозрачна, и через нее видны все кровеносные сосуды. Глаза широко расставлены с обеих сторон головы. Они больше похожи на глаза птиц, чем на человеческие.
Таблица. Расчетные размеры эмбриона на 8 неделе беременности
| Срок беременности | Размер плодного яйца | Размер эмбриона |
| 8 недель и 1 день | 26 мм | 13 мм |
| 8 недель и 2 дня | 27 мм | 14 мм |
| 8 недель и 3 дня | 28 мм | 15 мм |
| 8 недель и 4 дня | 29 мм | 16 мм |
| 8 недель и 5 дней | 30 мм | 17 мм |
| 8 недель и 6 дней | 31 мм | 18 мм |
На 8 неделе беременности также формируются веко и глазной пигмент. Официально ваш ребенок перестает быть зародышем, с медицинской точки зрения его уже называют плодом.

8 недель беременности: как выглядит эмбрион, фото
Развитие плода на 8 неделе беременности:
- Ноздри и язык более выразительны, во рту образуется челюсть, а глаза больше похожи на глазные яблоки взрослого человека. Более того — у них уже есть сетчатка и роговица, радужная оболочка и хрусталик. В голове также формируется среднее ухо, которое в будущем будет отвечать за чувство равновесия;
- сердце работает на полной скорости и качает все больше крови;
- суставы и кости начинают формироваться — пока принимают форму костной ткани;
- почки начинают выделять мочу, а кишечник соединяется с пуповиной.
Ребенок окружен теплой амниотической жидкостью (37,5 градуса), которая в основном состоит из воды. Амниотическая жидкость соломенного цвета.
Это удивительный микс, который содержит: глюкозу, фруктозу, соль, белки, аминокислоты, мочевину, жирные кислоты и молочную кислоту.
До 14-й недели беременности ребенок будет впитывать питательную жидкость через кожу. Когда почки развиваются и возникает сосательный рефлекс, малыш глотает жидкость и выталкивает ее обратно в амниотический мешок.
Какие показатели оценивают при УЗИ на 8 акушерской неделе?
В ходе УЗД до 11 неделе наблюдают за следующими показателями развивающегося плода и матки женщины:
- определяют частоту сердцебиений плода;
- измеряют средневнутреннюю величину плодного яйца и желточного мешка;
- определяют КТР плода;
- изучают строение плода;
- изучают хориальную и амниотическую оболочки;
- определяют общее состояние яичников, матки, а также ее стенок и шейки.
Изучение плодного яйца при ультразвуковой диагностике на 8 неделе
Плодное яйцо возможно увидеть посредством УЗИ с 3–5 недели после наступления беременности. на этом этапе его размеры не превышают 3 мм, однако этого достаточно для УЗД. Плодное яйцо является анэхогенным образованием, имеющим округлую форму и располагающимся в верхней части полости матки. Определение размеров яйца служит способом установки срока беременности, однако установление акушерской недели беременности посредством показателя его величины может иметь расхождения в 1–1,5 недели.
Исследование эмбриона
На 8 акушерской неделе во время УЗИ проводится измерение КТР плода. Определение срока с помощью этих показателей является более достоверным.
На этом этапе вынашивания уже возможно различить части тела эмбриона, кроме того, с 7–8 недели можно наблюдать за его двигательной активностью.
Когда эмбрион достигает размеров более 5 мм, акушеры-гинекологи при УЗИ начинают отслеживать его сердцебиения, который являются основным параметром определения его жизнеспособности. При отсутствии у эмбриона сердечных сокращений при проведении УЗД, назначается повторная диагностика.
Если при проведении дальнейших исследований, сердцебиения не обнаруживаются, врач ставит заключение о том, что беременность является неразвивающейся (замершей).
Исследование желточного мешка
Желточный мешок — образование, имеющее круглую форму, Желточный мешок имеет ободок, который располагается в плодном яйце около плода. На 7–8 неделях его размеры не превышают 5 мм. На 10 неделе он начинает уменьшаться, и к 12–13 неделе он уже неразличим при УЗИ.
Исследование многоплодной беременности
На раннем сроке многоплодная беременность легко выявляется при проведении УЗД. Одним из показателей проведения
УЗИ на сроке восьми недель при многоплодной беременности является возможность протекания осложненной беременности, когда 1 плодное яйцо нормально закрепляется внутри полости матки, а второе имплантируется за ее пределами.
Вот почему при проведении ультразвуковых исследований на ранних сроках важно осматривать не только полость самой матки, но и маточные трубы, яичники, а также позадиматочное пространство
Ранняя диагностика неразвивающегося плода
Различают 2 типа замершей беременности:
- анэмбриония. Определить ее можно при УЗД, в случае если плодное яйцо достигает размеров более 16 мм, при этом эмбрион отсутствует. Кроме того, признаком неразвивающейся беременности, диагностируемой посредством ультразвука, может быть отсутствие желточного мешка (при величине плодного яйца более 13 мм). При таких результатах диагностики назначаются повторные исследования. Если же эмбрион отсутствует при наличии плодного яйца размером от 30 до 40 мм, выносится однозначное заключение о замершей беременности (при условии, что УЗИ было произведено верно);
- гибель эмбриона. При таком типе замершей беременности эмбрион присутствует в плодном яйце, однако признаков жизнедеятельности при ультразвуковой диагностике не обнаруживается (то есть нет двигательной активности и сердцебиений).
Причины замирания беременности могут быть различные. Среди них различают:
- генетические нарушения развития плода;
- заболевания инфекционного характера;
- наличие вредных привычек у женщины, вынашивающей плод.
Чаще всего неразвивающаяся беременность диагностируется на раннем сроке беременности, а именно в 1 триместре, до 13 недель.
Диагностика угрозы прерывания беременности
Выделяют 2 признака угрозы прерывания:
- гипертонус матки (утолщение ее стенки);
- наличие ретрохориальной гематомы (отслойки плодного яйца).
Диагностика самопроизвольного выкидыша
При ультразвуковом исследовании выкидыша выявляются следующие показатели:
- плодное яйцо имеет деформированную форму, при этом его положение смещено (эмбрион внутри него может быть живым, мертвым или вовсе отсутствовать);
- деформированное плодное яйцо находится снаружи матки, а в цервикальном канале, при этом он значительно расширен.
Норма РАРР-А
РАРР-А, или как его называют, «плазматический протеин А, ассоциированный с беременностью», это второй показатель, используемый в биохимическом скрининге первого триместра. Уровень этого протеина постоянно растет в течение беременности, а отклонения показателя могут указывать на различные заболевания у будущего ребенка.
Норма для РАРР-А в зависимости от срока беременности:
| Срок гестации, нед | HCG в нг/мл |
|---|---|
| 8-9 недель | 0,17 – 1,54 мЕД/мл, или от 0,5 до 2 МоМ |
| 9-10 недель | 0,32 – 2, 42 мЕД/мл, или от 0,5 до 2 МоМ |
| 10-11 недель | 0,46 – 3,73 мЕД/мл, или от 0,5 до 2 МоМ |
| 11-12 недель | 0,79 – 4,76 мЕД/мл, или от 0,5 до 2 МоМ |
| 12-13 недель | 1,03 – 6,01 мЕД/мл, или от 0,5 до 2 МоМ |
| 13-14 недель | 1,47 – 8,54 мЕД/мл, или от 0,5 до 2 МоМ |
Если РАРР-А не в норме:
- Если РАРР-А ниже для вашего срока беременности, или составляет менее 0,5 МоМ, то у ребенка повышен риск синдрома Дауна и синдрома Эдвардса.
- Если РАРР-А выше нормы для вашего срока беременности, либо превышает 2 МоМ, но при этом остальные показатели скрининга в норме, то нет никакого повода для беспокойства.
Исследования показали, что в группе женщин с повышенным уровнем РАРР-А во время беременности риск заболеваний у плода или осложнений беременности не выше, чем у остальных женщин с нормальным РАРР-А.
Что делать при повышенной температуре
Пока температура поднимается, больного бьёт озноб, ему холодно. Хочется одеться максимально тепло, укутаться в одеяло, и это естественно. Но как только температура поднялась, и больному стало жарко, следует позаботиться, чтобы не было избыточного перегрева: надо переодеться (или переодеть болеющего ребёнка) в лёгкую хлопчатобумажную одежду. Укрыться можно простынёй.
Рекомендуется постельный режим, но если ребёнок, несмотря на температуру активен, его не надо загонять в постель силком, хотя стоит удерживать от чрезмерной активности, которая способна поднять температуру ещё больше.
Воздух в помещении, где находится больной, должен быть свежим и прохладным. Помещение необходимо проветривать, удаляя больного на время проветривания в другую комнату.
При высокой температуре необходимо больше пить. Пить можно понемногу, но постоянно. Отлично подходят фруктовые морсы, компоты, разбавленные соки, чай с лимоном, зеленый чай.
Не следует принимать душ или ванну. Можно обтираться водой комнатной температуры или уксусом (9%-й раствор уксуса разводят водой в соотношении 1:1). Маленьких детей обтирать уксусом не рекомендуется. Обтирания холодной водой или спиртом могут привести к усилению лихорадки.
Жаропонижающие средства надо принимать по назначению врача, строго соблюдая инструкции.
В некоторых случаях при высокой температуре следует вызвать скорую помощь:
- если на фоне температуры наблюдается рвота;
- если температура сопровождается появлением сыпи;
- при фебрильных судорогах и других тяжелых состояниях;
- если при температуре выше 38,5°C наблюдаются головная боль, заторможенность, сонливость;
- если температура продолжает подниматься или не спадает, несмотря на принятые жаропонижающие препараты;
- при температуре выше 39,5°C.