Воспаление во влагалище / интимной зоне
Содержание:
- Чем отличаются опрелости у ребенка?
- Почему важно диагностировать и лечить мацерацию?
- Какие факторы приводят к появлению опрелостей подмышками у новорожденных?
- Профилактика
- Опрелости у новорожденных – причины возникновения
- Профилактика пеленочного дерматита
- Причины
- Патогенез
- Общие сведения о болезни
- Масло
- Лечение пузырчатки
- Причины появления опрелостей у взрослых и детей
- Чем отличается мацерация от микоза?
- Почему лечить слизистую рта в клинике «Стокос» надежно
- Побочные действия
- Симптомы опрелостей и их стадии
- Почему трескается кожа между пальцами ног?
- Диагностика: как отличить опрелости от других заболеваний
- Симптомы вульвита у девочек
- Как диагностировать и чем лечить вульвит у девочек?
- Классификация заболевания
- Чем помочь
Чем отличаются опрелости у ребенка?
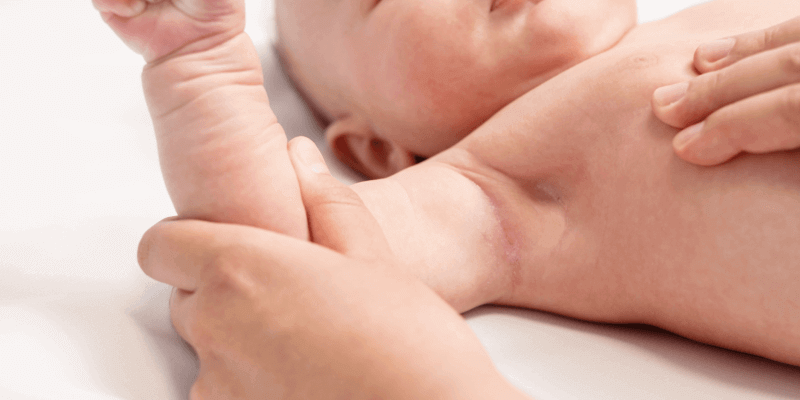
Опрелость — это патологическое состояние кожной поверхности, вызванное множественными негативными факторами от трения и влаги до активизации и прогрессирования вредоносной микрофлоры. Заболевание носит воспалительный характер, могут образовываться не только у детишек, но и у взрослых. Более подверженными образованию опрелостей являются складки тела, те участки кожи, где более высок риск скопления влаги и ухудшено поступление воздуха. У женщин это могут быть складки под молочными железами, у тучных людей — складки живота и шеи. Также воспаление может развиваться в межпальцевых, подмышечных, пахово-бедренных и ягодичных складках.
Пеленочный дерматит (как на медицинском диалекте называются детские опрелости) оказывается самой распространенной разновидностью опрелостей, развивающейся именно у детишек младшего возраста в силу особенностей ухода за их неокрепшим организмом. В отличие от опрелостей в любых других случаях пеленочный дерматит развивается преимущественно в области ягодиц и промежности.
Когда у малыша образуются опрелости, это сложно не заметить, однако можно спутать с другими кожными заболеваниями этого возраста. Если самостоятельный анализ симптоматики с последующим решением проблемы не производит долговременного действия, то нарушение следует осудить с педиатром.
Какие же симптомы опрелостей у ребенка должны стать тревожным звоночком для молодых родителей?
Локализация — если у вашего ребенка действительно опрелость, то развивается она в области складок, чаще всего это ягодицы, бедра, промежность.
Визуальный эффект — внешне опрелость представляет собой различного размера и формы эритему, покраснение кожных складок, кожа слегка отекает и гиперемируется; в осложненных случаях эритема может изъязвляться и трескаться.
Ощутимый дискомфорт — развившаяся у ребенка опрелость причиняет ему существенное беспокойство, из-за чего ребенок может капризничать и плакать; поврежденные участки зудят, пекут и побаливают.
Опрелости у ребенка могут быть различной степени — от нескольких красных пятнышек в области ягодиц до обширного раздражения, распространяющегося с бедер на живот.
Почему важно диагностировать и лечить мацерацию?
Устранение мацерации – это основа здоровья стоп: устранение неприятного запаха и риска присоединения инфекций.
Рекомендации:
- Медицинский педикюр. Удаление ороговелости, пораженного эпителия аппаратным способом.
- Лечение вросшего ногтя. (При наличии патологии). Метод выбирается индивидуально и зависит от положения ногтя, состояния соседних тканей.
- Гигиена стоп. Регулярный самостоятельный и правильный уход снижает риск инфицирования, поддерживает результат аппаратного педикюра. Рекомендации по уходу индивидуально даст врач-подолог.
- Удобная обувь. По сезону и размеру, из натуральных материалов и ортопедической стелькой.
Если из-за мацерации межпальцевые пространства поражены микозом, вместе с медицинским педикюром желательна консультация у дерматолога для получения фармакологического лечения.
Какие факторы приводят к появлению опрелостей подмышками у новорожденных?
-
Слишком высокая температура и влажность воздуха;
-
Одежда, подобранная не по погоде и не по размеру. Слишком жаркая, тесная одежда- не пропускает воздух, а также натирает кожу подмышечных впадин.
-
Неправильно подобранные косметические средства для кожи новорожденного, а также их чрезмерное использование. Такие средства нарушают кислотный баланс и повышают чувствительность кожи. В этот пункт можно отнести и применение у детей средств-ирритантов для очищения кожи, к ним относятся мыла, детергенты, влажные салфетки с отдушкой/спиртом;
-
Отсутствие или недостаточность применения воздушных ванн;
-
Редкие купания ребенка, особенно в жаркое время года;
-
Травмирование кожи: трение пеленок, чрезмерное мытье с усиленным очищением;
-
Повышенная температура тела в следствие вирусных заболеваний.
Профилактика
Чтобы обезопасить младенца от болезненных кожных раздражений, регулярно меняйте подгузники. Выбирайте только качественные памперсы, подходящие по размеру и с хорошими впитывающими свойствами
Очень важно следить за температурным режимом в детской комнате и правильно выбирать одежду для прогулок. Если вводите в рацион новые продукты, делайте это постепенно, наблюдая за реакцией ребёнка
Главное, что должны помнить родители — это важность и польза своевременного лечения. На начальных стадиях и под контролем опытного педиатра, устранить опрелости и не допустить осложнений намного проще.
Опрелости у новорожденных – причины возникновения

Повышенная раздражительность кожи младенцев обусловлена «незрелостью» защитного липидного слоя. У взрослого человека кожа имеет наружную защиту, задачей которой как раз и является отражение интервенций извне. У малышей же этот слой очень тонкий, он легко травмируется и воспаляется даже при минимальном механическом воздействии. Но это еще не все особенности. У ребенка, не достигшего трехмесячного возраста, сальные железы не функционируют в полную силу и рН-баланс кожи нестабилен. Следствием этого становятся воспаления, появляющиеся даже при добросовестном уходе.
Причинами пеленочного дерматита также могут стать:
- слишком частые купания с использованием агрессивных (не по возрасту) гелей и средств — они подсушивают, разрушают защиту кожи
- недостаточное количество воздушных ванн – контакт с воздухом стимулирует развитие защитных свойств кожи
- низкое качество одежды – рекомендуется приобретать изделия из натуральных тканей, со швами наружу
- постоянная повышенная влажность – малыша кутают, ему жарко — потеет, также проблемы возникают, когда реже, чем нужно, меняют пеленки и подгузники
Профилактика пеленочного дерматита
Пеленочный дерматит бывает почти у всех детей, и не во всех случаях он вызван плохой гигиеной промежности. Однако некоторые простые советы помогут вам снизить риск развития ПД и его тяжесть у вашего ребенка:
- Часто меняйте подгузники. В кратчайшие сроки снимайте испачканные фекалиями подгузник, пеленку или трусики. Инструктируйте няню или воспитателя делать то же самое.
- Подмывайте промежность Вашего ребенка прохладной проточной водой каждый раз при смене подгузника. Для этого можно использовать ванну, раковину или просто бутылку с водой. Влажная тряпочка или ватные шарики также подходят для этих целей. Не используйте влажные салфетки, которые содержат спирт или ароматизаторы.
- После подмывания промокните промежность ребенка полотенцем, чтобы осушить его. Промокните, но не трите — трение может быть дополнительным раздражающим фактором.
- Не используйте подгузники, которые малы ребенку или туго на нем сидят. Это увеличивает влажность среды под подгузником, а также приводит к непосредственному трению в местах резинок подгузника (на поясе или бедрах).
- Когда это возможно, держите ребенка без подгузника. Чтобы при этом ребенок не испачкал поверхности, которые трудно очистить (например, диван) — используйте одноразовые пеленки, или клеенку и многоразовые пеленки.
- Тщательно стирайте тканевые подгузники. Предварительно замачивайте сильно загрязненные тканевые подгузники и используйте горячую воду для их стирки. Используйте смягчающие моющие средства и не подвергайте ткани автоматической сушке, которая придает особую грубость ткани.
- Рассмотрите необходимость регулярного использования защитной мази. Если пеленочный дерматит возникает у Вашего ребенка часто, используйте в перианальной области барьерные мази или кремы на основе вазелина и оксида цинка. Эти препараты защищают кожу от раздражения и снижают частоту опрелостей.
- После смены подгузников тщательно мойте свои руки. Мытье рук предотвращает распространение бактерий или грибков на другие части тела Вашего ребенка, на вас или других членов семьи.
Какие подгузники выбрать?
Многие родители считают, что одноразовые подгузники чаще вызывают опрелости, чем тканевые подгузники. Однако по данным исследований нет никаких доказательств подобному мнению. Вы можете использовать оба вида или отдавать предпочтение одному из них. Но какие бы подгузники Вы не использовали, старайтесь менять их как можно раньше после каждой дефекации Вашего ребенка.
Причины
Причинами являются:
- нарушения гигиенического ухода (плохая обработка кожи, отказ от купания, несвоевременная смена пеленок или подгузников);
- механическое и химическое воздействие на кожу;
- повышенная влажность кожи и недостаток аэрации;
- низкое качество подгузников и одежды;
- фоновые состояния (атипический дерматит, себорейный дерматит).
Способствуют развитию опрелостей:
- возрастные особенности кожи;
- смена вскармливания (переход на искусственное);
- прием антибиотиков;
- кишечные расстройства;
- прорезывание зубов;
- излишнее укутывание;
- высокая температура в комнате;
- неподходящий размер подгузника (маленький и плотно прилегающий).
Патогенез
Патогенез опрелостей связан с воздействием ряда факторов повреждающих, предрасполагающих и провоцирующих. Основную роль играет сочетание химических (ферменты кала, продукты мочи), механических (трение) и микробных (из кала и мочи) повреждающих факторов на фоне нарушения ухода за кожей и снижения ее защитной функции.
Длительный контакт с влагой повышает влажность кожи, за счет чего возрастает трение о подгузник (увлажненная кожа легко повреждается трению). Энзимы (ферменты) кала раздражают кожу, вызывают разрыхление эпидермиса и увеличивают его проницаемость. Моча усиливает агрессивное действие ферментов кала. Частота опрелостей ниже у младенцев, получающих грудное молоко, поскольку кишечник детей, употребляющих коровье молоко, содержит уреазопродуцирующие бактерии. Повышение влажности кожи и ее сдвиг рН в щелочную сторону способствуют размножению Candida albicans и бактерий, поэтому воспаление «под подгузником» усиливается. Активность ферментов кала повышается при диарее, поэтому пеленочный дерматит очень часто встречается у малышей с нарушением стула.
Общие сведения о болезни
Потница – это воспалительное заболевание, которое возникает в результате закупорки протоков потовых желез. Таким способом организм реагирует на нарушение процессов выделения и испарения пота.
Чрезмерная секреция возникает при повышенных температурах. Когда ребенку жарко, железы работают слишком интенсивно и выделяют лишний секрет. Если при этом влаге некуда испаряться, соли начинают агрессивно влиять на кожу и вызывают раздражение. Чем дольше длится такой процесс, тем сильнее проявляется сыпь, покраснение.
Это крайне распространенная патология, которая в том или ином возрасте возникает практически у каждого ребенка.Но тот факт, что чаще других детей с ней сталкиваются новорожденные, связан с тем, что у грудного ребенка кожа максимально тонкая, а центр терморегуляции еще не работает так, как нужно. Поэтому такой ребенок чаще перегревается, переохлаждается и страдает от кожных воспалений.
Протоки желез, которые выделяют пот, у грудничков еще окончательно не сформированы и поэтому довольно узкие. При перегреве через суженные ходы пот не успевает вовремя выходить на поверхность и застаивается в них. В результате возникает воспаление желез и протоков, на теле появляются опрелости. Они крайне опасны, так как создают благоприятную среду для развития бактерий, инфекций и прочих осложнений.
Масло
Масла часто используют для ухода за кожей малыша: они увлажняют и питают ее, способствуют заживлению ранок. Для детей подходят вазелиновое масло или различные виды растительных масел (оливковое, пихтовое, облепиховое). Масла кипятят 15 минут на водяной бане, затем остужают до комнатной температуры и наносят на кожу11. Вазелиновое масло считается гипоаллергенным, на растительные масла возможны аллергические реакции12.
Масла рекомендуется наносить на сухую кожу. Если она воспалена или на ее поверхности образуется жидкость (экссудат), то масло может замедлить заживление – жирная пленка, задерживающая воздухообмен, будет мешать отделяемому испаряться. Нежелательно использовать масла при инфекционных осложнениях, так как микробы и грибки под масляным слоем размножаются еще активнее. Зато масло хорошо подходит для увлажнения сухой кожи и помогает быстрее восстановить ее13.
Лечение пузырчатки
Пузырчатка (пемфигус) может быть опасным заболеванием, которое может вызвать серьезные осложнения
Поэтому крайне важно своевременно обратиться за врачебной помощью, гарантирующей адекватное лечение
Лечение пузырчатки обычно включает использование кортикостероидов или иммуносупрессантов, которые подавляют избыточную активность иммунной системы. В последнее время для лечения этого состояния начали использовать новый класс лекарств, моноклональные антитела, также нормализующие активность иммунитета.
В очень серьезных случаях может потребоваться пройти процедуру, известную как плазмаферез. Плазмаферез необходим для удаления из кровотока токсичных антител, атакующих кожу.
Огромное значение имеет уход за ранами, которому обучает медицинский специалист. При адекватном лечении и надлежащем уходе удается достичь длительной ремиссии.
Отчего возникает пузырчатка (пемфигус)
Иммунная система человека вырабатывает особые белки, называемые антителами. В норме антитела нужны, чтобы атаковать вредные чужеродные вещества, такие как бактерии и вирусы. Однако если иммунная система по ошибке вырабатывает антитела против здоровой кожи и слизистых оболочек (против поверхности клеток кератиноцитов), в результате развивается такое состояние, как пемфигус.
В этом случае антитела разрушают нормальные связи между клетками, и между ними, в слоях кожи, накапливается жидкость, которая и приводит к образованию волдырей и эрозий. При этом, точная причина атаки иммунной системы на кожу неизвестна.
Установлено, что в очень редких случаях пузырчатку могут спровоцировать прием некоторых лекарств (пеницилламин, ингибиторы АПФ).
Причины появления опрелостей у взрослых и детей
Причиной, по которой возникает это заболевание, является инфекция, прогрессирующая в складках кожи и раздражающая ее. Чтобы в них появилась патогенная флора, микробам необходим подходящий «микроклимат». Идеальный вариант — это теплое и влажное место, каким и являются складки кожи. Бактерии попадают в них вместе с выделяемым секретом, а также потом.
В обычных условиях, когда человек соблюдает правила гигиены и не страдает от тех или иных заболеваний, которые могут способствовать образованию опрелостей, микробы «обитают» на коже, не доставляя никаких неприятностей. Как только защитные функции кожи слабеют, запускаются инфекционные процессы. А механические повреждения от трения могут только усугубить ситуацию.
Появлению опрелостей, покраснения и шелушения может способствовать моча, которая выделяется из свищей и геморроидальных шишек. В теплое время года воспаления возникают чаще, так как люди начинают активнее потеть. Особенно это касается тех, кто страдает от ожирения.
Опрелости у детей: почему они возникают
У младенцев воспаления появляются по нескольким причинам. Их может спровоцировать повышенная влажность или трение. Возникают они из-за особенностей кожи малышей. В отличие от взрослых, она еще очень тонкая и уязвимая, потому легко может травмироваться. Сальные железы не в состоянии обеспечить достаточную защиту. Липидный слой, который также должен защищать кожу, выражен неярко. Он постоянно повреждается из-за частых купаний и подмываний, а мыло нарушает pH кожи. Для микробов губительна кислая среда, а до двух-трех месяцев у ребенка она щелочная.
Частыми причинами появления опрелостей у детей также становятся:
-
Хаотичные движения конечностями и головой. Из-за них складки кожи трутся, что вызывает покраснения и пеленочный дерматит;
-
Постоянное лежание на боку. Способствует образованию опрелостей за ушами, что чаще всего встречается у новорожденных;
-
Контакт кожи с калом или мочой. Так как не все подгузники способны до конца впитывать выделения такого рода, они остаются на коже, повреждая ее. В моче есть аммиак, который довольно агрессивно воздействует на кожу малыша. А в кале — ферменты, способствующие размножению бактерий;
-
Контакт с грубым материалом подгузника или одежды. Это касается и швов, липучек, резинок, которые могут натирать нежную кожу.
Чем отличается мацерация от микоза?
В отличие от мацерации микоз иногда вызывается trichophyton rubrum или trichophyton interdigitale. Микоз на стопах отличается от мацерации как внешним видом, так и запахом. Запах микоза очень характерен и легко распознается ортопедом.
Внешний вид микоза отличается желтовато-коричневым цветом и наличием дополнительных, еще не потрескавшихся, микроскопических пузырьков, появляющихся рядом с уже потрескавшимися и зазубренными. Везикулы заполнены жидкостью, содержащей споры грибка. Часто они настолько малы, что только опытный глаз подолога может увидеть их в увеличительное стекло. Отложения некротического, грибкового эпидермиса могут слипаться, становясь угрозой образования межпальцевых язв, очень болезненных и трудно поддающихся удалению и заживлению.
Почему лечить слизистую рта в клинике «Стокос» надежно
Наши детские врачи не понаслышке знают, как важно вовремя оказать стоматологическую помощь ребенку. Оперативные и грамотные действия не только «застрахуют» маленького пациента от осложнений, но и помогут не вселить в ребенка страх перед визитом к доктору
Оставаться в числе достойных стоматологий, которые помогают детям, нам позволяют завидные преимущества:
- высокий уровень мастерства врачей, умение наладить контакт с любым ребенком. Наши стоматологи не просто «получили диплом», каждый из них гордится успешным опытом работы с детьми, в том числе в клинически сложных случаях;
- современная техническая база и сертифицированные материалы. Мы можем гарантировать качество и безопасность лечения за счет своего серьезного подхода к оснащению терапевтических кабинетов и выбору поставщиков специализированных материалов;
- приятная атмосфера, уют. В наших стенах всегда спокойно: мы вежливы, достаточно оперативны, умеем принимать решения в режиме ограниченности времени, всегда стараемся войти в положение родителей и помочь;
- лояльные цены на услуги. Очень часто родители «тянут» с визитом к доктору по причине «кусающихся» цен на услуги. С нами заботиться о здоровье детей можно вовремя – мы устанавливаем оправданные цены на услуги, самые популярные из них можно приобрести по особенно низкой цене в дни проведения акций.
Запишитесь на первичную консультацию к нашему врачу – обретите надежного союзника в борьбе за здоровье ребенка в лице ответственного персонала клиники «Стокос».
Побочные действия
У некоторых детей обработка кожи Пимафукортом вызывает:
- Аллергию, например, реакцию в виде покраснения или жжения смазанного участка.
- Крайне редко применение лекарства приводит к истончению кожи, ее атрофии, медленному заживлению ран, периоральному дерматиту, появлению растяжек и прочих проблем.
- После прекращения обработки может появляться синдром отмены.
- Очень длительное использование, обработка значительной площади кожи или сочетание с окклюзионной повязкой могут спровоцировать возникновение системных побочных явлений гидрокортизона (в таких случаях подавляется функция коры надпочечников).
- Неомицин в составе лекарства может вызвать контактный дерматит.
- Если наносить Пимафукорт на кожу вокруг глаз или век, появляется риск катаракты либо повышения внутриглазного давления.
Симптомы опрелостей и их стадии
К основным симптомам относят:
-
покраснения;
-
отеки;
-
шелушение;
-
появление трещин и язв;
-
зуд;
-
жжение.
Если не проводить лечение опрелостей должным образом, то могут появиться осложнения. В местах покраснений появляется дрожжеподобный грибок или стрептококк. Хронические воспаления могут спровоцировать микробную экзему и обильные высыпания по всему телу. У лежачих больных возможны пролежни.
На каждой стадии заболевания появляются характерные для нее изменения кожи. Таких стадий выделяют три, по степени тяжести:
-
Легкая. Характеризуется покраснениями кожи (гиперемия). Может не доставлять никаких неудобств;
-
Средняя. Помимо покраснений, кожа начинает шелушиться, трескаться, в редких случаях появляются небольшие гнойники и язвочки;
-
Тяжелая. К покраснению и нарушению целостности кожного покрова прибавляются хорошо заметные эрозии, язвы, отслоения эпидермиса. Третья стадия опрелостей чаще всего сопровождается присоединением бактериальной или грибковой инфекцией. В некоторых запущенных случаях возникает микробная экзема, воспаления отягощаются аутоиммунным процессом, поднимается температура тела.
Почему трескается кожа между пальцами ног?
Летом мацерация часто возникает и на нормальной коже, которая обычно не сильно потеет. Причины этого — повышенная температура воздуха, а, следовательно, и температура кожи, отсутствие циркуляции воздуха между пальцами и накопление влаги. Трение пальцев друг о друга и давление поверхности кожи на подошвы обуви вызывают растрескивание тонкого и нежного эпидермиса между пальцами ног.
Иногда трещины переходов от межпальцевых поверхностей к подошве бывают глубокими. Затем мы видим беловатые неровные участки эпидермиса, окружающие трещину на коже, что часто бывает болезненным. Затем мы имеем дело с раной, которая требует быстрого и эффективного лечения, потому что через открытую рану могут проникнуть не только грибки, но и бактерии.
Мацерация может возникать на всех участках стопы. Мозоли, подошвенные вдавления и область боковых поверхностей пальцев могут мацерироваться, то есть размягчаться от пота и других жидкостей.
Диагностика: как отличить опрелости от других заболеваний
Главным методом диагностики является обычный визуальный осмотр пациента. Если это ребенок, то его в больнице проводит педиатр. Опрелости у взрослых лечит доктор-дерматолог.
Если была выявлена запущенная стадия, которая сопровождается теми или иными осложнениями, то врач может назначить анализы в виде бакпосева или соскоба. Третью степень опрелостей легко можно спутать с другими болезнями, особенно у детей. Это может быть дерматит или грибковая инфекция. Поэтому необходимо знать, как отличить воспаление от других болезней.
При опрелостях:
-
Воспаление проявляется в складках кожи или там, где она соприкасается с одеждой или памперсом. Если это аллергия, то она может проявляться и на других участках — лице, груди, животе спине;
-
Начальная стадия характеризуется легкими покраснениями, которые при должном уходе быстро исчезают. При более тяжелых заболеваниях покраснения не уйдут без специального лечения мазями или препаратами;
-
Пораженная опрелостями зона на коже не имеет четко очерченных границ. При инфекционных заболеваниях они могут выглядеть по-другому. Например, если это лишай, то зона поражения будет иметь четкие и рельефные контуры, которые характеризуются более светлыми участками в центре;
-
Опрелости первой или второй стадии не кровоточат и не имеют характерных узелков и сыпи, которая появляется при аллергическом дерматите.
-
Воспаления без осложнения микробной экземой протекают без повышения температуры тела, в отличие от младенческой розеолы и краснухи, с которыми их можно спутать.
К своему здоровью и здоровью своих близких нужно относиться максимально внимательно. Поэтому при появлении любых симптомов заболевания, даже самых незначительных, лучше обратиться в клинику для диагностики у профессионального специалиста. Не рекомендуется заниматься самодиагностикой и самолечением, так как можно только усугубить ситуацию или упустить драгоценное время, которое следует тратить на правильное лечение опрелостей.
Симптомы вульвита у девочек
Первыми признаками развития воспалительного процесса становятся сильный зуд и жжение в паховой области. При визуальном осмотре зоны поражения, родители отмечают и внешние симптомы вульвита у ребенка в виде сильного покраснения и отечности половых губ и клитора. Нередко воспаление охватывает и окружающие ткани. Также при осмотре могут быть выявлены небольшие изъязвления и эрозии, которые свидетельствуют о тяжелом течении патологии и требуют немедленного обращения к врачу.
При развитии заболевания у детей первых лет жизни отмечается беспокойство, частый плач и нарушения сна. У детей постарше, диагностировать данное состояние проще. Так, например, вульвит у девочки трех лет будет проявляться тем, что ребенок постоянно трогает половые органы, растирает воспаленную ткань и жалуется на боли во время мочеиспускания. Чрезмерное растирание и расчесывание тонких воспаленных слизистых оболочек может привести к их травмированию, что должны предотвратить родители ребенка.
Еще одним характерным признаком развития воспалительной реакции наружных половых органов считается появление необычных выделений из влагалища ребенка, которые гинекологи называют белями. Эти выделения невозможно спутать с нормой. В большинстве случаев отмечаются обильные водянистые бели, которые не имеют цвета и неприятного запаха. Выделения при заражении кишечной палочкой считаются одним из важных диагностических признаков, так как они имеют зеленоватый оттенок и излучают очень сильный фекальный или гнилостный запах. В то же время кандидозные формы патологии сопровождаются белыми творожистыми белями, которые напоминают классическое проявление молочницы.
Общее состояние ребенка, у которого развился вульвит или вульвовагинит часто бывает ослабленным, у девочки может подниматься температура и нарушаться сон. Дети нередко жалуются на боли внизу живота и проявляют повышенную возбудимость и раздражительность. Если заболевание стало следствием гельминтоза, ребенок может отказываться от еды.
Как диагностировать и чем лечить вульвит у девочек?
Подтвердить симптомы и назначить лечение вульвита у девочек сможет детский гинеколог, к которому ребенка обычно направляет педиатр. Для постановки диагноза нередко достаточно стандартного гинекологического осмотра, который может быть дополнен вульвоскопией и вагиноскапией. Далее врач обязательно берет мазок со слизистых оболочек половых органов, который подвергается тщательному микроскопическому исследованию.
Также необходимой диагностической мерой считается бактериологический посев биологического материала. Такой комплекс исследований позволяет не только выявить возбудителя, но и определить его чувствительность к антибактериальным препаратам. Если доктор подозревает специфические инфекционные факторы – назначается ПЦР-диагностика.
Принципы лечения острого вульвита у девочек сводятся к следующим терапевтическим методам:
антибактериальная терапия – антибиотики назначаются как перорально, так и в виде местных препаратов – кремов и мазей
При назначении антибиотикотерапии важно учитывать чувствительность причинного возбудителя к лекарственному веществу. Если вульвит имеет грибковую природу, пациентке назначают противогрибковые препараты;
гигиенические меры – этот этап лечения предполагает проведение местных гигиенических ванночек и обмываний антисептиками и настоями трав, имеющих антибактериальное и противовоспалительное действие;
устранение зуда и жжения – симптоматические меры заключаются в использовании противовоспалительных суппозиториев и мазей;
общеукрепляющая терапия – целью данного направления лечения является укрепление иммунитета и восстановление защитных функций организма
При этом врач назначает иммуномодуляторы и поливитаминные комплексы.
Положительные результаты демонстрирует также физиотерапия, в частности ультрафонофорез. Прогноз лечения вульвита у девочек положительный, особенно при условии ранней диагностики заболевания.
Очень важно соблюдать меры профилактики, которые в первую очередь касаются гигиенического ухода за половыми органами, который необходимо проводить ежедневно и каждый раз после опорожнения ребенка. У новорожденных детей очень важно следить за состоянием подгузников и внимательно изучать состав применяемых гигиенических гелей, кремов и стиральных порошков
Также обязательным условием профилактики вульвита у детей и подростков считается использование личных полотенец, комплектов постельного белья и мочалок.
Классификация заболевания
Существует четыре основных вида потницы, которые отличаются между собой характером сыпи, продолжительностью развития и тяжестью проявления симптоматики:
- Кристаллическая. Сопровождается развитием пузырьковой сыпи, которая чаще всего проявляется на голове, за ушами, на шее. Возможна и другая локализация высыпаний. Спустя 2-3 дня после появления пузырьки подсыхают и начинают шелушиться. Так как раздражение не сопровождается воспалением или инфекцией, кристаллическая форма является самой простой и безобидной.
- Красная. Более сложный вид, при котором пот воздействует на кожу более длительное время и, соответственно, вызывает более сильное раздражение. Сыпь в виде небольших воспаленных бугорков провоцирует небольшой отек и сопровождается зудом, жжением, дискомфортом. Длится около двух недель.
- Белая потница, или везикулопустулез. При таком типе на коже появляются пузырьки с беловатым или желтоватым заполнением. Когда пузырек лопается, после него остается светлый налет. Наличие окраса в пузырьковой жидкости говорит о том, что к высыпаниям присоединилась инфекция, зачастую – стафилококковая.
- Глубокая. В большинстве случаев потница вызывает только поверхностное поражение кожного покрова. При глубокой форме патологии страдают глубинные слои кожи. Болезнь сопровождается волдырями, наполненными светлым содержимым, которые рассасываются или самопроизвольно лопаются.
Чем помочь
Опрелости опасны тем, что на 2-3 стадии развития заболевания появляются трещинки, язвы, через которые в организм малыша могут проникнуть другие опасные микробы.
Небольшое покраснение кожи без повреждения (опрелость 1 степени) не требует специального лечения. Маме нужно:
- чаще менять малышу подгузник (не реже 1 раза в 3 часа), не допускать излишнего увлажнения его кожи;
- тщательно подмывать и вытирать ребенка после каждой смены подгузника;
- проводить воздушные ванны (по 10-20 минут после подмывания);
- обрабатывать покрасневшие участки детским кремом или кремом под подгузник.
Самые лучшие крема под подгузник из моей аптечки: Бепантен мазь, крем Деситин, крем под подгузник LittleSiberica, мультивосстанавливающее средство CICAPLAST БАЛЬЗАМ B5 La Roche-Posay (пантенол 5%).
Если покраснение вызвано подгузниками, то стоит подобрать другие (другого производителя).
Нужно обратиться к врачу, если:
- область покраснения увеличивается;
- улучшение не наступает длительное время;
- на покрасневшей коже появляются трещинки, гнойнички, пузырьки.
Для лечения опрелостей 2 степени используют все перечисленные выше способы, а также (строго по назначению врача) лекарства, содержащие окись цинка и тальк. Самые распространенные рецепты:
- глицерин (10г), тальк (20г), оксид цинка (20г), свинцовая вода (50г);
- оксид цинка (15г), дистиллированная вода (15г), глицерин (15г).
Эти смеси назначаются врачом и готовятся в аптеках.
По назначению врача опрелости 2 типа облучают ультрафиолетом, смазывают метилурациловой, таниновой мазями, появившиеся гнойнички обрабатывают водным раствором «зеленки».
Купать ребенка с опрелостями стоит в слабом растворе марганцовки (3-5 кристаллов развести небольшим количеством воды в баночке, процедить через 3-4 слоя марли, добавить в ванночку ребенка).
При отсутствии аллергии можно использовать для купания отвар из коры дуба (4 ст. л дубовой коры залить 1 литром воды, 30 минут кипятить на водной бане, процедить, вылить в ванночку). Температура воды в ванночке ребенка не должна быть выше 36 градусов. Длительность процедуры – 5-8 минут. После купания насухо вытереть места покраснения кожи. Иногда рекомендуют использовать ванночки с отваром чистотела, ромашки, череды. Они могут использоваться при отсутствии аллергии.
Одежда малыша должна проглаживаться утюгом с двух сторон.
Опрелость 3 степени лечится значительно труднее своих «предшественниц», поэтому лучше использовать средства профилактики и лечения покраснений на ранних стадиях.
На мокнущие ранки опрелостей несколько дней накладывают повязки с раствором танина (1-2%), нитрата серебра (0,25%), риванола (0,01%). После исчезновение намокания используют цинковую пасту, бактерицидные эмульсии. Такое лечение может назначить только врач. Не лечитесь самостоятельно!
Для обработки мокнущих ран нельзя использовать мази, содержащие масла. Масляная пленка на поверхности раны будет мешать ее заживлению.
Популярный «бабушкин» способ лечения опрелостей крахмалом лучше не использовать. Крахмал создает прекрасные условия для роста и развития бактерий, кроме того, он, скатываясь в твердые комочки, травмирует и без того поврежденную детскую кожу.