Эффект моро у младенцев до какого возраста
Содержание:
- Общие сведения о заболевании
- Что такое рефлекс у ребенка Моро? Нужно ли родителям волноваться, или это естественное явление?
- Причины появления
- Причины перинатальной энцефалопатии.
- Профилактика
- После антибиотиков
- Забота о младенце – нетрадиционный подход
- Рефлексы малышей и их значение
- Виды
- Правила приема антибиотиков
- Диагностика
- Методики лечения при обнаружении у ребенка остриц
- Примитивные рефлексы у новорожденных из группы высокого риска
- В чем же причина?
- Что должно насторожить родителей.
Общие сведения о заболевании
Асфиксию диагностируют у 4-6% детей. Причем процент колеблется в зависимости от степени недоношенности плода. У малышей, которые рождаются до 36 недели, частота развития патологии достигает 9%, а у детей, родившихся после 37 недели – снижается до 1-2%.
Научные определения асфиксии новорожденного сводятся к тому, что ребенок не может самостоятельно дышать или совершает поверхностные судорожные дыхательные движения, которые не позволяют организму получить кислород в достаточном объеме. Авторы рассматривают асфиксию младенцев как удушье, при котором сохраняются другие признаки того, что плод жив: есть сердцебиение, пуповина пульсирует, мускулатура слабо, но сокращается.
К причинам развития асфиксии новорожденных относят комплекс факторов риска, которые нарушают кровообращение и функции дыхания плода в утробе и в процессе рождения. К наиболее распространенным причинам относятся:
Наиболее частой причиной асфиксии является внутриутробная гипоксия, то есть нехватка малышу кислорода в утробе матери.
Какими бы ни были причины патологического состояния, оно вызывает у ребенка одинаковые процессы:
- нарушает обмен веществ и кровоциркуляцию;
- сгущает, повышает вязкость крови;
- наносится ущерб головному мозгу, печени, сердцу, надпочечникам;
- органы отекают, происходит излияние крови;
- происходят сбои в работе центральной нервной системы.
Чем дольше организм ощущает нехватку кислорода, тем более серьезной становится степень поражения тканей, органов и систем.
Что такое рефлекс у ребенка Моро? Нужно ли родителям волноваться, или это естественное явление?
Малыш появляется на свет с целым набором природных рефлексов, с помощью которых он и выживает в новом для него мире. К сожалению, у ребенка не бывает инструкции, а потому многие молодые родители начинают паниковать, когда сталкиваются с каким-либо явлением, незнакомым им ранее. Как правило, большинство родителей пугаются, когда их кроха вскидывает ручки. Подобное явление было названо – рефлекс Моро.
https://youtube.com/watch?v=YqK2a9uP_7w
Данное явление еще принято называть – рефлекс испуга. Новоявленные родители, не осведомленные о его существовании, обращаются к педиатру с вопросом, почему их кроха беспричинно вскидывает ручки. А некоторые даже хватают малыша и бегут с ним к неврологу. Рефлекс Моро присутствует у новорожденных деток, однако на протяжении нескольких месяцев он быстро угасает. Наличие данного рефлекса проверяет неонатолог. Он укладывает малыша на спинку и убирает из-под нее руку. Кроме того рефлекс Моро проявляется при неожиданном, громком звуке, к примеру, при резком хлопке возле кроватки, где лежит новорожденный.
Родители, знающие, что это явление вполне нормальные, даже считают подобную реакцию малыша забавной, а потому изредка вызывают ее специально, допустим, чтобы повеселить знакомых. Это делать категорически воспрещается! Невзирая на то, что рефлекс Моро сам по себе не опасен, малыш вскидывает ручки совершенно не потому, что он радуется. Данное действие спровоцировано огромнейшим страхом, поскольку младенец уверен, что он падает, а потому стремится схватиться за маму. Можно сказать, что он фактически спасает свою жизнь. Новорожденный еще не может понимать, что он в безопасности. То есть, каждый раз, когда срабатывает рефлекс Моро, для детского организма является настоящим стрессом.
Родители могут не замечать, однако каждый раз при проявлении данного рефлекса, у малыша учащается дыхание и сердцебиение, вырабатывается повышенная доза адреналина. Часто после вскидывания ручек кроха начинает плакать. Можно сказать, что для новорожденного рефлекс Моро является сильнейшим испугом.
Само собой, что полностью избежать проявления рефлекса не удастся. В частности, если в доме имеются питомцы, семья живет на шумной улице, либо у грудничка есть малолетние братья и сёстры. Спровоцировать вскидывание ручек может громкий звук, резкое движение родителя с малышом на руках, чересчур быстрое движение укладывания в кроватку и прочее. Кроме того рефлекс Моро у одного и того же новорожденного может проявляться даже при незначительных факторах, а вот при громких звуках, наоборот, не наблюдаться. У родителей подобная ситуация не должна вызывать беспокойство.
Как правило, рефлекс Моро полностью пропадает через 9 – 12 недель жизни малыша. Однако если рефлекс сохраняется в течение более длительного периода и не угасает даже после 5-месячного возраста, то следует малыша показать специалисту. Кроме того отсутствие данного рефлекса либо его искажение свидетельствуют о проблемах с детским здоровьем. Нужно всегда внимательно следить, что происходит с крохой, как он реагирует на окружающую обстановку.
Причины появления
https://youtube.com/watch?v=x2aVkYyywjU
Рефлекс Моро у новорожденных – это нормальная непроизвольная реакция новорожденных, когда они поражены или испуганы. Она заключается в разведении рук, разгибании ног и последующем их сгибании. Рефлекс присущ всем здоровым доношенным новорожденным. Реакция – это свидетельство симметричности функционирования нервной системы, спинного и нижних отделов ствола мозга.
Синдром – это рефлекторная реакция, которая возникает в течение 9-й недели беременности и прекращается с созреванием нервной системы ребенка после рождения течение 3–4 месяцев.

Стимулы, которые вызывают рефлекс, могут быть очень разными. К ним относятся акустические, визуальные или изменения положения. В качестве реакции на шок при резком поднятии, звуке, ребёнок открывает рот, руки его разъезжаются, пальцы растопыриваются. Затем рот закрывается, пальцы сжимаются в кулак, а руки сводятся перед грудью.
Эту реакцию организма часто можно наблюдать во время сна. В профилактических медицинских осмотрах педиатрами рефлекс Моро служит для оценки нормального развития ребенка.
Стимулы, которые вызывают рефлекс, могут быть очень разными. К ним относятся, например, акустические или визуальные, а также изменения положения. Непроизвольный испуг может быть вызван резкой сменой положения ребёнка, громким звуком, прозвучавшим вблизи, собственным криком.
Отсутствие одностороннего рефлекса позволяет предположить возможность перелома ключицы или повреждения нервной группы из нижней части шеи и верхней части плечевого сплетения.
Если такое состояние сохраняется после 4-го месяца жизни, это может привести к серьезным нарушениям развития. В этих случаях следует начинать лечение, специфичное для моторики и развития, чтобы можно было противодействовать вторичным заболеваниям, таким как СДВГ.

Причины перинатальной энцефалопатии.
Признаки патологии часто неконкретны. Для выявления проблемы иногда требуются динамическое наблюдение на протяжении длительного времени. Есть сведения, что на первичном приеме невролога до 80% детей получает диагноз ППЭ или «перинатальная энцефалопатия неуточненная». Успокаивает тот факт, что к году у большинства детей диагноз снимают. Объяснить это можно отсутствием четких критериев диагностики и мобильностью нейропсихологического строя младенца. Перинатальная энцефалопатия – органические и функциональные нарушения головного мозга у детей в дни внутриутробного развития и первые часы жизни. Временные границы определяются такие: с 28-й недели беременности до 7-го дня после рождения. У недоношенных детей срок продлевается до 28 суток.
Серьезность недуга и сложность диагностики не являются приговором. Основные факторы, служащие причинами болезни, все же существуют:
Профилактика
Правосторонний и левосторонний гемипарез всегда легче предотвратить, чем лечить, поэтому важно знать в чем заключается профилактика заболеваний

Эффективными мерами профилактики считаются:
- своевременное выявление и полноценное лечение всех возникающих патологий в организме;
- обязательное прохождение назначенных гинекологом скринингов будущими матерями;
- отказ от вредных привычек с целью предотвращения сердечно-сосудистых и эндокринных заболеваний;
- предотвращение всевозможных стрессов и переживаний;
- нормализация рациона питания, обогащение его витаминами;
- умеренные физические нагрузки, согласно возрасту и состоянию здоровья.
А самое главное – при первых признаках гемипареза необходимо обращаться ко врачу, не заниматься самостоятельным лечением, чтобы не спровоцировать серьезные осложнения.
После антибиотиков
Во время лечения антибиотиками доктора нередко назначают препараты — пробиотики, которые будут способствовать восстановлению нормальной микрофлоры кишечника. Зачастую, антибиотики могут нанести урон ее составу. Сам пробиотик, длительность и кратность его приема назначает врач. В некоторых случаях его назначение не нужно. Также докторами рекомендовано соблюдение диеты с исключением жаренного, жирного, копченостей и консервантов. В рационе питания ребенка должно быть как можно больше свежих овощей, фруктов, богатых клетчаткой и витаминами.
Нежелательные реакции
Естественно, на взрослых и детей лекарства могут действовать по-разному: у детей раннего возраста снижена скорость обмена веществ, гематоэнцефалический барьер головного мозга более проницаем, особенно у младенцев, печень и почки находятся в стадии развития, вследствие чего лекарства из организма выводятся быстрее. Некоторые составляющие ЛС могут иметь токсическое влияние – чем меньше ребенок, тем больше вероятность возникновения побочных эффектов. Нежелательные реакции у детей могут проявляться не сразу, а на более поздних стадиях роста и созревания. Неблагоприятное влияние ЛС в детском возрасте может быть связано с их биологическим действием на развитие органов и систем. Широкомасштабные исследования эффективности и безопасности ЛС проводятся и после регистрации ЛС с внесением ограничений на их использование и даже отзывом с фармацевтического рынка. Так, были получены данные о том, что ацетилсалициловая кислота («Аспирин») при вирусных инфекциях у детей может сопровождаться развитием токсической энцефалопатии и жировой дегенерацией печени и головного мозга (синдром Рея); применение нимесулида («Найз») в качестве жаропонижающего — развитием токсического гепатита; применение эритромицина и азитромицина может сопровождаться прокинетическим действием (развитием пилоростеноза у новорожденных); появились сообщения о гепатотоксичности азитромицина и фторхинолонов. В наше время невозможно избежать назначения лекарственных препаратов. Применение же любых лекарственных средств сопряжено с риском побочных эффектов. Известный афоризм гласит, что «есть больные, которым нельзя помочь, но нет таких больных, которым нельзя навредить». Поэтому необходимо всегда взвешивать целесообразность назначения препаратов и риск нежелательных лекарственных реакций, соблюдая основную врачебную заповедь: «Не навреди!».
Забота о младенце – нетрадиционный подход
Маленький ребенок, появившийся на свет, переживает самый сложный период – период новорожденности. После сильнейшего эмоционального и физического стресса, полученного во время родов, он попадает в совершенно иные для себя условия.
На данный момент его главная задача – как можно быстрее пройти процесс адаптации и успешно приспособиться к окружающей среде. Ваша задача, как мамочки – помогать своему младенцу в этом деле.
Именно «помогать», обеспечивая все потребности новорожденного. Не стоит думать, что ребенок – это абсолютно беспомощное существо, которое нуждается в ежеминутной опеке. Такое предположение не совсем верное.
но, в отличие от многих животных, способных в течение первых нескольких часов после рождения самостоятельно есть, передвигаться, новорожденный ребенок является одним из самых беспомощных живых существ на земле.
Да, защитные механизмы имеются, но вот большинство потребностей новорожденного удовлетворяются лишь за счет взрослого человека, мамы.
- В первый месяц младенец должен «подружиться» с бактериями, поэтому в его крови увеличено число лейкоцитов, которые уничтожают вредоносные микроорганизмы (когда малыш немного подрос эта задача уже переходит на родителей. Ознакомьтесь с нашим курсом Здоровый малыш>>>;
- У малыша повышенная частота пульса и дыхания, может колебаться температура тела;
- Повышенное количество эритроцитов и повышен гемоглобин, что способствует интенсивному насыщению кислородом;
- Ярко выражены все основные безусловные рефлексы;
- Наблюдается быстрый прирост мышечной массы и т.д. О том, как развивается малыш в первый год жизни, читайте в статье Развитие ребенка по месяцам до года>>>
Можно подумать, что новорожденный младенец может самостоятельно расти и развиваться, получая лишь питание и минимальный уход от родителей. Это не так. Потребность в безопасности, ласке, внимании, общении – присутствует у ребенка с первых дней жизни.
Будучи лишенным этого ребенок испытывает большой стресс и это отражается на его поведении: он дольше сосет грудь, с трудом засыпает, плачет при попытке спустить его с рук, очень чутко спит.
Если вы замечаете за своим младенцем такое поведение, значит вам нужно научиться мягкому уходу за ним. Уходу, который снижает уровень стресса у ребенка и превращает его в спокойного, улыбчивого и довольного жизнью малыша. Подробную пошаговую систему обучения такому уходу смотрите в видеокурсе Счастливое материнство>>>
Современные условия окружающей среды тоже не позволяют младенцу расслабиться, создавая новые трудности:
- он дышит пыльным воздухом;
- его кожа становится сухой и чувствительной;
- мы часто его кутаем, постоянно одеваем памперсы и ползунки, что может вызывать усиленное потение, появление раздражения на коже;
- в проточной воде полно вредных микробов;
- детские косметические средства могут содержать аллергены.
Поэтому в первый месяц жизни новорожденного необходимым условием для его здоровья и развития является ваша ежедневная родительская забота и уход
Важно делать это умело и осторожно, не вмешиваясь в естественные природные механизмы
Рефлексы малышей и их значение
В представлении многих людей новорождённый ребёнок — это чистая доска, «tabula rasa». Собственно, некоторые учёные тоже придерживаются такого мнения, в частности, например, философ Джон Локк как раз и ввёл это понятие в обиход. Тем не менее испокон веков люди наблюдают за тем, что у детей даже первых минут жизни наблюдаются некоторые безусловные реакции, возникающие абсолютно у всех и проявляющиеся одинаково. Такие реакции называются врождёнными безусловными рефлексами.
Безусловные рефлексы — это своеобразный багаж приспособительных механизмов, с которым младенец появляется на свет
И пока детёныш не в состоянии сам позаботиться о себе, за него это может сделать матушка-природа.Важно!Смысл всех врождённых рефлексов заключается в том, что они выполняют жизнеобеспечивающую функцию и способствуют приспособлению ребёнка к окружающей среде
Сегодня в медицинской и акушерской практике врождённые реакции — это один из первых критериев, которые проверяет в роддоме сразу после рождения врач-неонатолог. Наличие рефлексов является нормой для всех новорождённых, а вот отсутствие какого-то из них, его слабая степень или асимметричность проявления могут уже в первые минуты после рождения помочь доктору заподозрить у крохи какие-либо отклонения в работе центральной нервной системы и сразу принять меры, дабы своевременно вылечить малыша от возможных серьёзных патологий.
Неонатологи выделяют более десятка рефлексов, которые и подлежат проверке в роддоме. К тому же контроль за рефлекторной деятельностью младенца потом будет проводить патронажная сестра в первые недели дома и врач-педиатр в поликлинике в дальнейшем.
Некоторые из безусловных реакций являются временными и пропадают сразу же после рождения, так как были направлены именно на помощь малышу преодолеть процесс рождения. Другие рефлексы появляются в первые минуты и часы жизни, но через несколько месяцев (обычно до 3-4 месяцев или до конца первого года жизни) постепенно угасают, а потом и вовсе пропадают. А вот третьи рефлексы, наоборот, появляются только со временем.
Мамам будет интересно узнать: какая нормальная прибавка в весе, когда малыш начинает держать головку и самостоятельно переворачиваться на бочок, как увеличивается рост ребенка по месяцам, когда начинать первый прикорм грудного ребенка, а также прочитайте: как научить ребенка ходить на горшок, сидеть, ползать и разговаривать.
К основным врождённым реакциям грудничка относятся такие рефлексы:
- сосательный — если в ротик малышу погрузить соску, сосок или кончик пальца, он начнёт совершать активные сосательные действия;
- поисковый — если кончиком пальца слегка потереть уголок рта малыша, не касаясь его губ, то он повернёт головку в сторону прикосновения и опустит нижнюю губку как бы в поиске материнской груди. Обычно эта реакция исчезает примерно через полтора месяца после рождения;
- хоботковый — если постучать легонько по губкам крохи, то он вытянет их вперёд в виде хоботка. Происходит это из-за сокращения круговой мышцы рта;

- хватательный — если в ладошки крохи что-нибудь вложить, например, свои пальцы, то он непроизвольно крепко схватится, сжав ладошки в кулачки. Иногда рефлекс бывает так силён, что карапуза даже можно поднять в вертикальное положение, так крепко он держится;
- Бабинского — попробуйте пальцем провести, слегка надавливая, вдоль стопы крохи, начиная от края пяточки и до основания пальцев. При этом пальчики малыша на ногах растопырятся в виде веера. А потом придавите на участок между вторым и третьим пальчиком — пальцы снова согнутся;

- опоры — если, аккуратно придерживая головку, взять малыша подмышки и поставить вертикально на пеленальный столик, то кроха обопрётся на всю подошву, выпрямится, будто «стоит» на двух ногах;
- автоматической ходьбы — это продолжение предыдущего рефлекса. Попробуйте «стоящего» малыша слегка наклонить вперёд, и он начнёт как бы «шагать» по поверхности, порой его ножки могут даже перекрещиваться, но это всё равно похоже на походку;
- ползания Бауэра — заключается в том, что к ножкам малыша, лежащего на животе, прикладывают ладонь к обоим стопам и слегка надавливают. В этот момент малыш как бы упирается ногами в ладонь и отталкивается «ползая»;
- и, конечно, эффект Моро, который у младенцев проявляется в виде специфической испуганной реакции на раздражающий фактор.
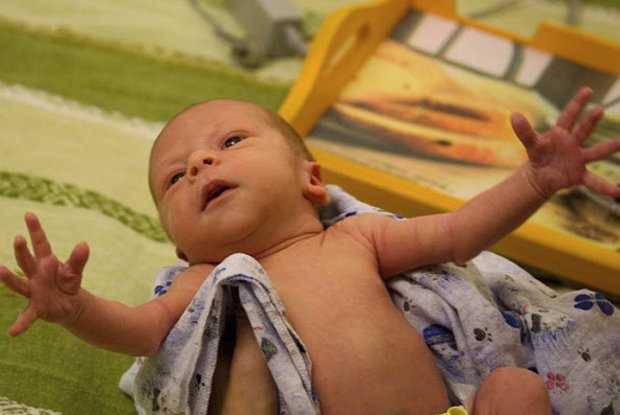
Виды
Рефлекс Моро у новорожденных наблюдается в различных формах:
- Неполный рефлекс. Этот вид синдрома наблюдается в неполной форме при преждевременных родах после 25-й недели беременности
- Частичный или асимметричный. В результате этой формы синдром присутствует только на одной стороне тела. Это указывает на признак повреждения или травмы, произошедшей во время родов.
- Преувеличенный рефлекс. Наблюдается у детей с тяжелым повреждением головного мозга, которое произошло внутриутробно, включая микроцефалию и гидроцефалию, у новорожденных с умеренной гипоксически-ишемической энцефалопатией. Осложнения до рождения могут вызвать преувеличенный рефлекс.
- Отсутствие рефлекса. Является признаком проблем с нервной системой. Синдром нарушен или отсутствует у детей с ядерной желтухой.
- Сохраненный. Когда ребенок демонстрирует рефлекс после 6 месяцев и даже во взрослой жизни. Сохранение его после полугода и старше отмечается только у детей с тяжелыми неврологическими дефектами, включая церебральный паралич.
- Присутствие синдрома в полноценной форме. Развитие начинается на 28–32 неделе беременности и заканчивается у новорожденного после 4–5 месяцев.
Правила приема антибиотиков
1. При приеме антибиотиков необходимо строго соблюдать время и кратность приема препарата, дозу препарата для поддержания нужной концентрации в крови. Самая главная ошибка при назначении препарата 3 раза в день – завтрак, обед и ужин, это не так. Данная информация говорит о том, что промежутки между приемами лекарств должны составлять 8 часов. Сейчас выпускаются специальные детские формы выпуска препаратов — суспензии, сиропы, порошки, капли с удобной формой дозирования.
2. Принимают антибиотик, запивая водой, а ни в коем случае не молочными продуктами или соком.
3
Важно пройти весь курс антибиотикотерапии, обычно это 5 – 7 дней. Зачастую, мамочки считают, что не стоит пить антибиотики весь курс, зачем «травить» ребенка, при первых симптомах улучшения препарат отменяется родителями
В итоге, «не уничтоженные» микроорганизмы спустя некоторое время снова активируются, но уже с устойчивостью к ранее назначенному препарату, что существенно осложняет лечение. Разгневанные родители считают виноватыми докторов, хотя на деле виноваты сами. При приеме антибиотиков, особенно в первое время, необходимо следить за самочувствием малыша, в случае если после приема препаратов не наступает улучшение в течение нескольких дней, скорее всего препарат просто не эффективен в отношении возбудителя заболевания, и его необходимо сменить.
5. Часто антибиотики назначают с антигистаминными препаратами. Этого делать не надо. Антигистаминные препараты назначают пациентам по показаниям.
Диагностика
Диагностикой и лечением энцефалопатии занимается врач невролог. Обследование пациента включает в себя:
- опрос: сбор жалоб и анамнеза; в обязательном порядке уточняются сведения о перенесенных заболеваниях, травмах, факторах риска, время появления первых нарушений, скорость развития и т.п.;
- неврологический осмотр: оценка рефлексов, чувствительности, мышечной силы, двигательной функции;
- электроэнцефалографию (ЭЭГ): оценка электрических импульсов, возникающих в процессе работы мозга; позволяет выявить признаки эпилепсии, воспаления, наличия опухолей и т.п.;
- УЗДГ сосудов головного мозга и шеи: оценивает качество кровотока в крупных сосудах, выявить участки сужения, оценить объем поступающей крови;
- реоэнцефалография: дополняет УЗДГ, позволяет оценить тонус и эластичность сосудов, обнаружить тромбы;
- ангиография: рентгенологическое исследование сосудов с помощью введения в них контрастного вещества;
- КТ и МРТ: позволяют обнаружить очаги склероза, опухоли, воспалительные очаги последствия инсульта и другие структурные изменении;
- анализы крови (общий, биохимический): дают возможность оценить работу почек, печени, поджелудочной железы, выявить токсины, которые могут повлиять на состояние головного мозга.
При необходимости могут быть назначены другие анализы и обследования, а также консультации специалистов для точного определения причины энцефалопатии.
Методики лечения при обнаружении у ребенка остриц
Для лечения энтеробиоза врач назначает противогельминтные препараты. Дозировка определяется согласно возрасту и весу больного. Нужно помнить, что все эти лекарства обладают высокой токсичностью и могут вызвать побочные реакции. Педиатры медицинского центра «СМ-Клиника» не рекомендуют подбирать препараты без консультации со специалистом.
Если у ребёнка обнаружены острицы, то курс лечения нужно пройти всем членам семьи. Если в доме живёт домашнее животное, для него также необходимо приобрести лекарства от глистов.
В ходе лечения также обязателен приём сорбентов, так как противогельминтные препараты не выводят паразитов из организма.
Эффективную схему приёма препаратов и необходимых процедур назначает врач.
Необходим ряд гигиенических процедур для дома:
- после окончания лечения сменить бельё, прогладив горячим утюгом;
- подвергнуть кипячению или промыть в горячей воде с добавлением соли игрушки;
- регулярно проводить дома влажную уборку.
Примитивные рефлексы у новорожденных из группы высокого риска
Термин « новорожденные с высоким риском» относится к новорожденным со значительным шансом смерти или заболеваемости, особенно в течение первого месяца после рождения. Новорожденные из группы высокого риска часто демонстрируют аномальные реакции примитивных рефлексов или совсем не реагируют на них. Реализация примитивных рефлексов у новорожденных из группы высокого риска часто будет варьироваться в зависимости от рефлекса (например, может присутствовать нормальный рефлекс Моро, в то время как рефлекс ходьбы отсутствует или ненормален). Нормальное выполнение примитивных рефлексов у новорожденных может быть связано с большей вероятностью иметь более высокие баллы по шкале Апгар , более высокую массу тела при рождении, более короткое время госпитализации после рождения и лучшее общее психическое состояние.
В перекрестном исследовании 2011 года по оценке примитивных рефлексов у 67 новорожденных из группы высокого риска использовался метод выборки для оценки реакций сосания, рефлексов Бабинского и Моро. Результаты исследования показали, что сосательный рефлекс выполнялся чаще всего (63,5%), за ним следуют рефлекс Бабинского (58,7%) и рефлекс Моро (42,9%). Исследование пришло к выводу, что у новорожденных из группы высокого риска чаще наблюдались аномальные и отсутствующие реакции примитивных рефлексов, и что каждый рефлекс изменялся в ответ.
Однако с появлением простых и эффективных методов, таких как метод неврологической оценки Амиэля Тисона , в качестве предиктора неврологических осложнений у новорожденных и младенцев из группы высокого риска, важность оценки примитивных рефлексов снижается.
В чем же причина?
Если у матери резус-отрицательная кровь, а у ребёнка резус-положительная, то возникает резус-несовместимость. Из-за этого иммунная система матери эритроциты плода может определить как потенциально опасные, инородные, и начнет вырабатывать антитела против резус-фактора, расположенного на них. Прикрепившись к эритроцитам ребёнка, антитела разрушают их. Причем начинается этот процесс еще в период внутриутробного развития плода и после рождения ребенка продолжается. Если же у плода кровь резус-отрицательная, а у мамы — резус-положительная, то это ситуации не возникает.
Что должно насторожить родителей.
Особенность энцефалопатии заключается в необходимости максимально раннего начала стабилизации и устранения неврологических дефектов плода.
Формирующиеся синдромы можно остановить и исправить на протяжении беременности и во младенчестве, но требуется квалифицированная помощь невролога.
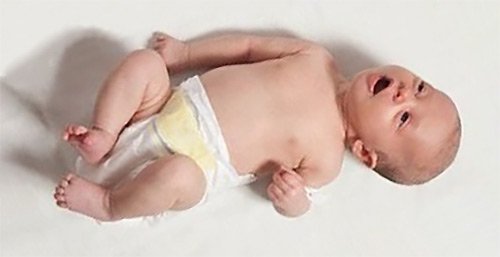

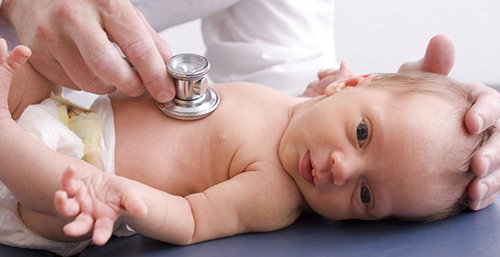
Особая ответственность возлагается на родителей.Вызвать беспокойство должна одна из особенностей поведения или самочувствия ребенка:
- нарушения сна;
- гипертонус мышц;
- плохая координация;
- вялость рук;
- не переворачивается;
- ноги не участвуют в ползании;
- не садится и не встает;
- неправильное ползание;
- повышенная возбудимость при разных раздражителях (часто плачет);
- угнетенный вид в фазе бодрствования;
- синдром отставания моторного развития (не берет в руку игрушку);
- может подтягиваться только на правой руке;
- срыгивание фонтаном после еды;
- тремор – мелкое дрожание мышц;
- масса тела медленно увеличивается;
Такие симптомы заставляют обратиться в клинику. Нельзя пренебрегать важными профилактическими мерами, даже если кажется, что ребенок здоров.
Что важно предпринять вовремя:
- Тщательный осмотр неврологом в возрасте ребенка 4 недели.
- Регулярный ежемесячный осмотр педиатром, а если понадобится — лечение заболевания.
- Сделать тест нейросонографии — НСГ (устанавливает синдром двигательного нарушения).
Если уже установлено наличие ДЦП или эпилепсии, необходимо как можно быстрее начинать лечение для предотвращения дальнейшей патологии.
