Синдром беспокойных ног
Содержание:
- Боли в спине у беременных со сколиозом
- Почему появляется кожный зуд при беременности: причины возникновения
- Зуд половых органов при беременности: опасно ли это?
- Стоит ли удалять бородавки во время беременности?
- Компрессионное белье и его виды
- 1. Появление сосудов на ногах – проблема косметическая или медицинская? Врожденная или приобретенная?
- Виды отеков во время беременности
- КАК УХАЖИВАТЬ ЗА СУХОЙ КОЖЕЙ ВО ВРЕМЯ БЕРЕМЕННОСТИ
- Лечение
- Методы диагностики и лечения
- Как правильно беременным сидеть
- Что делать, если при беременности сводит ноги?
- Популярные вопросы
Боли в спине у беременных со сколиозом
Почти все женщины, в той или иной форме, испытывают умеренные боли в спине во время беременности, поэтому может быть трудно, отличить, связана ли боль со сколиозом или беременностью. В частности, 50% всех беременных женщин испытывают боли в пояснице.
Физическое здоровье и уже существующие до беременности проблемы со спиной могут оказывать влияние на болевые проявления во время беременности. Именно поэтому, лучше всего, до беременности привести тело в хорошую физическую форму и провести адресное лечение имеющихся проблем спины. Сильная боль в спине нередко исключает возможность проведения упражнений во время беременности.
Боль в спине может начаться до 12-й недели беременности и может продолжаться до 6 месяцев после родов. Во время 9-го месяца беременности боли в спине наблюдаются у 50% женщин. Различные исследования определили факторы риска, способствующие развитию болей в пояснице во время беременности. Наибольшими факторами риска появления болей в спине во время беременности являются наличие проблем со спиной до беременности или наличие предыдущих беременностей. Во время беременности женщины могут испытывать различные типы болей в пояснице .
Боль в пояснице может быть локальной или же с иррадиацией в ноги.
Эта боль возникает за счет постуральных изменений, которые происходят во время беременности и необходимы для сохранения баланса тела в вертикальном положении, пока плод растет. Растущий вес беременной распределяется в основном в брюшной области. Мышцы живота становятся менее эффективными для сохранения правильной осанки, потому что растущая матка растягивает мышцы и уменьшает их тонус. Исследования показали, что вначале поясничный лордоз остается тем же, или увеличивается незначительно. Центр тяжести в целом сдвигается кзади и книзу, по мере того, как позвоночник движется кзади от центра тяжести. Небольшой процент болей в пояснице во время беременности может быть связан с пояснично-крестцовым радикулитом, но это бывает редко.
Большие гормональные изменения во время беременности обусловлены увеличением выработки эстрогена, прогестерона и окситоцина. Они помогают расслабить связки таза и нижней части позвоночника, чтобы облегчить рождение ребенка.
Хотя и существуют опасения, что гормональные колебания могут привести к прогрессированию искривления позвоночника, большинство исследований показывают, что изменения степени сколиоза встречаются не часто, особенно если степень искривления стабильна в начале беременности. Нестабильность суставов является более выраженной у повторнородящих женщин, чем во время первой беременности. Как только мышцы живота растягиваются для аккомодации растущего плода, их функциональная роль в стабилизации таза уменьшается. Эта функция переходит к мышцам спины, которые становятся напряженными и дополнительная нагрузка на эти мышцы обусловлена также гиперлордозом.
Крестцово-подвздошная боль: может иррадиировать до бедра, иногда до уровня колена и редко к икроножной мышце. Эта боль встречается в четыре раза чаще, чем боль в пояснице. Крестцово-подвздошные боли обычно продолжаются нескольких месяцев и после родов. Считается, что 20% — 30% беременных женщин испытывают как поясничные, так и крестцово-подвздошные боли. Мобильность в крестцово-подвздошных суставах может резко увеличиться во время беременности, вызывая дискомфорт, когда происходит растяжение связочных структур с наличием большого количества болевых рецепторов.
Ночная боль: боль в пояснице может беспокоить ночью в положение, лежа, и возможно, связана с накоплением усталости мышц в течение дня, которое в итоге приводит к появлению болей в спине ночью. Биомеханический стресс в течение целого дня из-за дисфункции крестцово-подвздошного сустава или механическая боль в пояснице из-за нарушения осанки также могут приводить к появлению симптомов в вечернее время. Изменения кровообращения во время беременности также могут способствовать болям в ночные часы. Некоторые женщины испытывают только боли в ночные часы ,у других же могут быть и ночные боли в пояснице и боли в пояснице или крестцово-подвздошные боли
Почему появляется кожный зуд при беременности: причины возникновения
Во время вынашивания малыша организм женщины подвергается серьезным изменениям: перестраивается принцип работы его органов и систем, меняется гормональный фон и т. д. Кроме того, на ранних сроках происходит снижение защитных сил организма: оно необходимо для того, чтобы иммунная система не отвергла плод как чужеродный объект.
Снижение иммунитета приводит к обострению хронических заболеваний и уязвимости организма будущей матери перед патогенными агентами.

Среди наиболее распространенных причин развития кожного зуда при беременности называют следующее:
- Полиморфный дерматоз и пемфигоид (Pemphigoidum) беременных. Полиморфный дерматоз является относительно распространенным осложнением беременности: по статистике, на 160 беременностей приходится 1 случай данной патологии. Это доброкачественное воспалительное заболевание, которое чаще всего проявляется при вынашивании двойни, тройни или крупного плода. Полиморфный дерматоз проявляется в виде возникновения на животе (за исключение пупочной области) папул, сопровождающихся сильным зудом во время беременности. Пемфигоид беременных представляет собой редко встречающуюся (в 0,002% случаев) аутоиммунную патологию, представленную образованием на кожных покровах зудящих пузырьков, булл и эритематозных бляшек, которые сильно зудят.
- Атопические поражения кожи. Обострение атопического дерматита на фоне беременности – весьма распространенное явление, наблюдающееся в 50% случаев. Активация симптомов АД обычно объясняется угнетением клеточного иммунитета и усилением гуморального. Патологический процесс представлен образованием на коже красных пятен, узелковой сыпи, шелушением и зудом кожи во время беременности.
- Кожные растяжки. Зуд на груди, животе и ногах может объясняться появлением растяжек. Они возникают, когда тело набирает объем вместе с растущим внутри ребенком. Растяжки на животе при беременностиПомимо увеличения объема тела, во время беременности наблюдается размягчение и растяжение волокон кожи, обусловленное изменением гормонального фона. Увлажняйте и питайте кожу специальными кремами и маслами, чтобы смягчить неприятные ощущения.
Мнение эксперта
По статистике, стрии являются самой распространенной кожной проблемой, с которой сталкиваются беременные: их появление отмечает до 90% женщин в период гестации. Причем было отмечено, что на вероятность их образования во многом влияет генетическая предрасположенность.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
-
Системные нарушения. Во время гестации возможно изменение работы отдельных внутренних органов и целых систем организма. Например, актуальной проблемой современного акушерства является внутрипеченочной холестаз (Cholestasis) беременных. Его развитие происходит во II/III триместрах под воздействием повышения содержания желчных кислот в сыворотке крови. ВХБ характеризуется развитием выраженного зуд тела при беременности, к которому может присоединиться желтуха (Icterus). Точных данных относительно причин возникновения ВХБ у современной медицины нет, однако считается, что предпосылками к его развитию могут быть генетические и гормональные факторы.
-
Стресс. Во время беременности зачастую растет нервное напряжение, вызванное переживаниями о будущих родах и здоровье малыша, огорчением по поводу изменений внешнего вида и пр. Все это приводит к изменениям в периферической нервной системе и вызывает кожный зуд у беременных.
- Недостаток витаминов и необходимых микроэлементов. Во время гестации потребность организма в полезных веществах увеличивается примерно в 1,5-2 раза, за счет чего у женщины может развиться их недостаток. Например, при беременности может начаться гиповитаминоз витамина D, нарушение всасывания витамина К и нехватка железа, которые чреваты возникновением зуда. Чтобы помочь организму восполнить недостаток полезных веществ, необходимо сбалансированно питаться и принимать витаминно-минеральные комплексы (после согласования с акушером-гинекологом).
Зуд половых органов при беременности: опасно ли это?
Если проблема была вызвана бактериальным вагинозом, кандидозом и ЗППП, возникает риск воспаления плодных оболочек и последующего проникновения условно-патогенных микроорганизмов в околоплодные воды. Это может привести к преждевременным родам.
Если же неприятные ощущения обусловлены несоблюдением гигиенических норм, «парниковым эффектом» в области гениталий и другими относительно безобидными причинами, главная опасность, с которой сталкивается будущая мама, – это возможность получения расчесов в интимной зоне. В свою очередь они являются входными воротами для патогенных агентов, что может привести к развитию воспалительного процесса в районе вульвы.

Стоит ли удалять бородавки во время беременности?
Чаще всего специалисты рекомендуют отложить удаление таких доброкачественных образований как бородавки на послеродовой период, особенно в тех случаях, когда кожные наросты не причиняют неудобства женщине.
По-другому обстоят дела с уже упомянутыми выше кондиломами и множественными, быстрорастущими дефектами. Остроконечные бородавки могут потребовать проведения теста Папаниколау и биопсии, с целью выявления атипичных онкоклеток, которые свидетельствуют о трансформации доброкачественного новообразования в онкологический процесс.
Если отмечается активизация формирования бородавок и их массивное распространение, врач может порекомендовать удалить новообразования, однако производить подобную манипуляцию следует, лишь на сроке беременности больше 28 недель, когда заканчивается процесс формирования морфологических органов и систем организма ребенка
Особенно осторожно следует подойти к приему противовирусных препаратов, которые часто назначают после процедуры удаления бородавок. Беременность – не время для экспериментов, и перед употреблением любых медикаментозных составов необходимо проконсультироваться со специалистом
Компрессионное белье и его виды
Компрессионное белье относится к медицинскому трикотажу и изготавливается из специальных гипоаллергенных материалов. Такая одежда помогает предотвратить застой крови в венах за счет правильного распределения давления на стенки сосудов.
Существуют разные виды и классы компрессионного белья, и определенные виды таких изделий можно приобрести только по рецепту врача в специализированных торговых точках.
В большинстве случаев можно обойтись бельем первого и второго классов, которые часто выполняют исключительно профилактическую роль. Всего существует четыре класса компрессионного белья:
- IV класс – предназначен для устранения сильных отеков, возникающих при нарушениях лимфотока.
- IIIкласс – рекомендуется флебологами при тяжелой венозной недостаточности.
- IIкласс – наиболее распространенное белье для лечения варикоза и тромбофлебита в период беременности.
- Iкласс – такое белье можно носить при появлении болей, отеков и заметном увеличении вен на ногах, что может служить первым признаком развивающегося варикоза.
Белье каждого класса также делится на виды. В этом плане выбор делается в зависимости от того, с какой областью ног возникают проблемы:
Компрессионные гольфы – используются при появлении болей и сосудистых «звездочек» в области от колена и ниже.
Чулки – наиболее распространенный вариант, так как наряду с эффективностью такое белье смотрится эстетичнее, чем гольфы.
Компрессионные колготки – полностью покрывают ноги, а также частично захватывают живот, что может доставить неудобства на поздних сроках беременности, поэтому при покупке такого белья важно правильно подобрать размер и обратить внимание на дорогие модели известных производителей, которые используют эластичные и качественные материалы.
Альтернативой таких трикотажных изделий служит эластичный компрессионный бинт, который можно найти в свободной продаже, но такое изделие целесообразно использовать при локальных проблемах на небольших участках.
1. Появление сосудов на ногах – проблема косметическая или медицинская? Врожденная или приобретенная?
Давайте по порядку. Часто в средствах массовой информации сосудистые звездочки позиционируются как первый этап какого-то серьезного заболевания. То есть, если у вас появились звездочки, то очень скоро вы столкнетесь с проблемами и заболеваниями вен, и даже с осложнениями. Однако это не верно, поскольку необходимо различать проблему косметическую и проблему медицинскую. Сосудистые звездочки могут быть у человека всю жизнь на одной или на обеих ногах и оставаться только косметической проблемой. Убирают их из эстетических соображений с помощью склеротерапии, лазерной коагуляции или радиочастотной облитерации (чаще всего используется комбинация этих методов), в зависимости от степени выраженности сосудов. Медицинская проблема – это варикоз, т.е. варикозное расширение, поражение магистральных поверхностных вен. Вот это уже может привести к очень неприятным последствиям, поэтому относиться к варикозу нужно со всей серьезностью медицинской проблемы. Хотя, разумеется, и эстетический вопрос небезразличен, особенно женщинам.
Врожденная или приобретенная это проблема? Большинство варикозов относится к врожденной (генетически детерминированной) патологии, которая начинает себя проявлять не с рождения, а в процессе жизнедеятельности. Вместе с тем, существует огромное количество внешних факторов, влияющих как на проявление такой наследственности, так и на появление приобретенных нарушений. В первую очередь, это беременность и роды, из-за гормонального влияния на стенки сосудов. Это также работа, подразумевающая продолжительное нахождение на ногах или длительное сидение, избыточный вес, ортопедические проблемы (особенно плоскостопие), регулярное длительное ношение высоких каблуков. Подчеркиваю, что только продолжительное нахождение на каблуках – в течение всего дня, причем стоя, может повлиять на развитие этой болезни.
Виды отеков во время беременности
| Вид отека | Причина | Примечание | |
| 1 | Гидростатичекие | повышение давления в капиллярах | отеки, связанные с венозными застоями – растущая матка мешает венозному возврату крови из нижних конечностей. Любые отеки после сдавления – гидростатические. |
| 2 | Гипопротеинемические (онкотические) | снижение в плазме крови уровня белков | появляются, когда уровень белка в пище снижается ниже привычного уровня. Эти отеки характерны при голодании, стрессовых экстремальных ситуациях. Например, в ленинградскую блокаду или в концентрационных лагерях такие отеки были у подавляющего большинства. |
| 3 | Осмотические | снижение в плазме крови уровня солей и выхода солей (чаще натрия) в межклеточное пространство | отеки, связанные с нарушением питания – как с избытком солей, так и с их недостатком. Неразумное применение мочегонных препаратов при отеках во время беременности и трав. |
| 4 | Мембраногенные | повышение проницаемости сосудов (капилляров) | Воспаление, интоксикация, нарушения нервной регуляции. |
Надо понимать, что сам факт беременности и наличия источников прогестерона провоцирует появление отеков. Вначале желтое тело, затем плацента производят прогестерон – гормон второй фазы менструального цикла.
Некоторые женщины имеют отеки во вторую фазу менструального цикла – у них высокая чувствительность рецепторов даже к тому небольшому уровню прогестерона, которое производит желтое тело. В конце беременности прогестерон обеспечиваеит накопления жидкости во внесосудистом (интерстициальном) пространстве. Накопление жидкости во время физиологической беременности обычно колеблется в пределах 1-2 кг.
КАК УХАЖИВАТЬ ЗА СУХОЙ КОЖЕЙ ВО ВРЕМЯ БЕРЕМЕННОСТИ
Правильный уход за кожей во время беременности позволяет уменьшить шелушение и зуд, убрать неприятное ощущение стянутости и предупредить развитие инфекции. Чтобы восстановить водно-липидный слой, нужно:
- использовать увлажняющие и питательные кремы после каждого контакта с водой (мытья рук, принятия душа или ванны, бытовых занятий);
- умываться едва теплой мягкой водой;
- мыть лицо и тело гелями со слабокислым или нейтральным кислотно-щелочным балансом (рН от 5,5 до 7);
- не применять химические пилинги, жесткие скрабы, косметические маски для жирного и проблемного типа эпидермиса;
- выбирать гигиенические средства, прошедшие испытания на чувствительной коже и не содержащие аллергенных отдушек, консервантов и красителей;
- установить фильтр на водопровод при высоком содержании минеральных солей и хлора;
- на самые уязвимые участки (кисти, локти, ступни, колени) наносить средства с повышенной концентрацией увлажняющих компонентов;
- избегать длительного воздействия вредных факторов среды (УФ-излучения, холодного и сухого воздуха, ветра и др.), пользоваться солнцезащитными средствами;
- отказаться от длительных водных процедур, плавания в хлорированных бассейнах.
Для мытья волос также необходимо применять натуральные средства без ароматизаторов и агрессивных ПАВ.
Дезинфекторы для рук содержат спирты и сильные окислители, которые сушат кожу. Чтобы минимизировать негативное воздействие, нужно выбирать санитайзер с увлажняющими компонентами, наносить крем сразу после обеззараживания рук или пользоваться одноразовыми перчатками.
Лечение
Лечение защемления седалищного нерва требует комплексного подхода. Врачи использует сочетание медикаментозной терапии, физиотерапевтических процедур, массажа, лечебной физкультуры и т.п.
Медикаментозное лечение
В зависимости от выраженности симптомов врачи назначают препараты из следующих групп:
- анальгетики и нестероидные противовоспалительные средства (НПВС): препараты на основе кетанова, мелоксикама, диклофенака, нимесулида и т.п.; хорошо блокируют воспалительный процесс, а также снижают болевые ощущения; назначаются курсом в соответствии с показаниями; могут назначаться в таблетированной или инъекционной форме, а также в виде мазей или пластырей для местного применения;
- анестетики (новокаин, лидокаин): препараты, уменьшающие чувствительность болевых рецепторов; используются для местного лечения (аппликации, компрессы, пластыри), а также при проведении фонофореза или электрофореза;
- гормональные средства (дексаметазон, гидрокортизон, преднизолон): снимают воспаление и отек тканей, назначаются при неэффективности анальгетиков и НПВС; могут применяться в пролонгированной форме, позволяющей вводить препарат раз в 3-4 недели;
- миорелаксанты (мидокалм): препараты, снимающие мышечный спазм и снимающие таким образом компрессию нерва;
- витамины группы В (мильгамма, нейромультивит): способствуют улучшению нервной проводимости, используются для быстрого снятия онемения, гиперчувствительности и других патологических симптомов.
Исключительно хороший эффект при защемлении седалищного нерва дают блокады. При этом лекарственное вещество (НПВС, анестетик или гормональный препарат) вводится непосредственно в область спазмированной мышцы, что способствует быстрому прекращению боли и наступлению облегчения.
Немедикаментозное лечение
Немедикаментозные методы лечения включают:
- физиотерапию: магнитотерапию, лазерное воздействие, электро- или фонофорез, УВЧ-терапия и другие методики, способствующие снятию спазма, улучшению питания тканей, а также усиливающие действие противовоспалительных средств;
- массаж: лечебный массаж назначается после купирования основного болевого синдрома и уменьшает риск повторного защемления;
- рефлексотерапия: воздействие на биологически активные точки с помощью тонких игл или простого нажатия способствует снятию мышечных спазмов;
- лечебная физкультура: используется вне обострения, способствует укреплению мышечного каркаса, повышает устойчивость организма к физическим нагрузкам; эффективна лишь при ежедневных занятиях в течение длительного времени;
- мануальная терапия.
- кинезиотейпирование
Дополнительно может быть назначено санаторно-курортное лечение в сочетании с грязелечением и другими бальнеологическими процедурами.
Хирургическое лечение при защемлении седалищного нерва используется редко. Показаниями являются различные объемные процессы в пораженной области (опухоли, абсцессы), а также запущенные формы остеохондроза, не поддающиеся терапии консервативными методами.
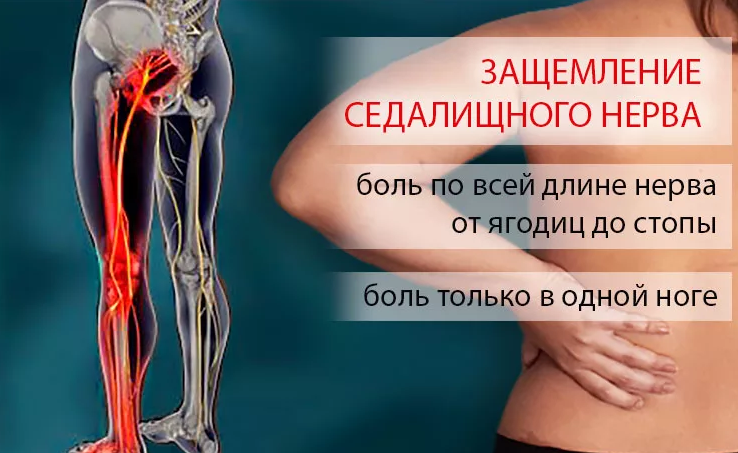
Методы диагностики и лечения
 Тестирование проблемы проводит опытный ортопед. Врач применяет различные варианты мануального воздействия на болезненный участок. О присутствии синдрома сигнализирует ответная реакция. Распространенные тесты:
Тестирование проблемы проводит опытный ортопед. Врач применяет различные варианты мануального воздействия на болезненный участок. О присутствии синдрома сигнализирует ответная реакция. Распространенные тесты:
- Надавливание в области большого вертела вызывает болезненные ощущения.
- Неприятные ощущения различной интенсивности при прощупывании крестцово-подвздошного отдела.
- Симптом Бонне-Бобровниковой – нога пассивно сгибается в тазобедренном суставе в приведенном положении. Неприятные ощущения в ягодицах сигнализируют о синдроме.
- Постукивание по ягодице вызывает боль, растекающуюся по задней поверхности бедра (симптом Виленкина).
- Симптом Гроссмана – молоточком или пальцами ударяют по поясничным или крестцовым остистым отросткам, вызывая сокращение ягодичных мышц.
Быстрый и качественный метод установления диагноза — трансректальное прощупывание. Напряженный мускул определяется через стенку прямой кишки как упругий и болезненный. Распространенная практика подтверждения синдрома — введение новокаина в грушевидную мышцу. Купирование боли говорит о наличии спазма и воспаления.
Физикальное обследование пациентов дополняют инструментальной диагностикой:
- рентген крестцово-поясничного отдела позвоночника;
- электромиография (ЭМГ);
- МРТ И КТ.
 Избавление от синдрома происходит консервативными методами. Пациенту назначаются лекарственные препараты:
Избавление от синдрома происходит консервативными методами. Пациенту назначаются лекарственные препараты:
- нестероидные средства с противовоспалительным действием: «Диклофенак», «Кеторал»;
- миорелаксанты;
- препараты для улучшения циркуляции крови.
При сильной боли, затрудняющей передвижение, проводится блокада мускулатуры глюкокортикостероидами. Оптимальный результат достигается при введении двухфазных средств. Один из компонентов действует сразу, а второй обладает пролонгированным эффектом. Попадание лекарства непосредственно в очаг воспаления ускоряет воздействие активных веществ. Уменьшается отек, стимулируются процессы регенерации, стихает боль.
Компонентом терапии является массаж. Его выполнение доверяют специалисту или проводят самостоятельно. Процедура разогревает и расслабляет спазмированные волокна. Во время ее проведения рекомендуется использование массажного ролика или теннисного мяча. Курс состоит из 12-15 процедур.
Состояние пациента улучшает физиотерапия. Назначается электрофорез, прогревание УВЧ, парафиновые аппликации, вакуумная терапия.
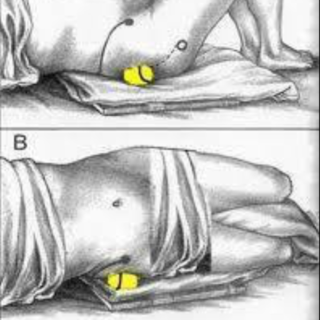 Массаж грушевидной мышцы теннисным мячом
Массаж грушевидной мышцы теннисным мячом
Снять болезненные спазмы поможет специалист по иглоукалыванию. Для пациентов разработан комплекс упражнений, помогающих расслабить грушевидную мышцу, повышают тонус ее антагонистов. Количество занятий ЛФК определяет врач. В качестве сопутствующей терапии допустимо использование компрессов, мазей, растирок по рецептам народной медицины.
Профилактические меры:
- женщинам рекомендуется ношение удобной обуви;
- нельзя находиться в одной позе, чаще меняйте положение тела, напрягайте и расслабляйте различные участки;
- избегайте переохлаждения;
- своевременно лечите воспалительные процессы органов таза.
https://youtube.com/watch?v=4Dzn5OtG1Hc
Как правильно беременным сидеть
Чтобы не причинить вред себе и будущему ребеночку, есть полезные правила, как можно сидеть беременным женщинам.
Стул со спинкой. Держите спину ровной, а плечевой пояс отведенным назад. Нижняя часть спины касается спинки стула. Для удобства используйте валики или подушечки (либо скатайте из полотенца жгутик-валик и подкладывайте за спину). Если стульчик на колесиках, двигайтесь на нем всем телом, нельзя поворачиваться одной верхней зоной спины, выкручиваясь в талии. Каждые полчаса вставайте и разминайтесь: делайте 6-10 наклонов назад и потянитесь.
Стул без спинки. Если вам приходится сидеть на табурете, подберите удобное положение тела. Для этого:
- Сядьте на табурет и максимально ссутультесь.
- Замрите в этой позе 4-5 секунд.
- Слегка разогнитесь (примерно на 10⁰). Вы почувствуете ощущение расслабленности в мышцах спины.
- Теперь равномерно между бедрами распределите массу тела.
При сидении на табуретке бедра, колени держите под прямым углом. Используйте подножную подставочку. Нельзя перекрещивать ноги и усаживаться в позу, когда конечности свободно висят.
За рулем. Женщинам на сносях лучше отказаться от поездок в качестве водителя. Но, если нет иного выхода, сделайте нахождение за рулем максимально удобным. Автомобильные сидения не рассчитаны по комфорту на беременных (у них иные потребности). Но есть наши советы:
- Используйте специальные валики под поясницу.
- Колени располагайте на одинаковом уровне с бедрами.
- Пододвиньте автомобильное сиденье поближе к рулю, так, чтобы коленки находились в согнутом положении (даже при нажатии на педаль).
- Проследите, чтобы расстояние от руля до живота было 20-25 см. Если рост у вас не позволяет это сделать – временно откажитесь от статуса водителя. Здоровье дороже!
- Ремень безопасности (плечевой) располагайте между грудями, поясничный закрепите как можно ниже, на уровне верхней части бедер. Нельзя закреплять поясной ремень безопасности выше живота!
- Если у машины есть подушки безопасности – сидите на расстоянии 25-30 см от места их расположения.
За компьютером. О вредности просиживания за компьютером в условиях беременности ходит множество страшилок. Действительно, следует минимизировать нахождение за монитором. Но какая современная работа обходится без компьютеров! При грамотном расположении тела за ПК, вред понижается.
Когда сидите за компьютером, придерживайтесь позы, как при нахождении на стуле: прямая спина, плечи отведены назад и расправлены. Ноги стоят на устойчивой подставочке, опираясь на ступню.
Отрегулируйте и иные нюансы: расположите монитор ПК на уровне глаз (при работе не придется поднимать/опускать голову и сгибать тело, искривляя позвоночник). Нужные для работы инструменты, вещи положите рядышком, чтобы не изгибать туловище при их поиске. Разворачивайтесь всем телом!
Запретные позы
Важное условие к здоровой посадке беременных женщин – свобода кровообращения и ровность осанки. Незатрудненную циркуляцию крови следует обеспечить потому, что при беременности ткани хрящей, костей истончаются, слабеют
Повышается риск вывихов, травм, падений. Врачи рекомендуют избегать «опасных» поз, которые вредят будущим мамочкам. Как беременным нельзя сидеть:
- Подогнув конечности под себя.
- Выгибать при посадке спину.
- Закидывая ногу на другую.
- Сидеть на корточках.
- Ссутулившись.
- «По-турецки».
- Скрестив ноги.
Но даже, если вы уселись в комфортной, правильной позе, каждые 50-60 минут поднимайтесь, прохаживайтесь и разминайтесь.
И помните! Беременность – не время, когда демонстрируют грациозность, изящество и ловкость. Для вас настала пора «замедленных действий». Вставайте, садитесь, поворачивайтесь всем телом, помогая себе руками. Заботливое отношение к своему состоянию поможет легко отходить трудный период и сохранить здоровье мамочке и малышу!
Легких родов!
Что делать, если при беременности сводит ноги?
Для начала сообщите об этом врачу, у которого вы наблюдаетесь. Уже упоминавшиеся препараты магния, которые он вам, скорее всего, рекомендует, могут помочь решить проблему.
Однако причина того, что у будущей мамы сводит ноги при беременности, может быть не только в нарушении обмена веществ. Часто спазмы мышц начинаются в результате варикоза — «верного» спутника беременности. Вены женщины, вынашивающей малыша, подвержены повышенной нагрузке. Кроме того, гормональная перестройка организма серьезно влияет на состояние сосудов. Все это способствует развитию варикоза. А нарушение кровоснабжения мышц ног, в свою очередь, приводит к судорогам.
Если будущая мама столкнулась с варикозом, то лучшей профилактикой его прогрессирования будет ношение компрессионного трикотажа, подобранного врачом в соответствии со сроком беременности. Рожать также нужно в чулках, чтобы во время особенно интенсивной нагрузки на вены избежать ухудшения их состояния.
Популярные вопросы
Mеня беспокоит зуд наружных половых губ, а ещё 2-й год мучает неприятные ощущения в области уретры.Анализы нормальные. Немного нормализует состояние мочевого пузыря нитроксолин, но ненадолго. Ещё у меня гипотиреоз. Может ли оно провоцировать другое?
При гипотиреозе могут быть атрофические явления на слизистых, что и будет провоцировать сухость. Так же важен Ваш возраст. Необходимо обратиться на прием ко врачу и исключить лейкоплакию или крауроз . В настоящее время с целью увлажнения и предотвращения воспаления воспользоваться гелем Гинокомфорт с экстрактом мальвы. Это поможет быстро снять зуд, заживить слизистые.
После родов на 4 месяц появился зуд в интимной области, по всей вульве. Сдала Фемофлор Скрин, все чисто, немного меньше лактобактерий, сахар в норме, гельминтов нет. Возможно ли что после родов и на фоне лактации стало меньше эстрогенов и из-за этого появились сухость и зуд, особенно в ночное время? Поможет ли мне гель гинокомфорт и какой из них? 36 лет, третьи роды, кормлю грудью.
Такая ситуация возможна. На данном этапе устранить зуд поможет применение геля Гинокомфорт с экстрактом мальвы. В составе увлажняющие, репоративные компаненты, что обеспечит восстановление эластичности слизистых и устранит зуд. Гель можно вводить во влагалище или наносить местно 1 раз в день на протяжении 10 дней , а далее по необходимости.
