Опрелость на коже младенца: причины, лечение, профилактика
Содержание:
- Классификация
- Как использовать мочесборник для детей: инструкция
- Симптомы вульвита у девочек
- О болезнях и вредителях
- Лечение метеоризма у грудничков
- Уход за опрелостями
- Причины возникновения прыщей после бритья
- Общие сведения
- Опрелости обычно появляются в результате:
- ЛИТЕРАТУРА
- Как лечить опрелости у новорожденных
- Покраснение от памперсов у взрослых
- Аналоги
- Как выглядит опрелость на шее?
- На появление опрелости у малыша повлияло сразу несколько факторов:
- Симптомы вульвита у девочек
- Профилактика опрелостей кожи под подгузником
- Лечение дерматитов
- Патогенез
- Как и когда возникает вульвит?
- Что такое пеленочный дерматит (опрелости)
- Как избежать раздражения от подгузников
- Способ и особенности применения
Классификация
Различают:
- Первичный пеленочный дерматит.
- Вторичный.
Первичный бывает осложненным и неосложненным. Неосложненный — следствие неправильного ухода, особенностей кожи или обменных процессов (например, аммиачное раздражение). Если рассматривать осложненную форму, то она развивается при наслоении грибковой, бактериальной и вирусной инфекции. Вторичный пеленочный дерматит отмечается при аллергических заболеваниях кожи.
Степени тяжести опрелостей (они развиваются последовательно):
- Легкая степень проявляется гиперемией (эритематозная опрелость) на ягодицах, области поясницы, гениталий, живота. Эритематозная опрелость связана с усиленным потоотделением и действием раздражающих факторов на кожу. При отсутствии лечения воспаление прогрессирует.
- При средней степени появляются микротрещины, эрозии, мелкие гнойники (пустулы), происходит инфицирование стрептококком или грибком кандида. Дрожжевая опрелость имеет блестящую ярко вишневую поверхность и пузырьковую сыпь по периферии.
- Если имеет место тяжелая степень (сильная опрелость), то это всегда процесс, осложненный инфекцией. Возникают глубокие эрозии, язвы и распространенные инфильтраты, а эпидермис отслаивается по периферии с крупнофестончатыми очертаниями. В глубине складок — некровоточащие трещины. Для стрептококковой опрелости характерно интенсивное мокнутие и появление сплошной эрозии. Вторичный воспалительный процесс протекает с интоксикацией, повышением температуры. Крайним проявлением тяжелого течения является микробная экзема.
Опрелость в паху у мужчин встречается также часто, как и опрелости в паху у женщин. Высокая частота появления интертриго отмечается у лиц, страдающих диабетом, вегетативным неврозом и ожирением. Способствует этому состоянию повышенная потливость и иммунодефицит. Рост микозов в жаркое время связан с высокой температурой и влажностью, ношением синтетической одежды, не пропускающей воздух и не впитывающей влагу. При этом заболевании мацерация и трещины образуются не только в паху, но и в межъягодичной складке, подмышечных впадинах и под животом.
Как использовать мочесборник для детей: инструкция
Мочеприемник представляет собой нехитрое приспособление для сбора мочи у маленьких детей. Это полиэтиленовый мешочек с липучкой у основания, которой он крепится к коже малыша в области гениталий. Клейкая лента гипоаллергенна, не вызывает раздражений на коже крохи, легко отклеивается после использования. Резервуар для сбора мочи обычно имеет шкалу делений (на 100 мл), чтобы можно было сразу оценить, достаточное ли для анализа количество жидкости удалось собрать.
Поскольку мочесборник не прилегает к промежности ребенка герметически, да еще и в процессе использования может немного смещаться, рекомендуется покупать сразу несколько штук, чтобы иметь возможность заменить их друг другом при потребности. Тем более что нежелательно, дабы мочеприемник находился на теле ребенка более часа: если в течение этого времени малыш не помочился, то следует надеть ему новый «пакет» (это повысит шансы получить достоверные результаты анализа).
Сделать это, в принципе, не сложно:
- Обязательно вымойте руки с мылом.
- Произведите туалет наружных половых органов ребенка, промокните кожу в промежности и дождитесь, чтобы она полностью высохла: малейшие частички влаги могут препятствовать надежному креплению мочеприемника. По этой причине обрабатывать кожу промежности после подмывания ничем нельзя.
- Распечатайте упаковку, достаньте мочесборник, снимите защитную пленку с кольца крепления, раздвиньте ножки малыша и зафиксируйте приспособление на теле ребенка согласно инструкции (слегка раздвинув при этом ягодицы — клеить изделие нужно снизу вверх).
- Когда моча будет собрана, необходимо расположить мешочек таким образом, чтобы вся жидкость устремилась на дно пакета.
- Затем осторожным, но быстрым движением отклейте липучку, отрежьте от пакета уголок и перелейте мочу в стерильную емкость для сбора, которая тоже продается в аптеке.
Для повышения шансов на успех после крепления мочесборника ребенка желательно приложить к груди: большинство деток испражняется именно во время кормления. Нежелательно (однако вовсе не воспрещается) надевать на ребенка подгузник, чтобы не сместить «конструкцию» и не провалить «операцию». Лучше будет обернуть малыша в пеленку или одеяльце и «подежурить». Впрочем, многие родители наловчились проводить эту манипуляцию на отлично, даже используя подгузник.
Симптомы вульвита у девочек
Первыми признаками развития воспалительного процесса становятся сильный зуд и жжение в паховой области. При визуальном осмотре зоны поражения, родители отмечают и внешние симптомы вульвита у ребенка в виде сильного покраснения и отечности половых губ и клитора. Нередко воспаление охватывает и окружающие ткани. Также при осмотре могут быть выявлены небольшие изъязвления и эрозии, которые свидетельствуют о тяжелом течении патологии и требуют немедленного обращения к врачу.
При развитии заболевания у детей первых лет жизни отмечается беспокойство, частый плач и нарушения сна. У детей постарше, диагностировать данное состояние проще. Так, например, вульвит у девочки трех лет будет проявляться тем, что ребенок постоянно трогает половые органы, растирает воспаленную ткань и жалуется на боли во время мочеиспускания. Чрезмерное растирание и расчесывание тонких воспаленных слизистых оболочек может привести к их травмированию, что должны предотвратить родители ребенка.
Еще одним характерным признаком развития воспалительной реакции наружных половых органов считается появление необычных выделений из влагалища ребенка, которые гинекологи называют белями. Эти выделения невозможно спутать с нормой. В большинстве случаев отмечаются обильные водянистые бели, которые не имеют цвета и неприятного запаха. Выделения при заражении кишечной палочкой считаются одним из важных диагностических признаков, так как они имеют зеленоватый оттенок и излучают очень сильный фекальный или гнилостный запах. В то же время кандидозные формы патологии сопровождаются белыми творожистыми белями, которые напоминают классическое проявление молочницы.
Общее состояние ребенка, у которого развился вульвит или вульвовагинит часто бывает ослабленным, у девочки может подниматься температура и нарушаться сон. Дети нередко жалуются на боли внизу живота и проявляют повышенную возбудимость и раздражительность. Если заболевание стало следствием гельминтоза, ребенок может отказываться от еды.
О болезнях и вредителях
Облепиха может поражаться грибком, бактериями, вирусами. Наиболее часто встречающиеся заболевания:
- эндомикоз,
- черный рак,
- черная ножка,
- парша,
- гнили.
Культуру любят моль, муха, тля, галловый клещ.
Эндомикоз проявляется в начале августа. Грибок поражает плоды, наполняет серой слизью. Способствуют заболеванию высокая влажность (дожди, росы). Лечат однопроцентной бордоской смесью или хлорокисью меди.
Круглые пятнышки на ветках говорят о том, что деревце поражено черным раком. Отмерзшие ткани удаляют, обрабатывают раствором сульфата меди и смесью глины с коровяком.
Черной ножкой болеют молоденькие сеянцы. Для профилактики посевы поливают слабым раствором марганцовки.
Губительнее всех парша, которая появляется в летние месяцы пятнами на ягодах, черными вздутиями и язвами на побегах и листьях. Кусты, как будто обрызганы черной краской.
Если вовремя не принять меры, облепиха погибает, а болезнь распространяется дальше. В качестве профилактики проводится осенняя обрезка. Примерно за месяц до сбора ягод растение опрыскивается бордоской смесью (1%).
Серая и бурая гнили поражают ягоды в середине лета вследствие дождливой погоды. Такие кусты, как правило, вырубают и сжигают.
С вредными насекомыми, которые большей частью уничтожают плоды, борются при помощи карбофоса и хлорофоса.
Весной проводят и профилактическую обработку облепихи от вредителей и болезней. Удаляют остатки ягод, убирают листву. Почистив стволовые ранки, обрабатывают их раствором сульфата меди (3 г на 100 г воды). Ствол и скелетные ветки белят известью.
Для предупреждения грибка кусты дважды в сезон обрабатывают раствором мочевины (7 г на 100 г воды). От нашествия паразитов в летний период хорошо помогает раствор древесной золы.
Соблюдая агротехнику возделывания плодовой культуры, нашествие вредителей и болезней счастливо можно избежать.
Лечение метеоризма у грудничков
Если наблюдаются газики у новорожденного, как ему помочь? К сожалению, полностью избавить малыша от повышенного газообразования сложно, поскольку нам, взрослым, не под силу изменить физиологию и ускорить созревание желудочно-кишечного тракта младенца. И ответить на вопрос, когда пройдут газики у грудничка, однозначно нельзя. Однако нам по плечу облегчить симптомы.
Если ребенок на грудном вскармливании, проверьте правильность захвата. Иногда после исправления этого момента ребенку становится гораздо легче. Напомним, что младенец должен захватывать не только сосок, но и ареолу, а его подбородок должен упираться в грудь. Маме и ребенку должно быть удобно при прикладывании. При кормлении не должно быть слышно посторонних звуков («причмокивания», «цоканья» и прочего).
В случае, если малыш на искусственном вскармливании, обратите пристальное внимание на то, как малыш сосет. Голова должна находиться выше его животика, бутылочку следует приподнимать, чтобы пузырьки воздуха не попадали в рот ребенка
Кроме того, существуют специальные пустышки, которые не допускают попадания лишнего воздуха к малышу. Либо же можно просто купить пустышку с медленным потоком.
Не пренебрегайте рекомендацией носить ребенка столбиком после кормления. При газиках у новорожденного это один из самых простых методов, как помочь малышу. Держите ребенка вертикально 10–15 минут до появления отрыжки. Если после этого лишний воздух не вышел, положите ребенка на спинку на пару минут, а затем вновь поносите вертикально.
Выкладывайте на живот перед кормлением, делайте легкий массаж животика между ними. Простые движения в виде приведения ножек или упражнение «велосипед» дополнительно помогут избавить младенца от скопления газов.
Уход за опрелостями
Чем лечить опрелости у новорожденных? Врачи рекомендуют приобрести специальные средства, которые помогут успокоить кожу и снять раздражение. Средство должно быть безопасным для детской кожи, без ароматизаторов и красителей. Обычно специальные кремы применяются по нескольку раз в день до того момента, как покраснение полностью пропадет.
Если вы обнаружили у малыша на коже небольшие покраснения, важно пересмотреть уход за его кожей и внести в него необходимые коррективы. Обычно достаточно быть более внимательным во время ежедневной гигиены, своевременно менять подгузники, следить за тем, чтобы ребенок не перегревался.
В этот период особенно важно обращать внимание на то, чтобы средства по уходу за кожей были гипоаллергенными, не содержали вредных добавок и были одобрены педиатрами
Присыпка от воспалений «Моё Солнышко» входит в эту категорию. Она поможет предотвратить и устранить раздражения, покраснения и опрелости. В состав включен оксид цинка, который прекрасно подсушивает воспаления.
Присыпка-крем «Моё Солнышко» отличается от обычной присыпки тем, что не скатывается на коже и обеспечивает более комфортное и безопасное применение
Она исключает попадание порошкообразного талька в дыхательные пути малыша.
Вам нужно лишь нанести присыпку-крем от опрелостей у новорожденных на кожу малыша в местах покраснений и следить за тем, как они постепенно пропадают.
Обратите внимание также на крем с пантенолом «Моё Солнышко». Он содержит 5% D-пантенола — концентрация, которая считается оптимальной по результатам клинических исследований.
Крем Детский пантенол «Моё Солнышко» способствует:
- восстановлению здоровой кожи малыша;
- улучшению защитных функций эпидермиса;
- защите детской кожи от потери влаги.
Крем подходит как для того, чтобы избавиться от опрелостей, так и для профилактики их появления.

Оба средства бренда «Моё Солнышко» могут применяться для малышей с момента рождения.
При появлении опрелостей 2 или 3 степени следует посетить своего лечащего врача. Он проведет необходимые анализы и поставит точный диагноз. В этом случае вам останется только следовать его рекомендациям, своевременно выполнять предписания и следить за прогрессом лечения.
Причины возникновения прыщей после бритья
В погоне за идеально гладкими частями тела мМы часто сталкиваемся с неприятными последствиями бритья – покраснениями и высыпаниями. Происходит это потому, что бритва травмирует верхний слой эпителия, из-за чего сальные железы и поры теряют естественную защиту.
Дерматологи выделяют ряд наиболее частых причин, способствующих появлению сыпи после бритья:
· Тупая бритва. Даже самый дорогой станок, который после множества применений затупляется, может повредить кожу. Вместо того, чтобы сбривать волоски одним движением руки, приходится проводить по одному и тому же месту 3-4 раза. В результате такого воздействия кожа начинает зудеть, краснеть и воспаляться.
· Бритье против направления роста волос. Такой техникой можно добиться максимально эффективных результатов, однако именно оно увеличивает риск появления раздражения.
· Использование грязной бритвы. Каждый раз, когда мы бреемся, на лезвие попадают волоски, себум, микрочастицы кожи. Поэтому если не убрать этот «биологический мусор», то порез в следующий сеанс может обернуться инфицированием. Тоже самое касается и бритья грязной, не очищенной кожи.
· Удаление волос насухо. Если не использовать гели для бритья, которые улучшают скольжение бритвы и создают защитный слой, появление раздражения практически гарантировано.
· Пренебрежение средствами после бритья. Косметика после бритья разработана не только для того, чтобы от вас приятно пахло. Она снимает воспаление, зуд и успокаивает кожу.
· Гиперчувствительность к средствам для бритья. Кожа на лице и в интимной зоне отличается повышенной чувствительность. Поэтому может случиться так, что кожа будет сильно реагировать на конкретный вид геля.
· Сухость кожи. Если ваша кожа склонна к зуду и шелушению, то каждое движение станка будет приводить к раздражению и покраснению.
После неправильно проведенной процедуры бритья в обработанной зоне можно заметить:
— Зуд;
— Покраснение;
— Мелкие высыпания или их усиление;
— Нагноение отдельных прыщей;
— Общий дискомфорт.
Общие сведения
Кожа новорожденного, с одной стороны, защитный барьер, а с другой — самый уязвимый орган. Это связано с тем, что барьер легко разрушается под действием неблагоприятных факторов (повреждения, химическое воздействие, фоновые состояния, дефекты ухода). Кожа очень уязвима ввиду незрелости и особенностей строения. Эпидермис рыхлый, а роговой слой — тонкий, поэтому полноценно не может выполнять защиту. Что касается недоношенных детей, то барьерная функция формируется только к концу первого месяца ребенка. Эластические волокна кожи, которые предохраняют от повреждений, формируются к двум годам. В связи с этим кожа при малейших воздействиях легко мацерируется («разрыхляется»). При дефектах ухода (редкая смена подгузника, плохое очищение), травматическом повреждении и трении часто возникают опрелости (медицинский термин пеленочный дерматит).
Опрелости — это неинфекционное воспаление кожи, которая подверглась трению или длительному контакту с влагой. Локальное воспаление локализуются в складках, на ягодицах, промежности, животе. Степень воспаления может варьировать от легкого покраснения до мокнущих участков с трещинами и эрозиями. Данная патология встречается у детей до года и чаще бывает у девочек. Частота опрелостей меньше у младенцев, которые находятся на грудном вскармливании. Это объясняется меньшей кислотностью кала и мочи. После 1,5 лет встречаемость ниже, что связано как с «дозреванием» кожи и с тем, что ребенок может проситься на горшок.
Разновидностью опрелостей является интертриго (интертригинозный дерматит) — воспалительный процесс складок кожи. Наиболее частыми причинами поражений складок кожи, являются условно-патогенные грибы, бактерии и бактериально-грибковый микс. Данная патология встречается у взрослых, которые в большей степени, чем новорожденные, имеют контакт с бактериально-грибковыми возбудителями.
Опрелости обычно появляются в результате:
- чрезмерного потоотделения. Из-за того, что некоторые мамы боятся простуд и переохлаждений, они укутывают малышей как капусту. В результате кожа ребенка совсем не дышит, а в ее складках появляется пот, который приводит к воспалениям.
- несвоевременной гигиены. Новорожденные испражняются очень часто. Мочевая кислота сама по себе вызывает раздражение, а в соединении с калом она образует аммиак, который способен повредить кожу в разы сильнее.
- механического воздействия. Это может быть подгузник, который неправильно надет, одежда из синтетических тканей или с жесткими швами, неудобное белье.
- повышенной влажности. Чаще всего подобная ситуация возникает, когда малыша не вытирают насухо после купания. Вода остается в складочках кожи и вызывает раздражение. Опрелости на шее у грудничка часто появляются именно по этой причине.
- аллергии. Обычно она бывает 2 видов:
- пищевая. Если малыш на грудном вскармливании, то аллергию могут вызвать изменения в рационе мамы. Кроме того, раздражение кожи часто провоцируют продукты, которые малыш впервые пробует, когда начинается прикорм.
- контактная. Это может быть реакцией на химический состав стирального порошка, средства гигиены или подгузники.
ЛИТЕРАТУРА
Прилепская В.Н., Абакарова П.Р., Мухамбеталиева Д.Д. Вульвовагинальные инфекции и женское здоровье // Эффективная фармакотерапия. 2020. Т. 16. № 7. С. 40–46.
Бородулин, В.И., Ланцман, М.Н. Справочник: Болезни. Синдромы. Симптомы / Сост. В.И. Бородулин, М.Н. Ланцман. — ООО «Издательство Оникс», 2006.
Памела, Патрик Новотны Женщинам о половых инфекциях / Памела Патрик Новотны. — Москва: Крон-Пресс, 1995.
Czajka, R. et al. Assessment of the efficacy of benzydamine (Tantum Rosa) in form of vaginal lavage in the treatment of perineal complaints in the early puerperium. Pol J. Gun Invest 2001; 4(2): 99-105.
Согласно инструкции по медицинскому применению препарата Тантум Роза. Рег. Номер: П N014275/01-2002, П N014275/02.
Кузнецова И.В. Вопросы диагностики и лечения инфекционных заболеваний влагалища. // Эффективная фармакотерапия. 2016. № 14. С. 12–21.
Слукин П.В., Фурсова Н.К., Брико Н.И. Антибактериальная активность бензидамина гидрохлорида против клинических изолятов бактерий, выделенных от людей в России и Испании. Эпидемиология и вакцинопрофилактика. 2018 №6.
Порядин Г.В., Салмаси Ж.М., Казимирский А.Н. Механизм действия бензидамина на локальное инфекционное воспаление. Медицинский Совет. 2018; (21):78-86.
Magliano E. et al. The role of benzydamine in the topical treatment of the so called non specific vaginitis. Int J Tiss React 1987; XI(2): 151-156.
Kosian K et al. Therapeutische Aspekte vaginaler und zervikaler Infektionen bei adjuvanter Benzydaminapplikation. Der Frauen arzt 221/1992.
Инфекционно-воспалительные заболевания женских половых органов: общие и частные вопросы инфекционного процесса: учебное пособие / С. В. Рищук, Е. И. Кахиани, Н. А. Татарова, В. Е. Мирский, Т. А. Дудниченко, С. Е. Мельникова. — СПб.: Изд-во СЗГМУ им. И. И. Мечникова, 2016. — 84 с
Как лечить опрелости у новорожденных
Пеленочный дерматит, сразу обнаруженный мамой, требует лечения препаратами местного применения и проходит за пару дней. Запущенные случаи повлекут необходимость давать ребенку антибиотики или противогрибковые препараты.
При лечении опрелостей необходимо:
- регулярно и своевременно менять подгузник
- подмывать малыша после каждого стула
- насухо вытирать ребенка после купания
- регулярно устраивать младенцу воздушные ванны
- смазывать кожные складочки специальным кремом
Sudocrem — безрецептурный лекарственный крем, предназначенный для лечения опрелостей. Содержит водоотталкивающую основу, защитные и смягчающие компоненты, антибактериальные и противогрибковые средства, и слабый анестетик.
Существуют также профилактические меры, которыми не стоит пренебрегать.
Покраснение от памперсов у взрослых
Несмотря на то, что эта проблема считается преимущественно детской, с ней сталкиваются и взрослые. В основном памперсы используются для лежачих больных, пожилых, а также для людей, деятельность которых подразумевает невозможность своевременного посещения туалета – например, для космонавтов, альпинистов и пр. Чтобы избежать покраснения и воспаления, взрослым также рекомендуется использовать смягчающие наружные средства, предотвращающие возникновение опрелостей и раздражения.
- Н.М. Шарова, Подходы к лечению и профилактике пеленочного дерматита, журнал Медицинский совет, 2018
cyberleninka.ru/article/v/podhody-k-lecheniyu-i-profilaktike-pelenochnogo-dermatita - Марушко Ю.В., Профилактика и лечение пеленочного дерматита у детей, журнал Clinical Lectures
cyberleninka.ru/article/v/profilakticheskie-i-lechebnye-meropriyatiya-pri-pelenochnom-dermatite-u-detey - Е.Н. Саверская, Пеленочный дерматит: ответы на вопросы педиатров и родителей в свете современных мировых тенденций, журнал Медицинский совет, 2019
cyberleninka.ru/article/v/pelenochnyy-dermatit-otvety-na-voprosy-pediatrov-i-roditeley-v-svete-sovremennyh-mirovyh-tendentsiy
Аналоги
В качестве альтернативы используют препарата содержащие оксид цинка и его производные. Вариантов с другим активным компонентом и схожими фармакологическими свойствами, но не обнаружено. Для эффективного лечения используют следующие аналоги:
- Деситин: мазь;
- Окись Цинка: линимент;
- Цинк: мазь и паста;
- Диадерм: крем.
Вышеперечисленные средства обладают схожим терапевтическим эффектом. Используются в качестве монотерапии.
Препарат несовместим с алкоголем и спиртосодержащими лекарственными компонентами. Суспензия содержит этиловый спирт в низкой концентрации. Данный препарат является лекарственным средством. Перед использованием, рекомендуется пройти осмотр лечащего врача.
Лекарство не является косметическим продуктом! Продолжительность и курс лечения определяется узким специалистом.
Как выглядит опрелость на шее?
-
Изначально мама отмечает незначительные покраснения в области естественных складочек шеи у малыша, совершенно никак не беспокоящих ребенка.
-
Затем кожа подвергается видимым изменениям — мама уже отмечает появление микротрещин, мелких эрозий, иногда прыщичков и даже гнойничков. Обычно это состояние беспокоит малыша легким зудом и жжением, что может проявляться плаксивостью и плохим сном.
-
В тяжелых случаях в местах опрелостей возникают трещины, эрозии и язвы, а также можно увидеть участки с отслоением эпидермиса. В этой ситуации часто происходит присоединение бактериальной или грибковой инфекции, и тогда банальная опрелость выглядит очень пугающе. К тому же, присоединение вторичной инфекции сопровождается повышением температуры тела, снижением аппетита и другими симптомами общего характера.
Но спешу вас успокоить — в области шеи тяжелая форма опрелостей бывает крайне редко, т.к родители чаще всего вовремя замечают изменения кожного покрова и предпринимают определенные меры.
Стоит отметить, что кожа новорожденного является одним из самых уязвимых органов. Эпидермис у детей рыхлый и тонкий, верхний слой защитную и барьерную функции не может выполнять полноценно, поэтому пенетрация аллергенов и микроорганизмов происходит достаточно легко. Также, кожа подвержена легкому травмированию, даже при минимальных механических воздействиях (таких как: пеленание, купание, трение одежды и подгузников) и склонна к мокнутию. Именно поэтом причинам кожа младенцев нуждается в особом уходе и защите с первых дней жизни, а иначе появление опрелостей у ребенка неизбежно.
На появление опрелости у малыша повлияло сразу несколько факторов:
- сильная жара
- не очень чистая вода, в которой купали малыша (хотя другой воды не было)
- памперсы фирмы PAMPERS с отдушкой, вызывающей на коже ребенка аллергию и раздражение
- смена фирмы используемых памперсов
Раньше мы часто пользовались памперсами-трусиками Libero, они подороже, зато качественнее и на упаковке есть надпись: дерматологически протестированы. Без лосьена. А летом, так как выбор в магазинах (в одном из небольших городков России) невелик, нам пришлось купить другие памперсы («PAMPERS» в оранжевой упаковке).
 |
 |
Памперсами мы пользовались только 2 раза в день: надевая их на ночь и на дневной сон, но и этого хватило для плачевного результата!
Не знаю, почему на нас так плохо подействовали именно эти памперсы фирмы «Памперс» в оранжевой упаковке, возможно, дело в отдушке у этих памперсов. А может, не только в этом.
Симптомы вульвита у девочек
Для обнаружения первых признаков вульвита достаточно производить регулярный осмотр деликатных мест дочери. Первое, что бросается в глаза это отек слизистой и кожи, покраснение наружных половых органов. Также можно заменить незначительное увеличение паховых лимфоузлов.Еще одним симптомом вульвита является постоянное желание ребенка прикоснуться или почесать деликатное место. Это неудивительно, ведь заболевание сопровождается неприятным зудом и жжением.
Также наблюдаются выделения из уретры и реже из влагалища слизистые желтые, желто-зеленые или вязкие при остром воспалении и расчесах. Причиной вызывающей воспаление являются различные возбудители: стафилококки, бактериазы, кишечная палочка, грибы.
Профилактика опрелостей кожи под подгузником
Максимально эффективные манипуляции по предотвращению появления опрелостей, включают в себя:
-
Частую смену подгузников после актов дефекации и мочеиспускания для того, чтобы снизить воздействия мочи и кала на кожу. Рекомендации по частоте смены подгузников у детей заключаются в: смена каждые 2 ч для новорожденных детей, а для грудничков старше 1 месяца -каждые 3–4 ч.
-
Длительные и регулярные воздушные ванны. Таким способ можно избежать избыточной влажности под подгузником.
-
Уменьшение трения кожи новорожденного о подгузник и одежду.
-
Нормализацию температуры и влажности воздуха.
-
Своевременные подмывания ребенка после акта дефекации должны проводиться под проточной водой, а не в ванночках.
-
Купание новорожденных должно быть регулярным, в теплой воде (37–40° C),, с применением небольшого количества деликатного, не раздражающего косметического моющего средства (рН которого должен быть нейтральным).
-
Использование средств с выраженными барьерными свойствами, которые способствуют сохранению нормальной гидратации рогового слоя и поддержанию местного иммунитета. Средством выбора для детей грудного возраста является 5% декспантенол.
Лечение дерматитов
Препарат одинаково эффективен для устранения и профилактики аллергического и себорейного дерматита, раздражения и сыпи неизвестной этиологии. Лекарство снимает покраснение и зуд, смягчает последствия грибковой и бактериальной инфекции.
Средство наносится при помощи ватного диска на подготовленную, очищенную кожу. Эмульсия оставляет жирный след на кожи. Остатки смываются чистой водой. Не рекомендуется использовать антибактериальные составы на спиртовой основе. Высокий риск повторного воспаления, усиления нежелательных реакций.
Для устранения заболевания, препарат используют в течение 1-2 дней. При осложнениях, в виде бактериальных инфекций, количество обработок, в сутки, увеличивают до 1-3 раз. Если не возможности использовать состав каждый день, особенно, на работе, достаточно, оставить эмульсию на один час, затем смыть теплой водой.
Патогенез
Патогенез опрелостей связан с воздействием ряда факторов повреждающих, предрасполагающих и провоцирующих. Основную роль играет сочетание химических (ферменты кала, продукты мочи), механических (трение) и микробных (из кала и мочи) повреждающих факторов на фоне нарушения ухода за кожей и снижения ее защитной функции.
Длительный контакт с влагой повышает влажность кожи, за счет чего возрастает трение о подгузник (увлажненная кожа легко повреждается трению). Энзимы (ферменты) кала раздражают кожу, вызывают разрыхление эпидермиса и увеличивают его проницаемость. Моча усиливает агрессивное действие ферментов кала. Частота опрелостей ниже у младенцев, получающих грудное молоко, поскольку кишечник детей, употребляющих коровье молоко, содержит уреазопродуцирующие бактерии. Повышение влажности кожи и ее сдвиг рН в щелочную сторону способствуют размножению Candida albicans и бактерий, поэтому воспаление «под подгузником» усиливается. Активность ферментов кала повышается при диарее, поэтому пеленочный дерматит очень часто встречается у малышей с нарушением стула.
Как и когда возникает вульвит?
Большинство родителей даже не подозревает о наличии столь неприятного заболевания у своей маленькой принцессы. Это происходит потому, что большинство взрослых считает, что проблемы с половыми органами не могут возникать в детском возрасте. Это заблуждение приводит к тому, что осмотр столь деликатных мест проводится очень редко, а должная гигиена и уход не соблюдаются. И зря. Ведь если верить статистике вульвит чаще всего возникает именно у детей от рождения и до 10 лет.Причины воспаления наружных половых органов у девочек:
- Особенности строения – слизистая влагалища еще недостаточно развита и легко подвержена воздействию бактерий;
- Использование памперсов – парниковый эффект от подгузников приводит к развитию раздражения и появлению опрелостей;
- Гельминтозы – жизнедеятельность некоторых видов паразитов (острицы) вызывает воспалительный процесс в наружных половых органах;
- Плохая или чрезмерная гигиена;
- Контактная аллергия на подгузники, моющие средства, крема;
- Низкий иммунитет;
- частые инфекции мочеполовой системы.
Что такое пеленочный дерматит (опрелости)
Пеленочный дерматит, или «опрелости» — это распространенная форма воспаления кожи (дерматита) у детей раннего возраста. Он выглядит как яркое покраснение кожи в области промежности.
Фото 1. Простой пеленочный дерматит
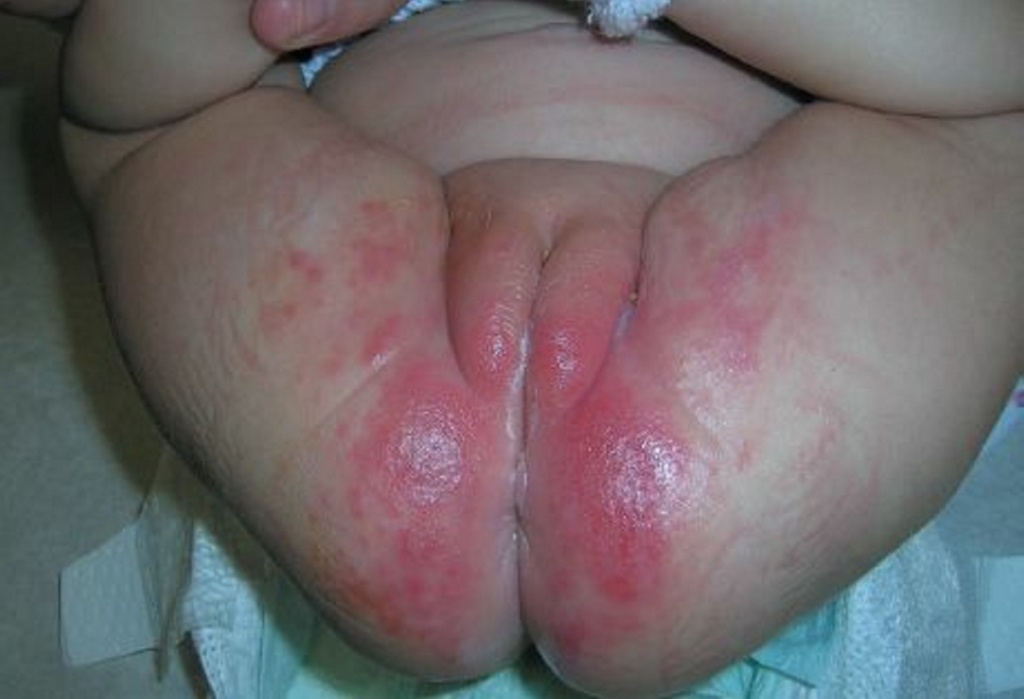
Опрелости обычно вызваны длительным воздействием влаги, мочи или фекалий на кожу промежности и потому чаще возникают при нерегулярной смене подгузников и диарее, но бывают и у детей с хорошей гигиеной промежности.
Опрелости также могут развиваться при использовании неподходящей для конкретного ребенка марки подгузников, после введения нового продукта в прикорм, при приеме кормящей мамой некоторых продуктов, или при приеме антибиотиков.
Пеленочный дерматит может испугать родителей и вызывать беспокойство у ребенка. Однако, в большинстве случаев, для излечения от него достаточно обычного домашнего ухода даже без вмешательства педиатра.
Как избежать раздражения от подгузников
Известно, что легче предупредить любые проблемы со здоровьем, чем потом их лечить. Поэтому обязательно соблюдайте меры профилактики, чтобы снизить вероятность развития раздражения у малыша.
Как мы уже говорили, предотвратить появление опрелостей и сыпи помогают регулярные гигиенические процедуры, частая смена подгузников, воздушные ванны и специальные кремы. Никогда не дожидайтесь момента, когда памперс станет наполненным и тяжелым.
При вечернем купании в ванночку можно добавлять отвар череды и ромашки
Когда на улице жарко, уделяйте особенное внимание купанию. Лучше, чтобы малыш принимал ванночку ежедневно.
Для подмывания лучше использовать нейтральное средство, предназначенное специально для малышей. Меняя подгузник, каждый раз мойте кожу малыша с антибактериальными средствами. Если подмыть малыша нет возможности, протирайте коже специальными салфетками. Новый памперс надевайте только на высушенную кожу, обработанную детским защитным кремом, присыпкой или мазью при раздражении от памперсов.
Что касается одежды, то отдавайте предпочтение вещам из натуральных материалов. Не используйте синтетические вещи.
Следите за режимом, питанием и иммунитетом малыша. Чем сильнее будет его иммунная система, тем меньше будет вероятность любых проблем с кожей. Закаляйте ребенка с первых недель жизни, купайте его в прохладной воде, как можно больше проводите времени на свежем воздухе. Если нет возможности несколько раз в день гулять, выставляйте кроватку на балкон.
Многое зависит и от состояния нервной системы малыша. Дети, в семьях которых спокойная и доброжелательная обстановка, реже болеют и быстрее развиваются. Поэтому старайтесь не нервничать и не ругаться при ребенке.
Способ и особенности применения
Средство наносят на чистую, подготовленную кожу. Проблемный участок промывают теплой водой, просушивают. Эффективность Циндола уменьшается при нанесении на влажную кожу.
Перед обработкой суспензию, обязательно, взбалтывают. Для приготовления мази, используют только густой осадок. Вещество доводят до однородной консистенции и наносят тонким слоем, при помощи, ватной палочки. Для лечения объемных участков кожи, лекарством пропитывают ватный диск и наносят в несколько слоев.
Интенсивность обработки, согласно инструкции: 4-6 раз в день.
Продолжительность курса лечения: 1 месяц, точная цифра зависит от формы заболевания и общего состояния организма.
Варианты обработки: нанесение тонким слоем, маски для профилактики тяжелых поражений кожи, марлевые стерильные повязки.
Устранение ожогов: рекомендуется стерильная повязка с лекарством или разведенной мазью. Сменный материал, заново, пропитывается средством.
Лечение пеленочного дерматита: препарат наносится на кожу, соприкасающуюся с мокрыми пеленками или бельем. Поврежденные участки обрабатываются 2-3 раза в сутки.
Циндол актуален, только, для наружного использования. При попадании состава в рот, глаза, другие слизистые оболочки, пострадавшую область промывают прохладной водой. Рекомендуется очная консультация дерматолога, аллерголога.



