Как подтянуть живот после родов
Содержание:
Причины и признаки симфизита у беременных
Причины симфизита известны пока не все. Ученые постоянно дополняют перечень факторов, способствующих чрезмерному расхождению костей таза при беременности. В частности установлено, что вызвать нарушения структур симфиза могут следующие состояния:
- Недостаток кальция — главного элемента костной ткани;
- Избыточное производство релаксина при гормональных нарушениях.
- Наследственность — многие заболевания опорно-двигательного аппарата передаются п наследству.
- Недостаток коллагена — этот белок составляет основу связок и хрящей.
Неблагоприятные факторы, усиливающие предрасположенность к симфизиту
- осложнения предыдущих родов;
- крупный плод (от 4 кг);
- недостаточная физическая активность до беременности;
- врожденные патологии таза;
- переношенная беременность;
- многочисленные роды.
Лекарства
Фото:
sochi-informburo.ru
Нестероидные противовоспалительные средства (НПВС) используются в лечении симфизита для устранения воспалительного процесса. Кроме того, данные препараты обладают анальгезирующим (обезболивающим) эффектом. В настоящее время фармакологический рынок богат различными представителя нестероидных противовоспалительных средств, однако далеко не все можно использовать при беременности.
В первом и втором триместрах беременности при симфизите назначаются такие препараты, как диклофенак и ибупрофен, которые обладают выраженным противовоспалительным действием. Механизм действия диклофенака основан на ингибировании (подавлении) синтеза веществ, играющих ключевую роль в процессе воспаления (простагландинов и циклооксигеназы). Помимо противовоспалительного эффекта, диклофенак оказывает обезболивающее действие. Однако стоит отметить, что диклофенак рационально использовать лишь при умеренно выраженном болевом синдроме, так как оказывает незначительный обезболивающий эффект. Ибупрофен оказывает противовоспалительное действие за счет ингибирования циклооксигеназы и уменьшения синтеза простагландинов. В результате этого уменьшается проницаемость сосудов, улучшается микроциркуляция. На более поздних сроках беременности прием данных препаратов запрещен, так как имеется риск преждевременного закрытия артериального протока у плода, нарушения функции почек и печени у новорожденного и т.д.
Препараты кальция используются при обнаружении дефицита данного микроэлемента в организме женщины. Существуют следующие наименования препаратов:
- Кальций-Д3 Никомед;
- Кальций-Д3 Никомед Форте;
- Кальций-Д3-МИК;
- Кальцемин.
Для лучшего всасывания рекомендуется применять препараты кальция во время еды или сразу же после приема пищи. Переносятся данные препараты достаточно хорошо, в редких случаях возможно появление таких побочных эффектов, как периодические боли в эпигастральной области (верхней части живота), тошнота, расстройство стула в виде запора. Противопоказанием к приему препарата является индивидуальная непереносимость компонентов. Отмена препарата производится в случае развития побочных реакций, а также при повышенном содержании кальция в крови и моче.
Витаминно-минеральные комплексы используются для укрепления общего состояния организма. В своем составе они содержат специально скомбинированный перечень витаминов и микроэлементов, необходимых для нормального функционирования нашего организма.
Народные средства
Фото: yandex.ru
Лечением симфизита должен заниматься квалифицированный специалист. Использование различных средств народной медицины категорически запрещено.
В домашних условиях женщина, имеющая рассматриваемую проблему, должна следить за своим рационом питания. В первую очередь предпочтение должно отдаваться молочным продуктам (сыр, творог, молоко и т.д.), которые богаты кальцием. Также стоит бережно относиться к мучным изделиям, жирным продуктам, так как их избыточное употребление приводит к набору массы тела. В свою очередь, избыточный вес увеличивает нагрузку на тазовое кольцо, как следствие, усиливается болевой синдром.
Важно снизить излишнюю физическую нагрузку, воздержаться от подъемов по лестнице, быстрой ходьбы, длительного нахождения в одной позе (свыше 30 минут – 1 часа). Также рекомендуется ежедневно выполнять специально разработанные физические упражнения, которые укрепляют ягодичные, бедренные мышцы и мышцы промежности
Предлагаем следующие упражнения, которые следует выполнять несколько раз в день:
- Примите лежачее положение. Расположите ступни как можно ближе к ягодицам. Затем разведите согнутые колени в стороны насколько это возможно и задержитесь в таком положении на несколько секунд, после чего колени вновь сомкните. Необходимо повторить данное упражнение от 5 до 10 раз, постепенно увеличивая число упражнений.
- Примите лежачее положение. Согните ноги в коленях и поднимите таз таким образом, чтобы получилась прямая линия с корпусом тела. Рекомендуется ежедневно выполнять данное упражнения по 5 – 10 раз, постепенно увеличивая число упражнений. При появление болевых ощущений следует прекратить выполнение упражнения.
- Встаньте на колени, упритесь ладонями в пол так, чтобы они были направлены вперед. Правильная позиция должна выглядеть следующим образом: руки прямые, колени согнуты под прямым углом по отношению к туловищу, спина ровная. На вдохе максимально округлите спину, опустите голову вниз. На выдохе медленно примите исходное положение. Затем на вдохе максимально прогните тело вниз. На выдохе примите исходное положение. Упражнение следует повторить 5 – 10 раз.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.
Терапия симфизита
На фармрынке предостаточно противовоспалительных и обезболивающих лекарств, но не все из них подойдут беременным пациенткам
Врач с большой осторожностью подбирает лечение для женщины, выбирая наиболее щадящие медикаменты нестероидного типа. Противовоспалительные препараты замедляют процесс расхождения костных и соединительных тканей, снимают болевые ощущения при движении
В списке необходимых медикаментов зачастую оказываются и витаминные комплексы, укрепляющие организм и повышающие иммунитет. В целом, назначение тех или иных препаратов зависит от конкретного срока беременности и стадии заболевания.
Но лекарства — это еще не все. Для терапии симфизита при беременности врач также назначит ношение специального бандажа. Он поможет снизить нагрузку на таз, что станет надежной профилактикой сильного смещения костей. В зависимости от стадии заболевания эффективной может оказаться и физиотерапия (в особенности магнитотерапия), которая способствует снятию болей и улучшению микроциркуляции крови.
Активные физические нагрузки при выявлении симфизита под запретом, но вот лечебная физкультура пойдет маме на пользу. Занятия помогут укрепить кости и мышцы. Но комплекс упражнений должен подбирать только специалист! От самостоятельных занятий будет больше вреда, чем пользы.
В лечении симфизита уже после родов ограничений значительно меньше. И список противовоспалительных лекарств расширяется, и в распоряжении врача гораздо больше методик лечения.
Диагностика симфизита
Для диагностики симфизита и выявления повреждения лобкового сочленения необходимо собрать подробный анамнез у пациента. Результаты осмотра покажут, есть ли у больного какие-либо характерные симптомы. Дополнительно проводится УЗИ, чтобы проверить наличие разрыва между лобковыми костями. При пальпации всей передней поверхности лонного симфиза возникает боль, которая длится более 5 секунд после удаления руки.
Инструментальная диагностика помимо УЗИ включает рентгенографию и полную КТ таза. Это связано с тем, что в травматических случаях, помимо расхождения лобкового сочленения (что хорошо видно на рентгеновских снимках), возникают другие травмы таза, например: переломы вертлюжной впадины, повреждение крестцово-подвздошных суставов, которые обычный рентген может не показать. Таз имеет очень сложное строение, и для его точной оценки врачу-ортопеду необходимо трехмерное обследование (КТ).
Причины и механизм развития патологии

Однозначной причины развития воспалительного процесса в области лобкового симфиза не может назвать ни один врач. Считается, что симфизит развивается в результате особенностей метаболических процессов в области лонного сочленения, вызванных гормональными перестройками в организме женщины и повышенной потребностью организма в микроэлементах и минералах. Акушеры-гинекологи выделяют следующие факторы, которые могут способствовать развитию симфизита при беременности:
Недостаток кальция в организме будущей мамы – во время беременности суточная норма кальция для будущей мамы составляет не менее 1 г. Этот важный микроэлемент принимает активное участие в процессе формирования опорно-двигательного аппарата у плода. Если по каким-то причинам беременная не получает кальций из продуктов питания и витаминных комплексов, то плод «забирает» этот минерал из материнских костей и зубов – отсюда и распространенное явление у будущих мам разрушения зубов, образования кариозных полостей, судорог икроножных мышц
Важно помнить о том, что нормальное усвоение кальция организмом происходит только при достаточной выработке витамина Д. В том случае, если беременная мало бывает на свежем воздухе и под открытыми лучами солнца, не ест рыбу, яйца, употребляет кофе или курит, организм страдает от дефицита витамина Д и сколько бы кальция женщина не употребляла, в организме он просто не усваивается
Все это создает предпосылки для развития воспалительного процесса в области лонного сочленения.
Повышенное продуцирование гормона релаксина – для того чтобы смягчить нагрузку на кости и хрящи малого таза, плацента и яичники будущей мамы начинают выделять гормон релаксин. Это еще один из гормонов беременности, целью которого является разрыхление тканей связочного аппарата и суставных соединений для легкого становления головки плода в кольцо малого таза и продвижения ребенка по родовым путям. Если по каким-то причинам гормон релаксин выделяется в избыточном количестве, то ткани лобкового симфиза чрезмерно разрыхляются и перерастягиваются, что может стать причиной симфизита.
Риск развития симфизита при беременности выше у женщин, которые рожают уже не впервые, вынашивают одновременно несколько плодов, имеют лишний вес и ведут малоподвижный образ жизни.
Механизм развития симфизита основан на чрезмерном разрыхлении и размягчении хрящевой ткани и связочного аппарата лонного сочленения. На фоне этого расстояние между суставными поверхностями увеличивается, а суставы становятся более подвижными. При достаточном уровне кальция и витамина Д в организме будущей мамы процесс разрыхления тканей компенсируется мышечным тонусом и полноценными обменными процессами в костях таза.
Повышенная выработка релаксина на фоне дефицита кальция у матери способствует нарушению микроциркуляции в области лона, возникновению отечности тканей, в результате чего высвобождаются медиаторы воспаления, усиливающие прогрессирование патологического процесса. После родов ситуация может усугубиться, так как нагрузка в процессе родоразрешения на воспаленные ткани лобкового симфиза высокая, а сразу после родов женщина и ребенок запускают процесс лактации. Это еще больше уменьшает уровень кальция в крови, а значит, усугубляет течение симфизита.
Нехирургический подход: щадящие методики
Основное направление — безоперационная коррекция пролапса тазового дна на начальных стадиях заболевания (I-II степень пролапса).
После проведения операции при более поздних стадиях способы также применяются для поддержания достигнутого результата и укрепления мышц тазового дна.
Тренировка интимных мышц — залог женского здоровья и сексуальности.
Первый несложный комплекс упражнений был разработан профессором Кегелем в 1948 году для больных женщин с недержанием мочи. При регулярном их выполнении достигается достаточно хороший результат.
Упражнение Кегеля — поддержка снизу
Существует много разновидностей этого комплекса, но классический вариант вы можете выполнять самостоятельно.
Как найти интимные мышцы?
Во время мочеиспускания попробуйте приостановить мочу, не напрягая мышцы бедра и пресса. Получилось? Запомните мышцы, которые были задействованы. Именно с ними вы и будете работать.
Техника выполнения:
* Вначале опорожните мочевой пузырь.
* Затем займите удобное положение: сидя, стоя или лёжа.
* Напрягите и подтяните вверх интимные мышцы, удерживая их в таком положении непродолжительное время. Начинать необходимо с двух-трёх секунд, постепенно доводя длительность удержания до десяти секунд.
* Расслабьте мышцы тазового дна на несколько секунд.
Повторяйте весь комплекс трижды в день на протяжении 3-5 минут.
Несложные упражнения можно выполнять незаметно для окружающих. Находитесь на работе или в транспорте, отдыхаете после трудового дня? Не теряйте времени — используйте для тренировок любую свободную минутку.
К сожалению, самостоятельные занятия не всегда приводят к увеличению мышечной массы интимных мышц и решению существующих проблем.
Упражнения с применением специальных приспособлений позволяют достичь быстрого и стойкого результата при ранних стадиях пролапса:
Устройства с перинеометром. Электронный или резиновый датчик вводится во влагалище. При его сжатии на манометре или экране телефона видна сила, с которой сокращаются интимные мышцы.
Электромиостимуляция — пассивная тренировка. Во влагалище вводится датчик и подается ток небольшого напряжения, усиливающий силу и продолжительность сокращения интимных мышц — женщине показываются мышцы для разработки. Курс — 10-12 процедур.
Использование обратной биологической связи или БОС-терапия — новый способ тренировки интимных мышц. Первые занятия проходят под руководством инструктора. Во влагалище вводится датчик, а женщина самостоятельно сокращает и расслабляет интимные мышцы.
Данные передаются на монитор, что даёт возможность женщине:
* Правильно сокращать интимные мышцы, регулируя их силу и частоту.
* Исключить напряжение мышц бедер и передней брюшной стенки при выполнении упражнений.
После обучения тренировки продолжаются в домашних условиях.
Применение вагинальных конусов или шариков разного размера — достаточно эффективный метод. Однако лучше переходить к их использованию после укрепления мышц тазового дна при помощи БОС-терапии, электростимуляции или перинеометра.
Положительный результат достигается через три-четыре месяца регулярных занятий: уменьшаются или устраняются проявления слабости интимных мышц, улучшается качество сексуальной жизни.
Начинайте тренировки с небольших нагрузок и продолжительности по времени. По мере регулярных занятий постепенно их увеличивайте.
Не «штурмуйте» спортзал. Любые усиленные физические нагрузки вводите только после исчезновения симптомов слабости интимных мышц — будь то бег, занятия на силовых тренажёрах или разработка мышц пресса. Поскольку во время интенсивных тренировок увеличивается давление в брюшной полости, значительно ухудшая состояние интимных мышц.
Выполняя упражнения, придерживайтесь некоторых правил: не задерживайте дыхание, не толкайте мышцы тазового дна вниз, не напрягайте мышцы передней брюшной стенки.
Интимные мышцы укрепляются при регулярной половой жизни и физической активности с исключением напряжения передних мышц живота (плавание, фитнес, пилатес, йога).
Опасности симфизита
Симфизиопатия сама по себе не является угрозой жизни и даже здоровью. Но, если случится в процессе родов разрыв лонного сочленения, это говорит о травмировании: таз переломан. При расхождении костей на два сантиметра перелом считается стабильным. Скорее всего, он не приведет к опасным осложнениям. При расстоянии костей от 5 сантиметров есть угроза здоровью роженицы.
Края разошедшихся костей способны повредить клитор, мочевой пузырь или мочеиспускательный канал. В области суставов возможны излияния крови, что грозит впоследствии артритами. В таких тяжелых случаях требуется хирургическое вмешательство. Но это очень небольшой процент рожениц. Они проводят полтора или больше месяца лежа, при этом ноги согнуты и разведены в коленях.
Причины симфизиопатии
Нужно помнить, что боль и изменения в симфизе типичны не для всех будущих мам. Есть факторы, которые способствуют такой патологии:
- наследственность (если у вашей мамы, бабушки или сестры были симфизиопатия или симфизит, то вам может гнозить то же самое; нужно быть начеку)
- особенности вашей соединительной ткани (не все специалисты в медицине признают данный фактор; если у вас дисплазия соединительной ткани, то при беременности могут быть ну очень неприятные ощущения в связках)
- роды уже не первого ребенка
- болезни почек (при почечных патологиях из организма вместе с уриной выделяются минералы и белки, которые в норме должны оставаться в организме и принимать участие в обмене веществ и формировании тканей; это лишнее выведение приводит к тому, что симфиз становится более мягким, чем нужно, и расходится)
- нехватка кальция и витамина D (симфиз может быть мягким, потому что в вашем организме очень мало кальция, этот дефицит довольно типичен для беременных; параллельно при таком факторе будут развиваться и другие симптомы: переломы, расслоение ногтей, ломкость волос и плохой их внешний вид)
Лечение
Лечение данной патологии сводится к устранению боли, предотвращению дальнейшего расхождения симфиза и восстановлению его былой формы. Затруднения при этом связаны с тем, что положение женщины не позволяет ей использовать любые медикаментозные препараты, ведь многие из них пагубно воздействуют на ребенка.
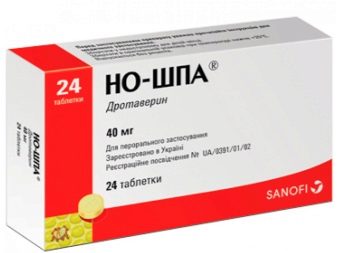
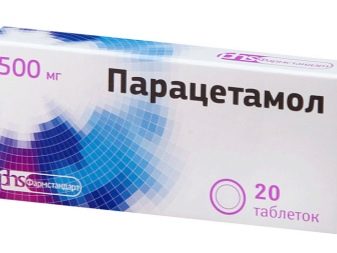
- Чтобы облегчить боль, женщине назначают анальгетики в виде таблеток: «Парацетамол», «Но-шпа». Но советуют принимать их не систематически, а только в случае, если предстоит длительная нагрузка. Также применяют мази. При выраженном болевом синдроме используют инъекции обезболивающих средств.
- При 1 степени заболевания пациентке рекомендуют уменьшить активность. При 2 или 3 степени симфизиопатии прописывают постельный режим, чтобы обездвижить лонное соединение.

- В особо тяжелых случаях рекомендуется при хождении использовать опору: ходунки или трость.
- Секс при симфизите будет усиливать болевые ощущения. И даже если боли не возникают во время акта, они могут появиться после. Поэтому рекомендуют воздержаться от интимных отношений хотя бы в острый период.
- Из физиотерапевтических методов назначают массаж, электрофорез. Иногда используют мышечную стимуляцию током.
- Необходимо контролировать вес, так как избыточная масса тела оказывает дополнительное давление на таз.
- В тяжелых случаях используют гамак с утяжелителями, располагающимися перекрестно. Он способствует возвращению костей на место. Также применяют тазовый пояс, чтобы интенсифицировать действие гамака.
- Очень редко для лечения симфизита проводят операции. К ее помощи прибегают, если длительное время после родов не удается устранить болевые ощущения и скованность движений.


Кроме того, женщина может облегчить свое состояние без посторонних предметов:
- при легкой степени заболевания старайтесь чаще изменять расположение тела. Не сидите долго, закинув ногу на ногу;
- не применяйте очень мягкие или, наоборот, очень упругие поверхности;
- старайтесь избегать подъема по лестнице;
- ходите медленно, не спеша;
- перед тем как лечь в кровать, сначала сядьте на нее. Затем лягте торсом на бок. После этого уложите 2 ноги, сомкнутые между собой. Когда будете вставать, используйте обратный алгоритм.

- теплый душ при симфизите помогает снять боль;
- усаживаясь в машину, сначала сядьте на сиденье, а затем поставьте в салон 2 ноги одновременно;
- по отзывам женщин, перенесших во время беременности данную патологию, спать лучше с подушкой, которую располагают между ногами;
- массу тела нужно распределять равномерно: не используйте положения, опираясь на 1 ногу или 1 руку;
- чтобы снизить нагрузку на тазовый и поясничный отделы, подкладывайте под ноги или ягодицы валик при нахождении в лежачем положении.

Также поможет улучшить состояние специальная гимнастика, которая включает несколько упражнений.
- Встаньте на колени. Бедра расположите под тазобедренными суставами, руки – под плечами. Позвоночник выпрямите. Шея – продолжение позвоночника. Выгните спину дугой и опустите голову. Задержитесь в этом положении на несколько секунд, затем вернитесь в исходное. Количество повторов: 3. Такое упражнение получило название «кошка».
- Лягте на спину. Ступни поставьте ближе к тазу. Аккуратно сводите и разводите колени, фиксируя каждое положение на несколько секунд.
- Лягте на спину. Расположите голени перпендикулярно полу. Попеременно поднимайте и опускайте таз. Делайте это медленно с небольшой амплитудой. Количество повторов: 5.


Чаще всего симфизит – это патология беременности. После родоразрешения все симптомы уходят сами примерно через полгода, редко – через год. Исключения составляют осложненные случаи, лечить которые приходится длительно.

Диагностика
Как и при любых
дисфункциях, важно провести раннюю диагностику, чтобы она не превратилась в
долгосрочную проблему. Обычно диагноз ставят на основании симптомов, но на
самом деле визуализация — единственный способ достоверно диагностировать дисфункцию
лонного сочленения
Для подтверждения расхождения лобкового симфиза
используются МРТ, рентгенограмма, КТ или УЗИ. Хотя радиография не рассматривается
в качестве метода выбора из-за опасности воздействия на плод ионизирующего
излучения. Наиболее подходящим методом с превосходным пространственным
разрешением является МРТ, которая также позволяет избежать ионизирующее
излучение.
Другие методы,
которые могут помочь в диагностике и наблюдении — трансвагинальная или
трансперинальная ультразвуковая диагностика с использованием датчиков высокого
разрешения. С помощью такого метода как УЗИ возможно измерить межлобковую
полость. Это также может быть следствием диастаза лобкового симфиза после
родов.
Межлобковое расстояние в основном измеряют электронными калиперами
Также важно знать, что УЗИ позволяет измерить межлобковое пространство без ионизирующей радиации
Оценка исходов
Дисфункция лонного
сочленения описывается как набор признаков и симптомов дискомфорта и боли в области
таза. До сих пор нет единого, 100-процентного понимания, что именно вызывает
данной состояние. Поэтому не так просто изобрести какие-то еще критерии кроме
боли и нестабильности тазового пояса, которые могли бы показать разницу в
состоянии пациента в начале и конце терапии.
Впрочем, существуют исследования по разработке специальной шкалы для ДЛС. Необходимо провести больше исследований, связанных с оценкой исходов.
Осмотр
Важно провести
физикальное обследование, чтобы дифференцировать другие возможные причины симптомов, к примеру
– проблемы с поясничным отделом позвоночника или грыжу межпозвонкового диска. Вот
некоторые из методов обследования:. Пальпация:
Пальпация:
- Болезненность
лобкового симфиза. - Болезненность
крестцово-подвздошных суставов. - Крестцово-бугорная
связка. - Болезненность
следующих мышц: ягодичные, подвздошно-поясничная мыщца, грушевидная и паравертебральные
мышцы.
Провокационные тесты
(когда они оказываются положительными, это помогает установить ДЛС).
FABER-тест
Исследователь
фиксирует одну из передних верхних подвздошных остей. Пациентка, находящаяся в положении
лежа на спине, сгибает бедро и кладет стопу на противоположный коленный сустав,
при этом нога пассивно свисает кнаружи. Тест считается положительным, если есть
боль в крестцово-подвздошном сочленении
- Активное поднимание
выпрямленной ноги (ASLR) - Боль в симфизе при
стоянии на одной ноге. - Билатеральная
компрессия вертела бедренной кости.
Объем движений может быть снижен из-за боли. Особенно во время
латеральной ротации и абдукции.
Утиная походка может появиться из-за слабости средней
ягодичной мышцы, которая в норме выполняет функцию абдуктора.
Также заподозрить ДЛС
можно, если у пациентки возникает непрерывная боль во время следующих активностей:
- Ходьбы.
- Подъеме по лестнице.
- Повороте в кровати.
- Стоянии на одной ноге.
- Вставании со стула.
Существует ряд
тестов при боли в области симфиза во время беременности, которые обладают
высокой чувствительностью, специфичностью и надежностью (с коэффициентом каппы Коэна > 0.40).
- Пациент лежит, специалист пальпирует всю переднюю поверхность лобкового симфиза. Тест положительный, если в результате возникает боль, которая сохраняется более 5 секунд после окончания пальпации. (99% специфичность, 60% чувствительность и 0.89 коэффициент каппы Коэна).
- Симптом Тренделенбурга: При стоянии на одной ноге пациент не может сохранить положение таза в горизонтальной плоскости, поскольку противоположная ягодица опускается (в норме она должна подниматься) (99% специфичность, 60% чувствительность и 0.63 коэффициент каппы Коэна).
- FABER-тест (см. «пальпацию») (специфичность 99%, 40% чувствительность и 0.54 коэффициент каппы Коэна).
