Можно ли узнать самой, как лежит ребенок в животе матери?
Содержание:
- Что происходит с будущей мамой
- Факторы тазового предлежания
- Развитие ребенка в 38 недель
- Шевеления
- Общие сведения о заболевании
- Как начинаются роды?
- Почему при угрозе прерывания беременности, угрозе преждевременных родов НЕОБХОДИМО ЛЕЖАТЬ?
- Что делать при повышенной температуре
- Симптомы низкого предлежания плаценты при беременности
- Лечение низкой плаценты при беременности
- 5 признаков того, что пора ехать в роддом
- Пупочная грыжа у грудничка. Заговор?
- Предвестники родов на 38 неделе беременности
- Как проводится наружный акушерский поворот
- Предвестники родов
- Возможные проблемы
- Как понять, что пора ехать в роддом
Что происходит с будущей мамой
Поскольку родить беременная может в любой момент, она чутко прислушивается ко всему, что с ней происходит. Когда наступает 39 неделя беременности, предвестники родов дают о себе знать. Что к ним можно отнести?
Если у вас опустился живот, до родов осталось совсем немного времени. Правда точно сказать, через сколько вы родите, нельзя – у кого-то родовой процесс начинается через пару дней, а кому-то нужно ждать ещё неделю-другую.
Снижение активности ребёнка говорит о его готовности появиться на свет. Главное, чтобы это не было признаком его плохого самочувствия.
Вы почувствовали снижение аппетита? Скорее всего, в ближайшее время вы родите. Всё дело в том, что ваш организм не хочет перегружать себя перевариванием тяжёлой пищи и накапливает силы перед родами.
Отошла слизистая пробка. Выглядеть она может по-разному, имея оттенок от бежевого до розоватого, иногда в ней встречаются прожилки крови, а общий объём слизистого комка – около 2 столовых ложек
Особенно важно соблюдать гигиену после этого события, ведь открывается доступ в матку с амниотическим пузырём. Именно по этой причине и от интимной жизни стоит воздержаться.
Если тренировочные схватки на 39 неделе беременности стали более активными, а помимо этого вы отмечаете появление тянущих и слегка болезненных ощущений в нижней части живота (они порой могут распространяться и в поясничную область), будьте внимательны
Ведите подсчёт времени, в течение которого длятся эти схватки, замеряйте интервал между ними. Походив по дому, вы можете заметить, что они прошли. В таком случае это тренировочные схватки, но такие изменения говорят о том, что вы совсем скоро родите. А в том случае, когда ощущения становятся более интенсивными, интервал между схватками становится равным 5 минутам, а время схватки приближается по своей длительности к 1 минуте, отправляйтесь в роддом.
Выделения на 39 неделе беременности ничем не должны отличаться от тех, к которым вы уже привыкли. Поэтому изменения в них должны стать поводом для обращения к гинекологу, который ведёт вашу беременность. Причём на таком сроке действовать нужно быстро, чтобы не пострадал ваш кроха.
Болит живот на 39 неделе беременности
Причём тревожным симптомом может быть то, что помимо боли в животе женщина замечает появление на прокладке крови
И не так важно, мало её или много. В любом случае нужно, чтобы её как можно скорее доставили в приёмное отделение родильного дома, ведь именно так может проявляться отслойка плаценты
А это явление угрожает жизни мамы и её малыша, особенно если процент отслойки не так уж и мал.
А вот если тянет живот на 39 неделе беременности, но помимо этого нет других симптомов, вполне возможно, что у вас просто повышается тонус матки. И это нормально, ведь даже такая нагрузка, как пешая прогулка, может привести к напряжению миометрия. Поэтому не стоит отходить далеко от дома, чтобы можно было быстро вернуться. В крайнем случае посидите какое-то время на какой-нибудь лавочке, чтобы матка немного расслабилась. Но в том случае, когда тянущие ощущения перерастают в болезненные, не проходят и усиливаются, также стоит без промедления обратиться к врачу.
Секс на 39 неделе беременности
Если вы задумались, можно ли поддерживать интимную близость с партнёром на таком сроке, вам нужно точно оценить своё состояние. Воздержаться от секса стоит тогда, когда на то есть прямой запрет гинеколога в связи с особенностями течения вашей беременности. Также не стоит рисковать, если у вас уже отошла слизистая пробка. Если тонус матки в последнее время часто повышается, будьте готовы к тому, что после полового акта у вас может начаться родовая деятельность. К тому же считается, что сперма влияет на размягчение шейки матки, а это также ускоряет наступление родов. А вот в том случае, когда вы у себя не замечаете никаких предвестников родов, то занятия сексом помогут сократить время ожидания. Об этом вы можете поговорить со своим гинекологом.
Роды на 39 неделе беременности
Как отмечалось выше, малыш уже готов встретиться с условиями мира, которые пока являются чужими для него. Да и с 38 недели беременности роды уже не считаются преждевременными. Поэтому нет ничего страшного в том, если вы родите на этой неделе. Ваш ребёночек появится на свет абсолютно здоровым, если беременность протекала без осложнений и в процессе исследований не было выявлено никаких патологий.
Факторы тазового предлежания
В своей работе акушер-гинеколог Юрий Кон «Тазовое предлежание», опубликованной в журнале Национального центра хирургии имени А.Н. Сызганова, опубликовал, что частота тазовых предлежаний колеблется от 2,7 до 5,4 %. Он утверждает, что этому способствуют следующие факторы:
-
аномальная форма таза;
-
узкий таз;
-
пороки в развитии матки;
-
миоматические узлы в нижней части матки;
-
предлежание плаценты;
-
многоводие;
-
чрезмерная активность плода;
-
многоплодие.
Ранее при тазовом предлежании был рекомендован акушерский поворот, чтобы превратить тазовое положение в головное. Но, этот метод не доказал свою эффективность. Юрий Кон говорит, что он небезопасен и может вызвать осложнения в виде:
-
отслойки плаценты;
-
обвитии пуповиной;
-
сдавливания плода;
-
преждевременных родов.
Если плод до 35 недели не перевернулся, то женщинам рекомендуются гимнастические упражнения по методу Шулешовой и Грищенко, Кайо, Дикань. Юрий Кон отдает предпочтение гимнастике по Дикань благодаря ее безопасности и отсутствию противопоказаний.
Развитие ребенка в 38 недель
На 38 неделе беременности, что происходит с малышом, можно рассматривать, как подготовку к родам и жизни вне животика.
- На 38 неделе беременности развитие плода идет по накопительному принципу. Активное накапливание подкожного жира потребуется малышу для теплорегуляции;
- Надпочечники активно накапливают адреналин и норадреналин, которые помогут ему справиться со стрессом рождения;
- В кишечнике ребенка стерильная среда, полезные бактерии попадут в него с первыми глотками вашего молозива;
Чтобы не столкнуться с трещинами и застоями молока после родов, уже сейчас посмотрите семинар Секреты грудного вскармливания>>>
Плацента на 38 неделе беременности второй или третьей степени зрелости;
Она еще справляется со своими функциями, но нужно беречь себя и плаценту от преждевременного изнашивания. А это – максимально здоровый образ жизни, прогулки и дыхательная гимнастика, которую вы можете делать вплоть до родов.
Дыхательная система плода на 38 неделе беременности сформирована и сразу же после родов запустится с первым вздохом;
В организме ребенка идет накопление железа, которое пригодится для самостоятельного кроветворения;
Внешне малыш уже полностью сформирован, его вес может достигать 3 кг., при росте до 50 сантиметров
Обратите внимание, что в последние недели прирост массы не должен превышать 200 грамм;. Вес ребенка на 38 неделе беременности может существенно варьироваться и генетическая наследственность, в данном случае, играет не последнюю роль
Вес ребенка на 38 неделе беременности может существенно варьироваться и генетическая наследственность, в данном случае, играет не последнюю роль.
Если ваш муж или вы были крепенькими новорожденными, то ждать, что ваш малыш будет менее 3 кило при родах, не приходится.
- Кожа малыша розовая, волосики только на голове, на пальчиках мягонькие от воды ногти, которые после родов сразу же затвердеют;
- Объемы головы и живота практически совпадают, плечики втянутые и несколько округлые;
- Малыш уже должен занять правильное положение в матке головкой вниз.
Тазовое предлежание плода на 38 неделе – это повод отказаться от естественного родоразешения, но сейчас все больше роддомов берут в естественные роды и при таком положении малыша.
Подробно читайте в статье Тазовое предлежание плода>>>.
Шевеления
Количество шевелений в норме на 38 неделе может уменьшиться, ведь малютка уже такой большой, что занимает всю полость матки, места для маневров и перемещений у него не остается. Это не значит, что за количеством шевелений женщина должна перестать следить. Как и раньше, нужно отмечать их в течение 12 часов. За это время мама должна насчитать минимум 10 эпизодов активности.
Если кажется, что кроха мало шевелится, он затих более, чем на 3-4 часа, имеет смысл сообщить об этом врачу. Активные шевеления, особенно ночью, если они доставляют женщине болевые ощущения, если они носят характер резких, хаотичных, также могут быть неблагоприятным признаком возможной гипоксии плода из-за старения плаценты, из-за обвития пуповиной.

Общие сведения о заболевании
Асфиксию диагностируют у 4-6% детей. Причем процент колеблется в зависимости от степени недоношенности плода. У малышей, которые рождаются до 36 недели, частота развития патологии достигает 9%, а у детей, родившихся после 37 недели – снижается до 1-2%.
Научные определения асфиксии новорожденного сводятся к тому, что ребенок не может самостоятельно дышать или совершает поверхностные судорожные дыхательные движения, которые не позволяют организму получить кислород в достаточном объеме. Авторы рассматривают асфиксию младенцев как удушье, при котором сохраняются другие признаки того, что плод жив: есть сердцебиение, пуповина пульсирует, мускулатура слабо, но сокращается.
К причинам развития асфиксии новорожденных относят комплекс факторов риска, которые нарушают кровообращение и функции дыхания плода в утробе и в процессе рождения. К наиболее распространенным причинам относятся:
Наиболее частой причиной асфиксии является внутриутробная гипоксия, то есть нехватка малышу кислорода в утробе матери.
Какими бы ни были причины патологического состояния, оно вызывает у ребенка одинаковые процессы:
- нарушает обмен веществ и кровоциркуляцию;
- сгущает, повышает вязкость крови;
- наносится ущерб головному мозгу, печени, сердцу, надпочечникам;
- органы отекают, происходит излияние крови;
- происходят сбои в работе центральной нервной системы.
Чем дольше организм ощущает нехватку кислорода, тем более серьезной становится степень поражения тканей, органов и систем.
Как начинаются роды?
 Есть два варианта: либо сначала отходят амниотические воды, либо начинаются схватки.
Есть два варианта: либо сначала отходят амниотические воды, либо начинаются схватки.
Если из половых путей вытекает околоплодная жидкость, женщине необходимо срочно ехать в роддом, даже при отсутствии схваток. Отхождение вод означает, что целостность плодного пузыря нарушена, соответственно к ребенку может проникнуть инфекция. Кроме того, когда исчезает жидкость, на головку малыша (предлежащую часть тела) начинает действовать совсем иное давление, к ней приливает кровь, что в последствие чревато различными неврологическими проблемами. Поэтому врачи обязательно держат таких пациенток под контролем, и, если схватки долго не начинаются, стимулируют родовую деятельность медикаментозными средствами.
По цвету отошедших вод можно определить, в каком состоянии находится малыш:
- Прозрачные или слегка беловатые – это норма.
- Зеленые (с примесью мекония) – плод страдает от гипоксии.
- Желтые – возможно имеет место конфликт между мамой и малышом по группе или резус-фактору крови.
- Розоватые – крохе грозит опасность, поскольку в воды попала кровь, а это признак преждевременного отслоения плаценты.
Второй вариант начала родовой деятельности считается более спокойным. Если плодный пузырь цел, в роддом можно не спешить, но только при условии, что медицинское учреждение находится недалеко от дома. Допускается оставаться в домашних условиях на протяжении всей первой фазы первого периода родов – она может продолжаться 6 и более часов. Начинается эта фаза со схваток, которые повторяются каждые 20-30 минут и длятся минимум 30 секунд. Знаком того, что пора в путь, являются сокращения матки продолжительностью 40-60 секунд с промежутком 5-7 минут.
Во время первой фазы родов, которую еще называют скрытой, поскольку не все женщины вообще ее ощущают, будущей маме нельзя лежать. А вот принять душ, провести необходимые гигиенические процедуры, подготовить вещи и документы даже нужно. За этими заботами менее болезненными будут казаться схватки.
Почему при угрозе прерывания беременности, угрозе преждевременных родов НЕОБХОДИМО ЛЕЖАТЬ?
Матка представляет собой мышечный орган, состоящий из разнонаправленных мышечных волокон, составляющих единую мышцу.
Таким образом, шейка матки и тело матки являются единой мышцой. Охранительное повышение тонуса ( ЗАЩИТНЫЙ СПАЗМ ) шейки предохраняет матку от раскрытия и одновременно за счет болезненного ощущения ПОЗВОЛЯЕТ женщине ОСОЗНАТЬ неправильность совершенных (или совершаемых) ею действий.
ГОРИЗОНТАЛЬНОЕ ПОЛОЖЕНИЕ позволяет значительно уменьшить нагрузку на шейку матки и, в большинстве случаев, способствует естественной нормализации тонуса матки.
Аналогичное действие оказывает прием лекарственных средств, направленных на снижение тонуса матки.
Однако при переходе в вертикальное положение расслабленная лекарственным средством шейка матки не может полноценно выполнять удерживающую функцию!
РИСК ВЫКИДЫША (преждевременных родов) при нахождении тела в вертикальном положении на фоне приема лекарственных средств, расслабляющих матку, резко ВОЗРАСТАЕТ.
ТОЛЬКО ЛЕЖАТЬ! И строго выполнять рекомендации Вашего врача!
Охранительное ПОВЫШЕНИЕ ТОНУСА матки — это естественная ЗАЩИТНАЯ РЕАКЦИЯ, направленная на сохранение потомства. Необходимо ЛЕЖАТЬ!
Что делать при повышенной температуре
Пока температура поднимается, больного бьёт озноб, ему холодно. Хочется одеться максимально тепло, укутаться в одеяло, и это естественно. Но как только температура поднялась, и больному стало жарко, следует позаботиться, чтобы не было избыточного перегрева: надо переодеться (или переодеть болеющего ребёнка) в лёгкую хлопчатобумажную одежду. Укрыться можно простынёй.
Рекомендуется постельный режим, но если ребёнок, несмотря на температуру активен, его не надо загонять в постель силком, хотя стоит удерживать от чрезмерной активности, которая способна поднять температуру ещё больше.
Воздух в помещении, где находится больной, должен быть свежим и прохладным. Помещение необходимо проветривать, удаляя больного на время проветривания в другую комнату.
При высокой температуре необходимо больше пить. Пить можно понемногу, но постоянно. Отлично подходят фруктовые морсы, компоты, разбавленные соки, чай с лимоном, зеленый чай.
Не следует принимать душ или ванну. Можно обтираться водой комнатной температуры или уксусом (9%-й раствор уксуса разводят водой в соотношении 1:1). Маленьких детей обтирать уксусом не рекомендуется. Обтирания холодной водой или спиртом могут привести к усилению лихорадки.
Жаропонижающие средства надо принимать по назначению врача, строго соблюдая инструкции.
В некоторых случаях при высокой температуре следует вызвать скорую помощь:
- если на фоне температуры наблюдается рвота;
- если температура сопровождается появлением сыпи;
- при фебрильных судорогах и других тяжелых состояниях;
- если при температуре выше 38,5°C наблюдаются головная боль, заторможенность, сонливость;
- если температура продолжает подниматься или не спадает, несмотря на принятые жаропонижающие препараты;
- при температуре выше 39,5°C.
Симптомы низкого предлежания плаценты при беременности
Каких-либо специфических внешних признаков у этой патологии не имеется. Низкая плацентарность проявляется следующими симптомами:
- Кровотечения. Уже на 12-13 неделе у женщин с данной аномалией могут начаться маточные выделения с примесью крови, которые связаны с микроотслойками «детского места» от эндометрия. Наиболее часто этот симптом проявляется в последнем триместре беременности, когда плод вырастает до больших размеров и при движениях сильнее отрывает плаценту от матки. На поздних сроках даже небольшая нагрузка (кашель, оргазм, чихание, запоры и т. д.) способны привести к обильным кровотечениям, угрожающим жизни матери и ее ребенка. Из-за периодической или постоянной потери крови у женщины часто наблюдаются симптомы анемии – головокружение, слабость, сниженное давление и уровня гемоглобина в крови.
- Высокое стояние маточного дна. По расположению верхней части матки врач обычно судит о степени развития беременности. При плацентарном предлежании маточное дно часто располагается слишком высоко, что может косвенно свидетельствовать о низком расположении плаценты.
- Предлежание плода. Расположение ребенка, матки и плаценты взаимозависимо. Поэтому тазовое или поперечное предлежание плода часто сопровождается низкой локализацией «детского места», о чем врач может судить по данным, полученным в ходе ультразвукового обследования пациентки.
Часто эта патология (особенно на ранних сроках) проходит вообще бессимптомно. Женщина может не чувствовать боли или дискомфорта в нижней части живота, у нее отсутствуют периодические или постоянные кровотечения. Поэтому однозначно выявить низкое предлежание плаценты можно только с помощью современных средств диагностики на плановых гинекологических осмотрах. Наибольшей эффективностью в этом плане обладает УЗИ. Данный метод обладает следующими преимуществами:
- Малоинвазивностью. Ультразвуковое исследование при подозрении на низкое предлежание плаценты проводится абдоминально. Сканер располагается на внешней поверхности живота, врач не выполняет никаких разрезов, поэтому никаких рисков для ребенка или матери УЗИ не создает.
- Информативностью. Современные аппараты УЗИ имеют высокую разрешающую способность и точно визуализируют положение ребенка в матке. С их помощью врач может определить расположение плаценты, расстояние от ее кромки до маточного зева.
При подозрении на низкую плацентарность врач может назначить внеплановое сканирование, чтобы отследить миграцию плаценты. Обычно процедуру выполняют на 12, 20 и 30 неделе беременности, но возможно и более частое проведение УЗИ.
Гинекологический осмотр, являющийся стандартным при нормальной беременности, при этой патологии не проводится. Это связано с тем, что введение во влагалище инструментов может вызвать сильные сокращения матки, которые закончатся преждевременными родами с обширным кровотечением.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Лечение низкой плаценты при беременности
К сожалению, даже при современном уровне развития медицины специального и на 100% эффективного лечения этой патологии не существует. Врачи не располагают средствами, позволяющими целенаправленно поднять плаценту, поэтому чаще всего выжидают, что она мигрирует в нормальное положение самостоятельно. Чаще всего так и происходит, но не всегда – в таких случаях пациентке назначается терапия, направленная на снижение рисков и поддержание жизнеспособности ребенка.
Лекарственная терапия. При низком расположении плаценты женщине на всем протяжении беременности необходимо принимать медикаменты следующих типов:
- спазмолитики — они снижают тонус матки и сокращают вероятность выкидыша (на ранних сроках) и преждевременных родов (на позднем этапе);
- препараты железа – с их помощью компенсируется малокровие, возникающее из-за кровотечений, и кислородное голодание плода;
- антиагреганты и вазодилататоры – препараты этого типа препятствуют образованию тромбов и расслабляют мускулатуру кровеносных сосудов, тем самым улучшая циркуляцию крови в плаценте и пуповине;
- гормональные препараты – используются при недостаточной функции эндокринных желез женщины и дефиците ее собственных половых гормонов (прогестеронов), обеспечивающих нормальное развитие плаценты.
Кесарево сечение. Оно используется только на поздних сроках беременности, когда плод уже достиг определенной стадии развития. Это крайняя мера, направленная на предотвращение обширных кровотечений из-за разрыва плаценты, возникающего во время естественных родов при полном или частичном перекрытии плацентой родового канала. Чаще всего кесарево сечение делают при сочетании этой патологии с поперечным или тазовым предлежанием плода, многоплодной беременностью и другими осложнениями.
Естественные роды при низком расположении плаценты во время беременности возможны, но проводятся при соблюдении следующих условий:
- плод должен иметь небольшие размеры и располагаться в правильной позе (головой к родовому каналу);
- нормальные размеры таза и родовых путей у пациентки, отсутствие анатомических нарушений репродуктивных органов;
- отсутствие кровотечений, свидетельствующих о наличии отслоений плаценты от маточного эндометрия;
- нормальном положении, размере и состоянии шейки матки, играющей большую роль в процессе родов.
В некоторых случаях при естественных родах с плацентарным предлежанием требуется хирургическая помощь. Задача врачей состоит в том. Чтобы максимально облегчить продвижение плода по родовым путям, уменьшить интенсивность кровотечений. Медикаментозной стимуляции родов не проводится ни при какой виде патологии, процесс должен проходить естественным путем, не создавая дополнительную нагрузку на половые органы матери.
Профилактика низкого предлежания плаценты направлена на устранение факторов, способствующих этой патологии:
- отказ от вредных привычек – курения, употребления алкоголя и наркотических веществ;
- исключение или ограничение стрессовых ситуаций на работе и в повседневной жизни;
- ограничение физической (в том числе сексуальной) активности, создающей дополнительную нагрузку на репродуктивную систему.
В целом, уровень современной медицины позволяет своевременно обнаружить плацентарное предлежание на ранних сроках вынашивания и выработать эффективную стратегию для сохранения жизни малыша. Однако, если такой возможности нет или риск для матери слишком велик, врачи рекомендуют искусственное прерывание беременности. Также шансы на успешное рождение здорового ребенка зависят от того, как строго пациентка выполняла предписания врача.
5 признаков того, что пора ехать в роддом
Многие женщины на этом сроке предпочитают ложиться в роддом для ожидания родов под наблюдением врачей и для собственного успокоения. Риск начала родовой деятельности вне дома в этом случае полностью отсутствует. Если же будущая мама решила дожидаться родов в спокойной домашней обстановке, то вопрос о том, как понять, что пришла пора собираться в роддом, немаловажен.
https://youtube.com/watch?v=AYdsQcAeXts
Итак, беременной необходимо вызывать скорую помощь и ехать в родильное отделение, если:
- схватки стали болезненными и регулярными, интервал между ними сократился до 7-10 минут;
- матка не расслабляется между схватками, боль внизу живота усиливается;
- произошло преждевременное отхождение околоплодных вод;
- на белье появились кровянистые выделения;
- шевеления малыша стали необычно сильными, приносящими дискомфорт.
На заметку! Начиная с третьего триместра, будущая мама должна всегда носить с собой три документа: паспорт, медицинский полис и обменную карту. Именно они первыми понадобятся в приемном отделении роддома, куда женщина может попасть в любой момент при внезапно начавшейся родовой деятельности.
Пупочная грыжа у грудничка. Заговор?
Пупочная грыжа представляет собой выпячивание округлой или овальной формы в области пупочного кольца. Через него выпячиваются органы брюшной полости: большой сальник, петли кишечника, брюшина.
Как формируется пупочная грыжа?
Во время внутриутробного развития через пуповину от матери к плоду доставляются питательные вещества и кислород, а также удаляются продукты жизнедеятельности плода и углекислый газ.
Пуповина состоит из ткани студенистой консистенции (вартонов студень), сквозь которую проходят сосуды: две пупочные артерии и одна вена. Сама пуповина проходит на месте отверстия пупочного кольца.
После рождения ребенка пуповина перерезается. Далее формируется пупок у крохи: в течение первого месяца жизни сосуды пуповины закрываются, пупочное кольцо стягивается и покрывается рубцовой тканью.
Если этот процесс нарушен, то пупочное кольцо смыкается не до конца, поэтому образуется грыжа.
Почему формируется пупочная грыжа у грудничков?
Распространенное мнение, что пупочная грыжа образуется из-за неправильно перевязанной пуповины — не более чем миф.
На самом деле кроются причины пупочной грыжи в анатомии передней брюшной стенки и физиологии малыша:
Врожденная мышечная слабость передней брюшной стенки, поэтому пупочное кольцо смыкается не полностью.
Избыточный вес у ребенка, который ведет к плохой сократительной способности мышц передней брюшной стенки.
Недоношенность и задержка внутриутробного развития (недостаточная масса тела) ведет к тому, что малыш рождается с незрелыми мышцами и соединительной тканью.
Повышение давления в брюшной полости из-за длительного плача, вздутия живота, запоров. Малыш часто напрягается, в результате мышцы расходятся, а пупочное кольцо не смыкается полностью.
Рахит. При этом заболевании мышцы передней брюшной стенки слабы, поэтому они расходятся, не позволяя пупочному кольцу сомкнуться.
Как проявляется пупочная грыжа?
.jpg) При рождении или к двум-трем месяцам жизни (наиболее часто) пупочная крыжа появляется в области пупочного кольца в виде небольшой выпуклости, которая увеличивается при плаче, кашле или чихании. Как правило, она не вызывает никаких неприятных ощущений у крохи.
При рождении или к двум-трем месяцам жизни (наиболее часто) пупочная крыжа появляется в области пупочного кольца в виде небольшой выпуклости, которая увеличивается при плаче, кашле или чихании. Как правило, она не вызывает никаких неприятных ощущений у крохи.
Основные проявления грыжи у грудничков
Видно выбухание в области пупочного кольца, имеющего размер от 0,5 мм до 1,5-2 см.
Пупочная грыжа легко вправляется в брюшную полость при нажатии пальцем с характерным булькающим звуком.
В положении лежа пупочная грыжа небольших размеров едва заметна, но при натуживании (кашель, плачь, чихание) видна хорошо.
При узких грыжевых воротах (входного отверстия грыжи) вправление иногда бывает болезненным и затрудненным.
Если пупочная грыжа частично или полностью ущемлена, кроха беспокойный и, казалось бы беспричинно, плачет.
Каковы последствия пупочной грыжи у грудничка?
Наиболее грозное осложнение пупочной грыжи — ущемление. Оно возникает из мышечного спазма вокруг пупочного кольца.
Ущемление часто приводит к острой кишечной непроходимости с последующим некрозом (гибелью) тканей, ущемленных в грыжевом мешке. Это очень опасно для жизни крохи.
Симптомы ущемления:
Ребенок испытывает сильную боль, поэтому он длительно и громко плачет, отказывается от еды.
Нередко у него появляется рвота, отсутствует стул, а газы не отходят. Выраженность этих симптомов зависит от степени ущемления пупочной грыжи.
Живот вздут, поскольку нарушена перистальтика (движения) кишечника.
Иногда повышается температура тела.
Мышцы передней брюшной стенки напрягаются, а грыжевое выпячивание твердеет.
Как поступить родителям?
Необходимо немедленно обратиться к хирургу! Поскольку эти симптомы — показание для срочного оперативного вмешательства.
Чего нельзя делать родителям?
Ни в коем случае не вправляйте грыжу самостоятельно, если она ущемилась, поскольку вы можете усугубить уже имеющееся осложнение!
Предвестники родов на 38 неделе беременности
- Самым ранним признаком приближающихся родов является опущение живота. Данное явление происходит в результате смягчения и растягивания нижнего сегмента матки. При этом малыш опускается и тесно прижимается головкой к костному ободку малого таза. живота сопровождается тянущими ощущениями в его нижней части. Кроме того, так как давление матки на легкие уменьшается, женщине становится легче дышать, уменьшается изжога.
- В результате опущения живота наблюдается еще один предвестник родов при беременности – снижение активности малыша. Уменьшение шевелений вполне нормально, ведь ребенок прижимается к костям таза, поэтому он уже не может переворачиваться, а только лишь двигает ручками и ножками.
- Частым предвестником родов на 38-й неделе беременности бывает отхождение слизистой пробки. Как правило, за 3-5 суток до родов, слизистая пробка становится более жидкой и вытекает наружу. Женщина обнаруживает на прокладке или нижнем белье водянисто-слизистые выделения коричневого или бежевого цвета, часто с прожилками крови. Их объем небольшой, около 1-2 ложек столовых.
- Выпячивание пупка также можно отнести к предвестникам родов. Оно связано с перерастяжением кожи живота, большим давлением в брюшной полости и размягчением соединительных тканей.
- Многие женщины отмечают, что ближе к родам начинают чаще посещать туалет. Причиной этого являются гормональные изменения, которые способствуют расслаблению кишечника и повышают скорость выведения жидкости из организма.
- Изменение психоэмоционального состояния и самочувствия будущей мамы также свидетельствует о скором начале родового процесса.
- Кроме того, у беременных нередко бывает чувство озноба, легкое головокружение, приливы жара к голове, повышенная потливость. Такие проявления вызываются изменениями гормонального баланса в организме.
- Те беременные женщины, которые регулярно взвешиваются, могут отметить стабилизацию или даже уменьшение веса перед родами (на 1-2 кг). Обычно это случается за 2-3 суток до начала родоразрешения и объясняется учащенным мочеиспусканием и снижением аппетита.
Как проводится наружный акушерский поворот
Беременную женщину укладывают на бок. С помощью плавных движений руками врач приподнимает малыша из полости малого таза и старается развернуть так, чтобы направить в сторону таза мамы головку ребёнка, а его ягодичную область расположить выше.
Сама процедура без подготовки занимает не более 5 минут. Для будущей мамы главное в это время – расслабиться, глубоко дышать и обязательно сообщать врачу о любых признаках дискомфорта. При появлении болезненных ощущений или при замедлении сердцебиения малыша, которое фиксируют медики, процедура поворота будет приостановлена или прекращена совсем. Не страшно, если малыша не удалось развернуть с первой попытки, за одну процедуру врач может сделать до 3-х попыток наружного поворота.
По окончании проводится контрольное УЗИ и также не менее 20 минут записывается кардиотокограмма. Если женщину ничего не беспокоит, поворот удался, а до родов ещё остаётся время, то она в тот же день может уйти домой из стационара.
Сегодня врачи акушеры-гинекологи не считают необходимым фиксировать положение малыша в матке после поворота, потому что перевязывание живота беременной женщины различными фиксирующими повязками, как показало время, не влияет на результаты процедуры. Иными словами – если ребёнку суждено развернуться в первоначальное положение, он это всё равно сделает.
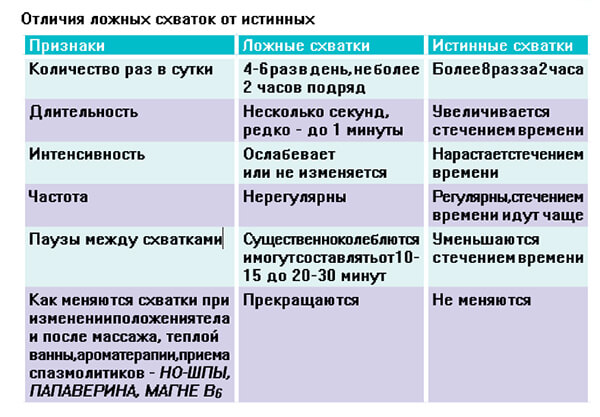
Предвестники родов
Как узнать, что долгожданная встреча с малышом уже близка? В этом вам поможет ряд характерных симптомов — предвестников родов. Проявляются они у первородящих и повторнородящих женщин одинаково в количестве 2–3 признаков из перечисленных ниже.
Самые распространённые предвестники родов:
- опущение живота (малыш входит головкой в родовой канал);
- отход слизистой пробки (постепенный и частичный либо одномоментный);
- очистка кишечника (диарея без видимых причин);
- избавление от лишней жидкости (частое мочеиспускание);
- снижение аппетита.
Главным симптомом скорой встречи с ребёночком врачи считают тренировочные схватки. Они случаются у большинства женщин.
У меня во время первой беременности их не было, а вот во второй раз они начались уже на 34-й неделе.
Их основное отличие от реальных схваток — интенсивность. Тренировочные сокращения матки начинаются после физической нагрузки, боль является сильной, но не нарастает со временем. Длятся они от нескольких минут до 2 часов.
Возможные проблемы
Проблема, с которой может столкнуться женщина – это отёки на 39 неделе беременности. Они появляются практически у каждой будущей мамы в связи с особенностями течения беременности. Они не приносят никаких удобств беременным, ведь и без того есть большая нагрузка в виде большого живота и переживания, связанные с предстоящими родами. Чтобы немного облегчить состояние женщина может сделать следующее:
- Поменьше есть солёную пищу, при приготовлении заменить соль на специи.
- При наличии жажды пить небольшими глотками, чтобы слишком много жидкости не задерживалось в организме.
- Почаще занимать позицию, в которой ноги будут немного приподняты. В таком случае улучшается венозный отток и немного снижается отёчность.
- Двигайтесь в течение дня. Если всё время лежать, жидкость с большей вероятностью застаивается.
Ещё одна проблема – неожиданные роды. Чтобы родовая деятельность не застала вас врасплох, будьте готовы к ней в любой момент. Вещи, собранные в роддом, должны находиться на видном месте, чтобы любой близкий вам человек с лёгкостью нашёл их и довёз вам при необходимости. С собой надо носить обменную карту, в которой содержится вся необходимая информация о вашей беременности. Не отходите далеко от дома, если вы гуляете, а также откажитесь от поездок. Также вы можете попросить ваших близких взять на себя такие обязанности, как походы в магазин или сопровождение детей в школу (при наличии такой обязанности у вас).
Как понять, что пора ехать в роддом
Многие женщины предпочитают ложиться в роддом заранее. В этом случае риск родить дома или в машине скорой помощи полностью отсутствует.
Но если мама решила дожидаться главного момента всей беременности в уютной домашней обстановке, то вопрос как понять, что пора собираться в роддом, достаточно важен.
Предвестники родов на 38 неделе беременности:
- отхождение околоплодных вод, даже если схватки еще не начались;
- появились схватки, при этом они:
- не исчезают при смене места положения;
- сначала схватки слабые, а интервал между ними большой;
- интенсивность схваток нарастает, а время между ними сокращается.
Если начались настоящие схватки, необходимо считать интервал между ними. У первородящих схватки могут длиться около 12 часов, у повторнородящих период схваток обычно вполовину короче – около 6 часов. Когда частота схваток достигнет 1 раза в 10 минут, пора направляться в роддом.
